Глава 1 Реанимация
Неотложные состояния
Под неотложными состояниями понимают различные острые заболевания, обострения хронических патологий, травмы, отравления и другие состояния, угрожающие жизни человека. Они требуют срочного оказания медицинской помощи для облегчения состояния больного или спасения его жизни.
Неотложные состояния различают по скорости развития патологического процесса в организме. Например, анафилактический шок развивается мгновенно (несколько минут), а кетоацидотическая кома при сахарном диабете – медленно (несколько часов или дней). В любом случае медицинская помощь пострадавшему или больному должны оказывать как можно раньше, не дожидаясь нарастания степени тяжести состояния. При легком отравлении лучше сразу обратится за медицинской помощью, так как некоторые яды и токсические вещества действуют медленно и через некоторое время больной способен впасть в кому или получить тяжелые осложнения. Отсутствие своевременной помощи при гипертоническом кризе может привести к инсульту или энцефалопатии. В этих случаях лечение усложняется, а прогноз для больного значительно ухудшается.
Неотложные состояния часто проявляются симптомами, которые нельзя оставлять без внимания. К ним относятся: боли, рвота и понос, особенно многократные; головокружение и головная боль, кратковременная утрата сознания, речевые расстройства, высокая температура; значительное уменьшение объема выделяемой мочи, наружные кровотечения и признаки кровотечений из внутренних органов. Все эти симптомы встречаются при неотложных состояниях наиболее часто.
В последнее время все чаще определяются нетипичные, скрытые и стертые формы различных заболеваний. Большинство неотложных состояний сохраняют классическую клиническую картину – приступ бронхиальной астмы, судорожный припадок, гипертонический криз по своим проявлениям остались неизменными за сотни лет, и распознать их способен и не специалист.
Даже при отсутствии сведений о травме, приступе хронического заболевания, употреблении ядовитых веществ можно выявить неотложное состояние по внешнему виду больного или пострадавшего. Надо обратить внимание на его позу, голос, выражение лица, наличие или отсутствие сознания, цвет и влажность кожи. Уже по этим признакам несложно многое понять. Далее следует проверить наличие пульса, его характеристики и частоту, определить уровень артериального давления, ритм и частоту дыхания, температуру тела. По этим данным можно сделать заключение о необходимости экстренной помощи и реанимационных мероприятий.
Поможет в диагностике выяснение причин неотложного состояния. Для чего нужно не только обратить внимание на пострадавшего, но и оценить окружающую обстановку, расспросить свидетелей или родственников. Особенно важен расспрос и осмотр в том случае, если в неотложной помощи нуждается маленький ребенок. При необходимости надо осмотреть вещи пострадавшего или больного. Больные гемофилией, сахарным диабетом часто носят с собой документы или записки с диагнозом. Среди личных вещей можно обнаружить лекарства, которые больной часто принимает (ингаляторы, валидол, нитроглицерин и др.). В некоторых ситуациях, помогая больному принять привычное лекарство, имеющееся под рукой, можно спасти ему жизнь.
Во многих случаях выяснить причину неотложного состояния сразу затруднительно и специалисту. Например, резкое снижение артериального давления может быть связано со внутренним кровотечением, нарушением сердечной деятельности, отравлением гипотензивными лекарственными препаратами. Тогда, оценив общую ситуацию, можно оказать больному минимальную помощь, осуществить наблюдение, вызвать бригаду скорой медицинской помощи. Медикаментозная помощь в этом случае начинается стандартным образом, направлена на устранение ведущих симптомов или механизмов развития неотложного состояния, а далее лечение корректируется по мере выяснения причин и уточнения диагноза.
При диагностике неотложного состояния необходимо учитывать, что некоторые симптомы встречают при многих заболеваниях, отравлениях, патологических состояниях. «Универсальными» симптомами являются тошнота и рвота, головокружение, неопределенная по характеру и месту боль в животе и др. В этих случаях необходимо учесть совокупность всех симптомов и данных о пострадавшем, оказать первую помощь и вызвать медработников.
Врач при осмотре пострадавшего или больного способен обнаружить менее заметные, но более важные для диагностики симптомы неотложного состояния, оказать квалифицированную медицинскую помощь. Нельзя недооценивать состояние больного, поэтому при оказании неотложной помощи нужно предполагать дальнейшее развитие патологии, возможность ухудшения состояния. Например, при болях в животе у ребенка необходимо в первую очередь подумать об остром воспалительном процессе в брюшной полости и обследовать внутренние органы. Возможно, было бы достаточно сделать очистительную клизму, дать спазмолитики, но при этом велик риск вызвать тяжелые последствия, если действительной причиной боли окажется аппендицит или язвенный колит.
В случае отравления надо до прибытия медработников сохранить остатки отравляющего вещества, употребленных лекарственных препаратов, а также рвотные и каловые массы. Все это поможет врачу поставить предварительный диагноз. Желательно зафиксировать время введения или приема внутрь лекарств при оказании неотложной помощи, а также сколько раз была рвота, опорожнялся ли кишечник, в некоторых случаях важен и объем мочи.
Основные показатели жизнедеятельности организма
Следует помнить, что неотложные состояния обычно связаны с нарушением функции жизненно важных органов (сердца, легких, почек), тяжелыми нарушениями деятельности центральной нервной системы. Для выявления неотложного состояния необходимо знать нормальные показатели жизнедеятельности организма.
Дыхание
Внимательно наблюдая за движениями грудной клетки и живота, несложно определить тип дыхания, его частоту, глубину и ритм. Тип дыхания может быть грудным, брюшным или смешанным.
Грудной тип дыхания. Дыхательные движения грудной клетки осуществляются в основном за счет сокращения межреберных мышц. Причем грудная клетка во время вдоха заметно расширяется и слегка приподнимается, а во время выдоха сужается и незначительно опускается. Такой тип дыхания называют еще реберным. Он встречается преимущественно у женщин.
Брюшной тип дыхания. Дыхание при нем осуществляется главным образом диафрагмой; в фазе вдоха она сокращается и опускается, тем самым способствуя увеличению отрицательного давления в грудной полости и быстрому заполнению легких воздухом. Одновременно вследствие повышения внутрибрюшного давления смещается вперед брюшная стенка. В фазе выдоха происходят расслабление и подъем диафрагмы, что сопровождается возвращением передней брюшной стенки живота в исходное положение. Этот тип дыхания называют еще диафрагмальным. Он чаще встречается у мужчин.
Смешанный тип дыхания. Дыхательные движения совершаются одновременно за счет сокращения межреберных мышц и диафрагмы. Этот тип дыхания чаще наблюдается у лиц пожилого возраста и при некоторых патологических состояниях дыхательного аппарата и органов брюшной полости.
Подсчет числа дыханий производят по движению грудной или брюшной стенки, причем незаметно для больного. Сначала подсчитывают пульс, а затем – число дыханий в минуту. У взрослого здорового человека в покое число дыхательных движений (вдохов и выдохов) составляет 16–18 в минуту, у новорожденного – 40–50 (это число у ребенка с возрастом постепенно уменьшается). Во сне дыхание урежается (у взрослых – до 12–14 в минуту), а при физической нагрузке, эмоциональном возбуждении, после обильного приема пищи учащается. Более ощутимо частота дыхания изменяется при некоторых патологических состояниях.
При тяжелых заболеваниях и состояниях дыхание становится патологическим (неритмичным, с изменениями продолжительности вдоха и выдоха, а также частоты дыхания).
Сердечная деятельность
Эффективность сердечной деятельности зависит от сократительной функции сердца. Она определяется по систолическому, минутному объемам сердца и частоте сердечных сокращений.
Систолический, или ударный, объем сердца соответствует количеству крови, которое выбрасывается желудочком сердца при каждом сокращении. Этот показатель зависит от размеров сердца, состояния сердечной мышцы и организма. У взрослого человека в норме систолический объем сердца – около 70–80 мл. При сокращении левого и правого желудочков в артериальное русло поступают 140–160 мл крови.
Минутный объем сердца – это количество крови, которое выбрасывает желудочек сердца за 1 мин. В среднем он соответствует 3–5 л в минуту. Левый и правый желудочки сердца выбрасывают почти одинаковое количество крови. При выраженной физической нагрузке этот показатель может повышаться до 30 л в минуту. Минутный объем сердца можно рассчитать, увеличив показатель систолического объема сердца на частоту сердечных сокращений за 1 мин.
Частота сердечных сокращений подсчитывается за 1 мин. В норме она зависит от возраста. У новорожденных она соответствует 120–140, у детей до 5 лет – 100–130, у детей 5—10 лет – 78—100, у детей 11–15 лет – 78–80, а у людей 16–60 лет – 60–80. Частота пульса обычно соответствует частоте сердечных сокращений. И определяется в области поверхностного расположения крупных артерий (лучевой, локтевой, височной, сонной) (рис. 1).
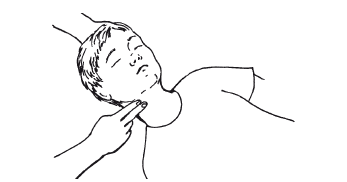
Рисунок 1. Определение пульсации сонной артерии
При значительной физической нагрузке и под влиянием эмоций частота пульса увеличивается. У здорового человека она затем быстро приходит в норму.
Диурез
Диурез – это объем мочи, выделенный за определенное время; чаще его определяют за сутки. Взрослый человек в норме выделяет за сутки мочу в объеме 75 % от объема выпитой жидкости. Суточная потребность в жидкости у человека – 1,5–2 л. В обычных условиях при таком водном режиме выделяется 1,2–1,5 л мочи за сутки. У детей эти показатели зависят от возраста. У новорожденных детей диурез за сутки – 150–240 мл, у детей от 1 месяца до 1 года – 250–650 мл, у детей 1–5 лет – в среднем 750 мл, у детей 5—10 лет – порядка 950 мл, у более старших – 1,2 л.
Для определения суточного диуреза у маленьких детей можно использовать детские мочеприемники или взвешивать сухие и мокрые пеленки после их смены. Затем нужно определить разницу показателей, а через 24 ч суммировать их.
При соблюдении суточных норм потребления жидкости значительные отклонения в диурезе говорят о заболевании.
Снижение объема мочи за сутки менее 500 мл свидетельствует о нарушении функции почек, а его повышение более 2000 мл обычно происходит при заболеваниях эндокринной системы и нарушении обмена веществ или в полиурической стадии почечной недостаточности.
При некоторых неотложных состояниях (закупорке камнями мочеточников) выделение мочи может полностью прекратиться, однако ее образование будет продолжаться. В этом случае возможен разрыв органов мочевыделения.
Температура
Большая часть заболеваний и некоторые неотложные состояния сопровождаются изменением (чаще повышением) температуры тела. Она изменяется в течение суток. По утрам она всегда ниже, а к вечеру повышается вплоть до верхней границы нормы. Нормальными считаются ее колебания от 36,1 до 36,9 °C.
Температура кожи зависит не только от состояния организма, но и от факторов окружающей среды: температуры, влажности атмосферного воздуха и т. п. Чем дальше та или иная часть тела находится от сердца и крупных сосудов, тем сильнее эта зависимость. Например, температура кистей рук и стоп может быть на 1–2 °C, а в холодную погоду – и на 3–4 °C ниже, чем температура в подмышечной впадине.
Температура внутренних органов зависит от интенсивности их работы. Она обычно выше привычных значений. Именно поэтому при измерении температуры во влагалище или прямой кишке можно получить цифры на 0,3–0,4 °C выше.
Сознание
При оценке тяжести состояния пострадавшего или больного обязательно обращают внимание на наличие или отсутствие у него сознания.
Нарушения сознания могут различаться по тяжести и продолжительности. На короткое время потеря сознания происходит при обмороках; при эпилепсии она сочетается с судорогами, способна переходить в сон. Черепно-мозговые травмы сопровождаются более продолжительной потерей сознания (до нескольких часов). Тяжелые обменные нарушения в организме и заболевания головного мозга также могут приводить к более продолжительному бессознательному состоянию.
Оглушение – нарушение сознания, связанное со снижением восприимчивости внешних раздражителей. Оно сопровождается нарушением логики мышления, малоподвижностью, затрудненной ориентацией в сложившейся ситуации. Наблюдается сонливость, ответная реакция у больного появляется только на сильные раздражители (громкий звук, яркий свет).
Сопор – это выраженное угнетение сознания. Обычно развивается после оглушения. Больной неподвижен, рефлекторные реакции у него возникают только на сильные внешние раздражители. При сильной боли появляются стоны, соответствующим образом изменяется мимика, появляются двигательные реакции. Далее развивается кома.
Она появляется при тяжелых нарушениях функции головного мозга. Больной находится в бессознательном состоянии, неподвижен, на внешние раздражители не реагирует. Отмечаются нарушения деятельности жизненно важных органов.
Делирий – нарушение сознания, сопровождающееся дезориентацией в пространстве и времени, галлюцинациями и бредом. Часто при делирии отмечается речевое и двигательное возбуждение. В таком состоянии больной может быть опасен для окружающих, способен нанести себе телесные повреждения.
Аменция – нарушение сознания, характеризующееся бессвязностью мышления, дезориентацией в окружающем мире, времени и собственной личности. Может сопровождаться бесцельной двигательной активностью, общим возбуждением. После восстановления сознания обычно больной ничего не помнит об этом состоянии.
Ступор – это состояние сохраненного сознания, но характеризующееся полной неподвижностью больного. Причем реакции на внешние раздражители очень вялые или вообще отсутствуют. Часто развивается при шизофрении, психических травмах.
При оказании неотложной помощи необходимо учитывать наличие нарушения сознания у пострадавшего и принимать соответствующие меры.
Терминальные состояния
Терминальные – это переходные состояния между жизнью и смертью. Они характеризуются глубокими, но обратимыми нарушениями функций важнейших органов и систем организма, нарастающей кислородной недостаточностью. К терминальным состояниям относятся преагония, агония и клиническая смерть.
Преагония может продолжаться от часа до нескольких суток. В это время состояние пациента характеризуется одышкой, снижением артериального давления (до 60 мм рт. ст. и ниже), учащенным сердцебиением, отмечается затемнение сознания.
Агония связана с постепенным угасанием жизнедеятельности организма. Одновременно могут возникнуть судорожные проявления, патологический (неритмичный) тип дыхания. Эта стадия длится 2–4 мин, в некоторых случаях она может быть более продолжительной.
Клиническая смерть – состояние, при котором отсутствуют внешние признаки жизни (дыхание, сердцебиение), но обменные процессы в организме еще продолжаются. Восстановление жизни на этом этапе умирания возможно.
Затем наступает биологическая смерть, при которой в организме происходят необратимые изменения.
Цель оказания помощи больным, находящимся в терминальном состоянии, – максимально продлить их жизнь и облегчить страдания. К подобному состоянию могут привести различные факторы, следовательно, лечение и уход в каждом индивидуальном случае различны. Лечение состоит в назначении лекарственных препаратов, применяемых при данном неотложном состоянии или кризе хронического заболевания. При проведении интенсивной терапии и реанимационных мероприятий среди назначенных остаются лишь те лекарственные препараты, которые могут несколько стабилизировать состояние больного, т. е. большей частью симптоматические средства. Так, при обширных ожогах пациенту с хроническим артритом необходима антибиотикотерапия, а мази и компрессы для суставов не показаны.
Агонирующие больные должны находиться отдельно от других членов семьи или пациентов, чтобы не усугублять самочувствие последних. Они нуждаются в постоянном наблюдении, поэтому их лучше госпитализировать и поместить в палату, расположенную вблизи сестринского поста. Возле таких больных необходимо расположить аппаратуру, которая может потребоваться для реанимации (если для этого есть показания).
Промежуток от резкого ухудшения состояния до смерти способен продолжаться разное время, которое прогнозировать возможно лишь условно. Поэтому, имея целью продлить жизнь таких пациентов, нужно предупреждать и развитие осложнений болезни или лечения. Как правило, терминальные больные находятся на искусственной вентиляции легких. Надо ежедневно и тщательно следить за личной гигиеной больного, в том числе и полости рта, чтобы предотвратить развитие инфекционных осложнений, а также пролежней.
Восстановление проходимости дыхательных путей
Восстановление проходимости дыхательных путей необходимо для проведения успешных реанимационных мероприятий. Нарушение проходимости дыхательных путей может быть связано с расслаблением мышц и западанием языка, попаданием в них рвотных масс, воды, с чрезмерным образованием слизи, а также с инородными телами (см. главу 4).
Если пострадавший находится в положении лежа на спине и без сознания, то вероятно западание корня языка. В этом случае искусственное дыхание будет безрезультатным. Для восстановления проходимости дыхательных путей требуется положить одну руку на голову пострадавшему в области линии роста волос, а второй рукой захватить его подбородок. Потом, нажимая на голову, запрокинуть ее первой рукой и вывести подбородок вперед второй рукой. Рот пострадавшего при этом приоткроется. Затем указательный и средний пальцы левой руки вводят в рот и исследуют ротовую полость. При необходимости удаляют инородные тела. Для удаления слизи, крови и другого можно обмотать пальцы салфеткой.
Для удаления жидкости (воды, содержимого желудка, крови) из дыхательных путей используют дренажное положение. Нужно пострадавшего повернуть на бок, сохраняя при этом существующее положение его головы и туловища относительно друг друга. Такое положение способствует оттоку жидкости через нос и рот. Потом ее остатки можно удалить отсосом, резиновым баллончиком, протереть во рту салфеткой. Изменять положение пострадавшего не следует при травме позвоночника в шейном отделе.
При застревании инородных тел в глотке их удаляют указательным пальцем. Его глубоко продвигают в ротовой полости пострадавшего по языку. Затем, согнув палец, поддевают инородный предмет и выталкивают его наружу. Этот прием следует выполнять осторожно, чтобы не продвинуть инородный предмет еще вглубь.
При застревании в гортани или трахее крупных инородных тел производят трахеостомию. Делают через переднюю поверхность шеи разрез трахеи и введение через него в трахею полой трубки. Такую манипуляцию обычно выполняют в условиях стационара.
После восстановления проходимости дыхательных путей возможно приступить к искусственному дыханию и непрямому массажу сердца.
Искусственное дыхание
Производится при остановке дыхания, тяжелой кислородной недостаточности, что нередко бывает при травмах головы и шеи, острых отравлениях и т. п. При остановке дыхания человек теряет сознание, лицо его синеет. Остановка дыхания определяется по отсутствию движений грудной клетки пострадавшего с помощью наложения на нее ладони. При выслушивании легких фонендоскопом дыхательные шумы также не определяются.
Для выполнения искусственного дыхания надо уложить пострадавшего на спину, максимально запрокинуть его голову назад для профилактики западания языка (рис. 2). Существуют две методики искусственного дыхания: изо рта в рот и изо рта в нос. Если по каким-либо причинам нельзя сделать выдох больному в рот (например, его зубы сильно стиснуты или имеется травма губ или костей лицевой части черепа), то ему зажимают рот и делают выдох в нос.
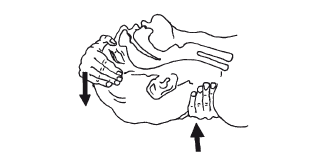
Рисунок 2. Запрокидывание головы для профилактики западения языка
Перед тем как проводить искусственное дыхание, нужно взять носовой платок или любой другой кусок неплотной ткани, лучше – марли, в качестве прокладки при проведении искусственного дыхания. Оказывающий помощь встает справа от пострадавшего. Если человек лежит на полу, необходимо встать рядом с ним на колени. Полость рта очистить от слизи, крови и другого постороннего содержимого, затем накрыть рот подготовленным чистым платком или марлевой салфеткой. Левой рукой надо вывести за углы нижнюю челюсть пострадавшего вперед таким образом, чтобы нижние зубы оказались впереди верхних, а правой рукой зажать ему нос (рис. 3). Сделав глубокий вдох, оказывающий помощь человек, обхватив ртом губы пострадавшего, через салфетку делает ему в рот максимальный энергичный выдох. Причем очень важно создать плотный контакт с губами пострадавшего. Если этого не сделать, то вдыхаемый в него воздух будет уходить через уголки рта, а, если не зажать нос – то через него. Тогда все усилия пропадут даром.

Рисунок 3. Искусственное дыхание способом «изо рта в рот»
Искусственное дыхание можно проводить с использованием воздуховода (S-образной трубки) (рис. 4). Ее вводят в ротовую полость пострадавшего и одной рукой придерживают вместе с подбородком, другой рукой зажимают нос (рис. 5). Пассивный вдох пострадавшего должен длиться примерно 1 с. После чего оказывающий помощь освобождает рот больного и разгибается. Пассивный выдох пострадавшего должен быть в 2 раза длиннее вдоха (около 2 с). В это время оказывающий помощь делает 1–2 небольших обычных вдоха-выдоха для себя.
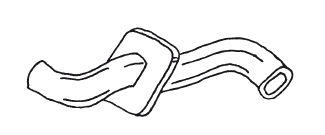
Рисунок 4. Воздуховод
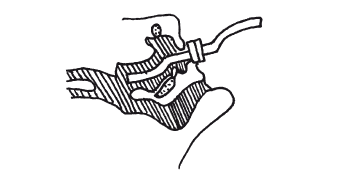
Рисунок 5. Положение воздуховода в ротовой полости
В ходе реанимационных мероприятий за минуту производят 10–15 вдуваний воздуха в рот или нос пострадавшего. Если искусственное дыхание проводят правильно и воздух поступает в его легкие, то будет заметно движение его грудной клетки. Если ее движения недостаточные, то это говорит о том, что либо у больного западает язык, либо слишком мал объем вдыхаемого воздуха.
Одновременно с началом искусственного дыхания проверяют наличие сердечных сокращений. Если они отсутствуют, одновременно с искусственным дыханием проводят непрямой массаж сердца.
Непрямой массаж сердца
Показаниями к проведению непрямого массажа сердца являются его остановка, жизнеугрожающие нарушения сердечного ритма (фибрилляции). Пострадавшего укладывают на спину на твердую поверхность (пол, асфальт, длинный стол, жесткие носилки), запрокидывают его голову. Определяют наличие или отсутствие дыхания, сердцебиения. Затем оказывающий помощь встает слева от пострадавшего или опускается на колени (если пострадавший лежит на земле). Ладонь левой руки он кладет на нижнюю треть его грудины, а поверх нее – ладонь своей правой руки (левая рука располагается вдоль грудины, правая – поперек) (рис. 6).
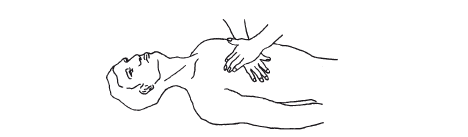
Рисунок 6. Непрямой массаж сердца
Надавливает на грудину достаточно сильно – так, чтобы она прогнулась на 5–6 см, на мгновение задерживается в этом положении, после чего быстро отпускает руки. Частота надавливаний должна составлять 50–60 в 1 мин. Через каждые 15 надавливаний делают 2 частых вдоха пострадавшему методом «рот в рот» или «рот в нос».
Признаками эффективности непрямого массажа сердца служат сужение ранее расширенных зрачков, появление сердцебиения, самостоятельного дыхания. Массаж проводится до восстановления сердечной деятельности, появления отчетливого пульса на артериях конечностей. Если в течение 20 мин достигнуть этого не удалось, то следует прекратить реанимационные мероприятия и засвидетельствовать смерть пострадавшего.
Если у оказывающего первую помощь имеется товарищ, то оптимальным будет одновременное проведение непрямого массажа сердца и искусственного дыхания (в соотношении 3: 1–5: 1, т. е. на 3–5 массажных движений в области грудины – 1 вдох).