ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальный диагноз представляет большие трудности в связи с большой коморбидностью расстройств личности с другими психическими и поведенческими расстройствами и полиморфизмом симптоматики. Чаще всего он проводится с расстройствами настроения, зависимостью от психоактивных веществ, расстройств пищевого поведения (анорексия, булимия), постравматического стрессового расстройства, расстройствами личности. Свойственные пубертатному периоду эндокринные, вегетативные и биохимические сдвиги способствуют выявлению скрытой до этого патологии, ускоряя развитие соответствующих нарушений.
В многоосевых подходах классификации расстройства личности (РЛ) были отнесены к отдельной оси (ось 2). Разработчики преследовали две цели: во-первых, подчеркнуть отличие психопатий от заболеваний 1-й оси – клинически более ярких расстройств, во-вторых, специально обратить внимание на группу психопатий и тем самым повысить их выявляемость.
Как часть многоосевого диагноза в DSM рассматривают личностные расстройства (ось 2) в комбинации с клиническими синдромами 1-й оси (например, панические расстройства у зависимой личности). РЛ называют «расстройствами межчеловеческого общения» или расстройствами отношений с социально негибким и мало приспособленным поведением. Их относят часто к эгосинтонным расстройствам. Обычно пациент начинает психотерапию как «эгодистонный», преодолевая симптомы 1-й оси (хочет от них избавиться), а затем психотерапия продолжается с эгосинтонной личностной структурой (то, что не мешает подростку, на первый взгляд).
Практика детских и подростковых психиатров указывает, что особенности поведения почти никогда не укладываются в рамки одного расстройства личности, а это затрудняет и диагностику, и лечение. Более того, тип РЛ очень мало влияет на выбор лечения. классификации типов личностных расстройств, они в значительной степени налагаются друг на друга, и порой невозможно четко отличить одно личностное расстройство от другого, а также провести границу между патологией и нормой.
Если обратиться к начальным проявлениям РЛ (1-й этап), то клинические особенности определяются в детстве отдельными элементарными проявлениями по возбудимому, истерическому, астеническому или неустойчивому типу, в основном в виде форм реагирования.
На 2-м этапе формирования РЛ (негативная фаза пубертата) отчетливо выявляется мозаичность клинической картины (чаще всего за счет преобладания кризовой симптоматики). В это время отмечается как нестабильность психопатических синдромов, так и многообразие утрированных возрастных особенностей психики (стремление к самоутверждению, эгоцентризм, реакции оппозиции, имитации, отказа и т. д.), психоэндокринные проявления
В рамках подросткового и юношеского возраста понятие декомпенсации может быть применено с известной долей условности, так как, если исходить из теоретических предпосылок, состояние декомпенсации предполагает сформированное расстройство личности.
В последние годы часто наблюдаем сочетание РЛ с болезнями 1-й оси, в том числе с депрессией и наркоманией. Психологическое и динамическое развитие у детей и подростков с расстройствами личности имеет свои особенности. «Пограничный» подросток в целом обладает нормальным интеллектом, наибольшие отклонения наблюдаются в эмоционально-волевой сфере, что позволяет говорить об «остановке эмоционального развития».
Подростки с РЛ на внешнем уровне свободны в своих действиях, но на внутреннем уровне отдается своим влечениям. Им не хватает свободы воли.
Общепринятой точкой зрения в настоящее время является отнесение личностных расстройств к группе полиэтиологических заболеваний био-психо-социо-духовной природы. В возникновении данного расстройства многими учеными подчеркивается роль раннего хронического негативного опыта со значимыми взрослыми, которые затрудняли ребенку здоровое развитие в областях автономии, принадлежности, достижений и самооценки. Вследствие ригидной когнитивной схемы у пациентов с личностными расстройствами лечение нередко затягивается до 12—20 месяцев по сравнению с 12—20 неделями у лиц, имеющих диагноз 1-й оси.
СЛУЧАЙ ИЗ ПРАКТИКИ №2.Паническая атака – Нарциссическое расстройство личности
В некоторых случаях полезно пользоваться патобиограммой (табл.3), в которой симптомы и особенности личности по DSM-5 разнесены во времени и по годам. В данной таблице отражены диагнозы Максима, 17 лет, который лечился амбулаторно по поводу панической атаки.
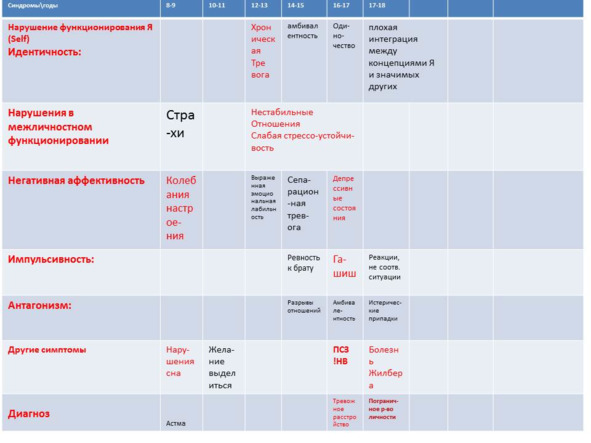
Таблица.3 Патобиограмма пациента М.,17 лет
Как видно из таблицы уже в 8 лет наблюдались единичные приступы астмы неясной этиологии, ночные страхи, в 11—12 лет регистрировались нестабильные отношения, с 13 лет ревность к брату и т. д. Симптомы и личностные девиации нарастали во времени. В ходе наблюдения был верифицирован диагноз нарциссического расстройства личности (продолжение см. Случай из практики №26).
С появлением классификаций DSM-V и МКБ-11 произошел пересмотр парадигмы, предлагается новый подход, упраздняющий разные категории личностных расстройств. Осталось одно: сам факт наличия расстройства личности.
Особенностью классификации личностных расстройств в МКБ-11 является отсутствие привычного деления на шизоидные личности, параноидные личности, эмоционально неустойчивые личности и т. д. Расстройство личности характеризуется относительно устойчивыми и глубоко проникающими нарушениями в том, как индивид воспринимает и понимает самого себя, других людей и мир, что приводит к неадекватным паттернам когнитивной деятельности, эмоционального опыта, эмоционального выражения и поведения. Эти неадекватные паттерны относительно ригидны и связаны со значительными проблемами в психосоциальном функционировании, которые особенно заметны в межличностных отношениях. Нарушения проявляются в различных индивидуальных и социальных ситуациях (т.е., не ограничиваются определёнными отношениями и ситуациями). Расстройство личности имеет длительное течение, обычно не менее нескольких лет. Чаще всего первые проявления возникают в подростковом возрасте и отчётливо заметны во взрослой жизни.
На смену приходит деление на уровни тяжести и выраженные личностные черты (табл. 4). Мы рады таким переменам, ведь она (новая система классификации расстройств личности в МКБ-11) напоминает психоаналитический подход О. Кернберга и его структурный подход.
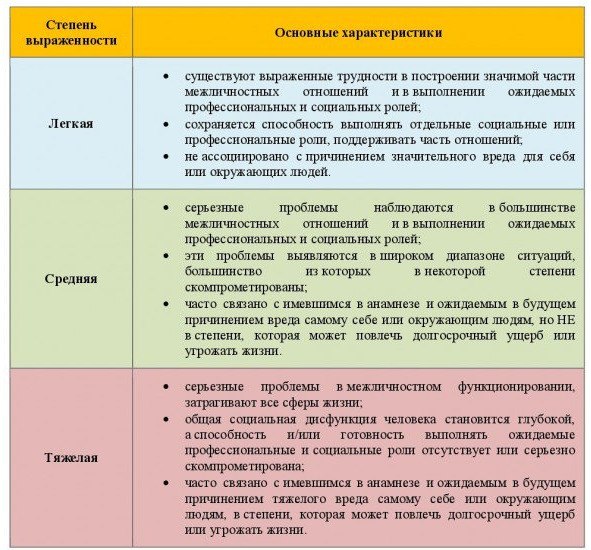
Таблица 4. Степени выраженности личностных расстройств
Диагностика расстройств личности детей и подростков представляет определенные трудности, так как в силу того, что идет становление черт личности, критерии диагностики не всегда соответствуют общепринятым критериям у взрослых клиентов. В DSM-5 разделе 2 не запрещается постановка диагноза пограничного расстройства личности, однако все зависит от субъективной клинической оценки состояния пациента специалистом и его подготовки. Диагноз «пограничное расстройство личности» может выставляться подросткам, когда конкретные неадаптивные личностные черты индивида представляются всепроникающими, стойкими и вряд ли ограничиваются определенной стадией развития или эпизодом расстройства оси I.
Кроме того, для диагностики расстройства личности у человека в возрасте до 18 лет эти признаки должны присутствовать не менее 1 года. Каждый из 5 доменов – это континуум, который может встречаться и в «нормально» популяции, и при РЛ, с той лишь разницей, что при РЛ черты сильно выражены, приводя к дезадаптивности (табл.5).
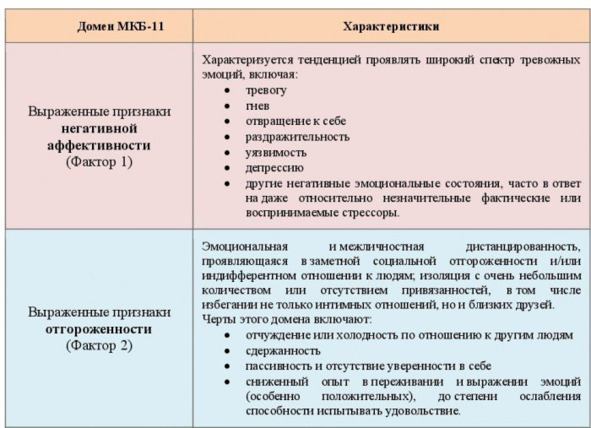
Таблица 5. Домены МКБ-11 и их характеристики
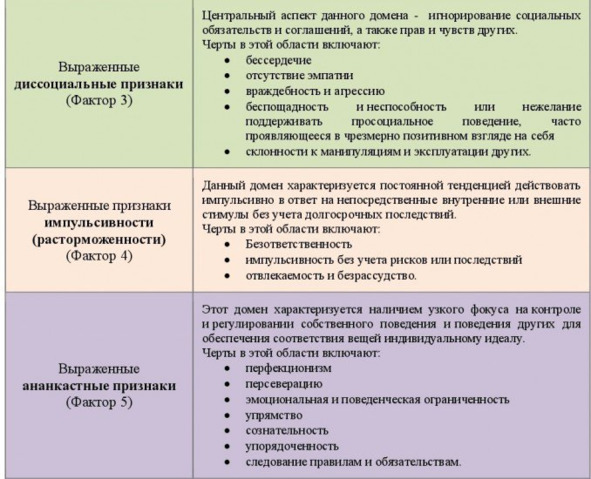
Таблица 5. Домены МКБ-11 и их характеристики (продолжение)
Выделение доменов также аргументируют фактом, что диагностировать РЛ не удастся без комплексного анализа и оценки личности (диспозиций). Также теряется необходимость в такой категории как «смешанное РЛ».
Для каждого домена разрабатывают специфические методы психотерапии и рекомендации. Например, некоторые хорошо отвечают на когнитивно-бихевиоральную терапию (домен негативной аффективности), а некоторые очень резистентны ко многим видам терапии (домен с выраженными диссоциальными признаками).
Можно заметить, что МКБ-11 приготовило много нововведений. Воспринимаются они очень двояко. С одной стороны логическая аргументация «подкупает» своей целесообразностью, а с другой – не совсем понятно как это отразится на практике. Дадим развернутое определение пограничного расстройства личности и представим его основные симптомы (табл.6).
Пограничное расстройство личности проявляется всепроникающей картиной нестабильности межличностных отношений, образа себя и аффектов, а также выраженной импульсивностью, начинающейся с раннего взрослого возраста и присутствующей в различных контекстах, о чем свидетельствуют пять (или более) из следующих: типичными особенностями пограничного расстройства личности являются нестабильность образа себя, личных целей, межличностных отношений и аффектов, сопровождающаяся импульсивностью, принятием риска и/или враждебностью. Характерные трудности проявляются в идентичности, самонаправленности, эмпатии и/или близости, как описано ниже, наряду со специфическими неадаптивными чертами в области негативной аффективности, а также антагонизмом и/или расторможенностью (табл.6).
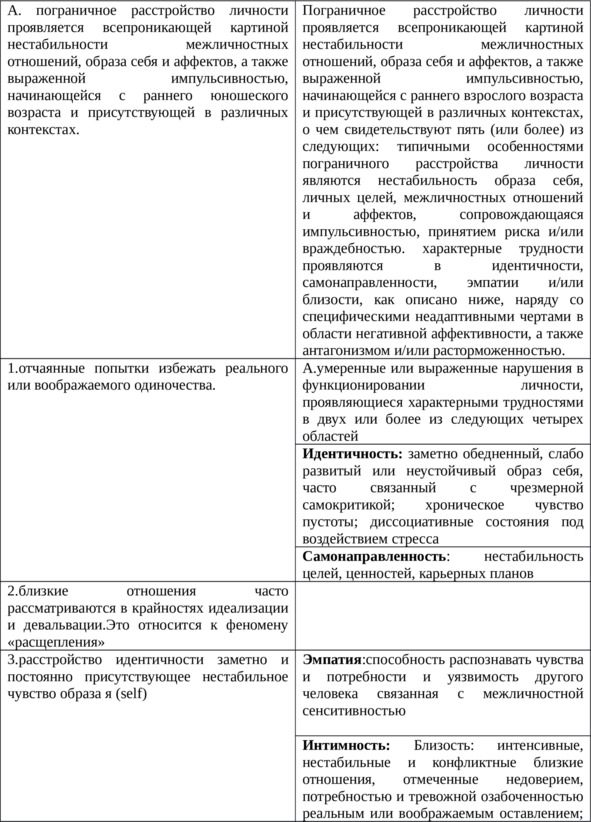
Таблица 6. Характеристика пограничного расстройства личности у подростков
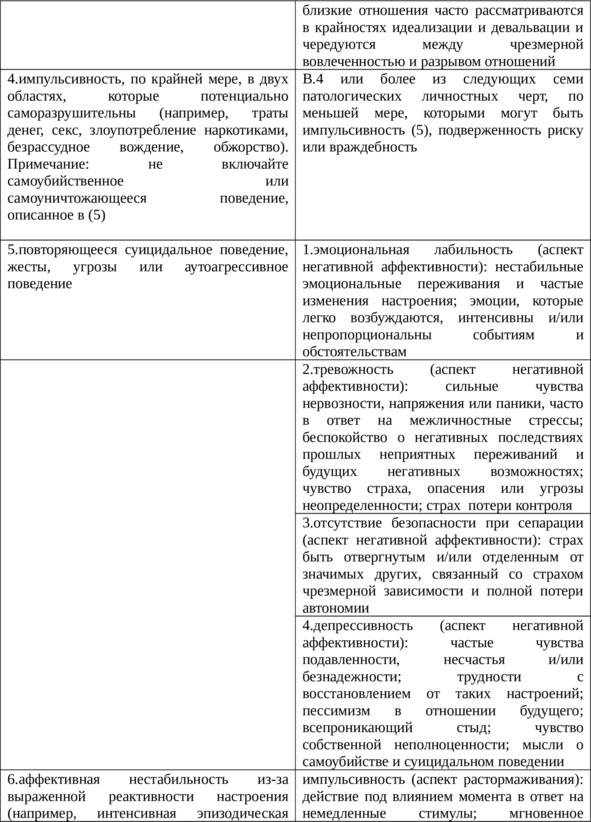
Таблица 6. Характеристика пограничного расстройства личности у подростков (продолжение)
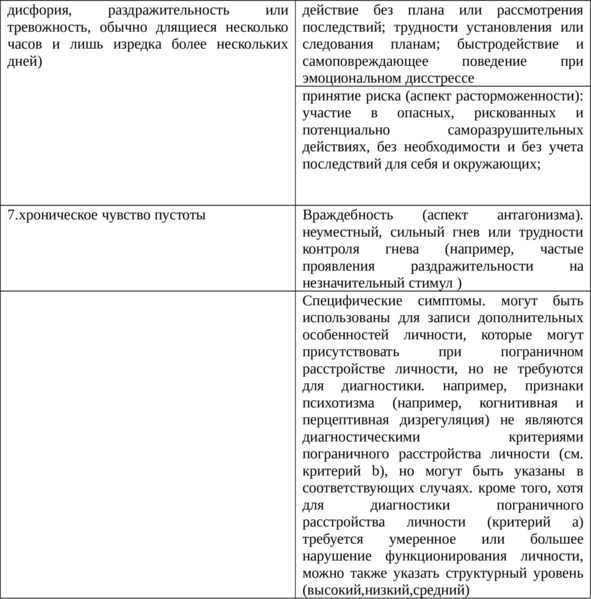
Таблица 6. Характеристика пограничного расстройства личности у подростков (продолжение)
Диагноз «пограничное расстройство личности» пропускается специалистами помогающих профессий так как рассматривается как проявление «негативной фазы» пубертата.
Операционализированная психодинамическая диагностика также может полезной в диагностике данного расстройства.
Приводимый ниже пример иллюстрирует сложности в верификации пограничного расстройства личности. Здесь, как и при других расстройствах био-психо-социо-духовного происхождения, налицо суммирование множества факторов. Невнимание специалистов «помогающих» профессий к данным анамнеза в детстве и несвоевременно назначение психотерапии привело к помещению девушки в психиатрический стационар, задержке оказания психотерапевтической помощи.
СЛУЧАЙ ИЗ ПРАКТИКИ №3.Пограничное расстройство личности
Пациент Галина Б.,17 лет. Диагноз при поступлении: тревожно-депрессивный синдром. Анамнестические сведения со слов пациентки: Наследственность – дядя по линии матери в детстве страдал снохождением и сноговорением, психиатром и неврологом не наблюдался, «само прошло». Родилась в полной семье, младшей из двух детей, старшая сестра (разница 8 лет) психически здорова, социально благополучна. Из перенесенной патологии – в детстве эпизодически снохождение. В младшем школьном возрасте – бытовая ЧМТ. Сочетанную соматическую патологию отрицает. Раннее развитие с незначительным опережением, ходить и говорить начала в возрасте до года. ДДУ не посещала, в школе училась с семи лет. С программой справлялась хорошо, имела много увлечений, окончила ДМШ, занимается музыкой до сих пор. В настоящее время посещает психотерапевтический кружок при университете, планирует получить профессию врача «психиатра, но это еще не точно, я думаю». В психическом состоянии изменения наблюдаются около двух лет: тогда впервые стала обращать внимание на свой высокий рост, значительно превышавший в то время рост ровесниц, стеснялась по этому поводу, комплексовала, «считала себя непривлекательной». Испытывала подавленное настроение, преимущественно апатическое, «ничем не хотелось заниматься», но заставляла себя, «через силу справлялась». Также отмечались колебания настроения в сторону подъема, без видимой причины, длительностью обычно около двух недель. В это время легко справлялась со всеми делами, со школьными заданиями, «за короткий срок могла сделать то, на что раньше необходимо было много времени». С осени 2017 года впервые отметила нарушения сна, связанные с колебаниями настроения, «но всегда по-разному»: во время депрессии могла спать по несколько суток, не вставая с постели, «а могла наоборот несколько суток не спать, или в интернете сидит или читает или просто ничем не занимается». Тогда же впервые отметила аутоагрессивные действия: наносила себе ожоги, «небольшие, рубцов нет», затем ходила «гулять по крыше», около полугода назад во время урока физкультуры преподавательница обнаружила ее режущей себе руку. Объясняла это тем, что «мне очень больно, а от этого легче делается, и я боль перестаю ощущать». Порезы наносила себя многократно, в области плеч и предплечий, в области также живота, не с целью суицида, а для того, чтоб «стало легче». По настоянию родителей была консультирована психологом, к которому ходила на сеансы психотерапии, «но было всегда по-разному, то ей легче после психолога, то еще хуже». Также была консультирована психиатром (диагноз не известен), рекомендован прием фенибута, финлепсина, венлаксора и атаракса, субъективно отмечала улучшение. Стала сама увлекаться психиатрией, читала книги по этой теме, говорила близким, что «меня скоро увезут в «психушку», общаясь с матерью, сама поставила себе диагноз «шизофрения». Утверждала, что периодически «слышит голос на улице, который зовет по имени». 8 мая в компании друзей достала таблетки и начала пить их «горстями», со слов, выпила несколько десятков разных таблеток, точно не может сказать, сколько и каких именно. После возвращения домой каретой скорой помощью была доставлена в токсикологическое отделение, будучи в реанимации видела, как реанимируют ребенка, захлебнувшегося в бассейне, испытала «шок» в этой связи. После возвращения домой вечером боялась спать, утверждала, что цветок на окне с ней «разговаривает». По настоянию близких обратилась для обследования и лечения в Центр «Бехтерев».
После выписки дома терапию принимала регулярно, являлась в отделение для контрольных осмотров. Выявлена неудовлетворительная переносимость препарата депакин (побочный эффект в виде гиперпигментации кожи), трилептала (реакция в виде выпадения волос), в связи с чем назначен ламотриджин. Ухудшение состояния в конце сентября, когда во время поездки за границу самостоятельно отменила себе препараты, «было хорошо, решила, что могу обойтись без них», что привело к резкому снижению настроения, мыслям о суициде, нанесла себе повреждение (ожог на левом предплечье). Вновь обратилась к психиатру. Данная госпитализация уже не первая, состояние резко ухудшилось аутохтонно, стала плаксивой, заявляла, что не хочет жить, госпитализирована.
Психический статус. Ответы дает в плане задаваемых вопросов, по существу, открыта продуктивному контакту. Мышление последовательное. Интеллект соответствует полученному образованию. Активной психопродукции нет. Фон настроения, скорее, несколько снижен. Эмоционально лабильна. Мимика живая. Личностно незрела, инфантильна. Суицидальной настроенности не выявляет. Проводимая терапия: седалит по 600 мг утром и вечером, седалит по 300 мг в обед, кветиапин 100 мг на ночь с последующим снижением по мере редукции психопатоподобного синдрома. Во время клинического разбора мнение специалистов о диагнозе разошлись, согласились с версией консультанта под давлением авторитета.
Диагноз: Биполярное аффективное расстройство. Смешанное аффективное состояние F 31.6
Сопутствующий диагноз: синдром зависимости от каннабиноидов, в настоящее время воздержание, но в условиях, исключающих употребление.
Переведена в отделение реабилитации для интенсивной психотерапевтической работы.
При проведении структурного интервью были обнаружены следующие симптомы:
страх быть отвергнутой
нестабильность отношений
расстройство идентичности
импульсивность
агрессия по отношению к себе
аффективная нестабильность
хроническое чувство пустоты
неадекватный интенсивный гнев
Данные симптомы укладывались в характеристику «пограничного расстройства личности».
Динамическое наблюдение в отделение реабилитации. Первые две недели сомневалась в необходимости реабилитации, ссылаясь на свой диагноз биполярное расстройство (самостигматизация). Затем настроение выровнялось, был отменен литий, назначенный психиатром. Успешно справлялась со всеми домашними заданиями, дежурила, соблюдала режим. Принимала участие в работе психотерапевтических групп. Рассказала врачу о том, что с сентября 2018 года с периодичностью 1—2раза в месяц курила марихуану в компании друзей на фоне стабильного самочувствия, последний прием в середине ноября 2018 года, мочевой тест на ПАВ отрицательный. Легкомысленно отнеслась к данному заявлению, считает, что «каждый подросток это пробует», манипулирует своим состоянием, при объяснении врачу о приеме ПАВ заявляет, что «так можете мне расшатать мою депрессию», просит врача сохранить в тайне прием ПАВ, позже самостоятельно рассказывает об этом на группе: «Не вижу в этом ничего особенного». Психопродукции нет. Мышление последовательное, связное, достаточно продуктивное. Настроение неустойчивое в течение дня: утром вялая, сонливая, заявляет о тревожности, к обеду заявляет, что состояние улучшилось, выходит на группу, общается с больными, вечером тревожна, плаксива, заявляет, что не хочет жить, просит укол, после чего засыпает и спит до обеда. Психопродукции нет.
Девушка выписана на амбулаторное лечение в удовлетворительном состоянии с минимальной поддерживающей дозировкой лекарств. Когда родственники отказали ей в обучении в частной школе, пришла к директору и сообщила, что у неё появились галлюцинации. Психиатр, наблюдавший её до этого, вновь назначил медикаменты. Психотерапия была прервана.
Дифференциальный диагноз между пограничным расстройством личности и расстройством настроения может быть проблематичным, особенно в случае биполярного расстройства 2 типа. Однако следует отметить, что аффективные сдвиги при ПРЛ регистрируются чаще между гневом и дисфорией и реже между подъемами и спадами настроения (как при биполярном расстройстве) и очень зависят от контекста отношений, чем эндогенных колебаний. Следует также подчеркнуть, что такой феномен как «гиперментализация» (гиперрефлексия) – нередкий симптом у подростков.
Расстройства идентичности у подростков очень похожи на аналогичные проявления у взрослых пациентов.
СЛУЧАЙ ИЗ ПРАКТИКИ №4.Селф-харм
Пациентка Р., 15 лет, лечилась у когнитивно-поведенческого психотерапевта по поводу снижения успеваемости в школе, плохого настроения, самоповреждений (резала себе предплечья острыми предметами).
МОТИВЫ САМОПОВРЕЖДЕНИЙ (SELF-HARM, ЧЛЕНОВРЕДИТЕЛЬСТВО)
Членовредительство может прорваться сквозь эмоциональное оцепенение с резкой интенсивностью. Членовредительство может помочь людям, которые чувствуют себя бессильными перед тем, что происходит в их жизни, почувствовать, что они действительно контролируют то, что они делают со своим телом. Рана может говорить громче слов, чтобы сказать миру: «Вот, что я чувствую».
Организм реагирует на травму выделением эндорфинов, природных опиоидов, в мозге, которые могут вызывать эйфорию, облегчая боль, возникающую из-за сверхчувствительности к отвержению значимых фигур микросоциального окружения. Помимо медицинских проблем, которые непосредственно может вызвать самоповреждение, селфхарм увеличивает риск рецидива при употреблении алкоголя и других наркотиков. Непреднамеренные несуцидальные самоповреждения обладают повышенной аддиктивностью, так как в результате их повышается уровень эндогенных опиатов,
Многие люди, которые причиняют себе боль, чтобы достичь перечисленных выше целей, обнаруживают, что, когда хорошие чувства проходят, у них остаётся чувство стыда и ненависти к себе. Многие люди, наносящие себе увечья, чувствуют необходимость держать эту часть своей жизни в секрете. Подобные секреты создают дистанцию и эмоциональные барьеры, изолируя их от близких друзей. Когда другие узнают, что человек причиняет себе боль, они часто не понимают и реагируют негативными суждениями, гневом или страхом, и они могут дистанцироваться.
Как и любой наркотик, изменяющий настроение или поведение, самоповреждение само по себе может стать зависимостью.
Медикаментозная терапия антидепрессантами и сеансы психотерапии не привели к положительным результатам, и девушка была направлена в реабилитационную клинику. Пребывание в клинике выявило следующие проблемы: выраженное расхождение между Я-реальным и Я-идеальным, стыд, что не оправдала ожидания родителей, обучаясь в престижной школе, сильная ненависть себе. Антидепрессанты были постепенно отменены. Проработка проблем в индивидуальной, групповой терапии и параллельной работой с родителями привели к компенсации состояния.
Самооценка – это процесс когнитивной и аффективной оценки собственной личности. Только благодаря повторяющейся самооценке у ребенка складывается сравнительно устойчивое отношение к собственной личности, которое проявляется в самоуважении. Самооценка может выступать в качестве показателя уровня психической зрелости личности. Проблемы самоуважения и самооценки, зависимые от внешнего окружения-стержневой симптом нарциссической личности.
Этот симптом требует особого внимания. Большинство авторов рассматривают его как коллапс ментализации, который жестко связан с диссоциацией и возникновения интенсивных (хотя часто хаотических и проблемных) реакций на Других. Нередко реакции гнева, стыда и отчаяния возникают в результате осознанной и неосознанной провокации родителей.
Нарциссическое расстройство личности
Другим, сложным в дифференциально диагностическом отношении диагнозом, служит нарциссистическое расстройство личности.
Пациенты с нарциссическим личностным расстройством (НЛР) могут быть профессионально успешны, устойчиво работоспособны и социально комуникабельны, но у них также может наблюдаться функциональная неполноценность, либо с дезадаптивными нарциссическими чертами и влиянием сопутствующих психических расстройств, либо со злокачественными, антисоциальными или психопатическими чертами.