Глава 1. Классификация бронхиальной астмы
Прежде чем говорить о болезни, нужно дать ее определение. В переводе с греческого «астма» означает «удушье, одышка». С точки зрения официальной медицины, бронхиальная астма – это хроническое рецидивирующее аллергическое заболевание органов дыхания. Оно характеризуется измененной активностью бронхов. Обязательным признаком болезни являются приступы удушья, обусловленные нарушением проходимости бронхов вследствие спазма мускулатуры мелких бронхов, отека слизистой оболочки и закупорки их отделяемым.
Астма – достаточно коварное, практически неизлечимое заболевание, имеющее свои отличительные особенности. Она постоянно претерпевает определенную эволюцию и меняет свой характер, например из аллергической она может перейти в смешанную форму.
Из названия заболевания уже ясно, что приступы удушья связаны с бронхами. Для того чтобы понять причину возникновения заболевания, прежде всего нужно уяснить строение и функции бронхов.
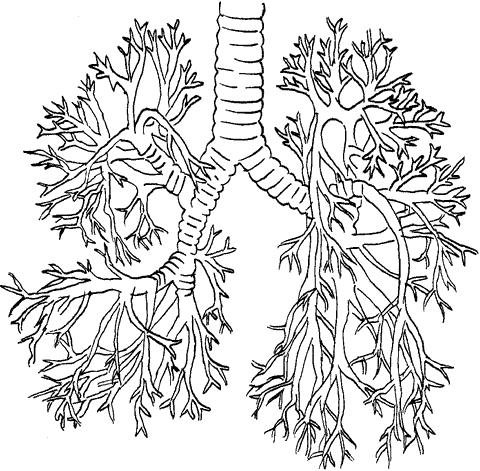
Схема строения бронхиального дерева
Бронхиальное дерево представляет собой систему сосудов, делящихся, как ветки деревьев. Ствол дерева – это трахея, а ветви – бронхи. Количество сегментарных делений бронхов (по разным моделям) – от 16 до 23. Дальнейшее парное деление сегментарных бронхов увеличивает их число до 100 тыс. Самые маленькие бронхиальные сосуды имеют диаметр не более 1 мм. Конечные разветвления бронхов называются бронхиолами. Они образуют пористую (губчатую) делящуюся сеть, по которой осуществляется движение воздуха к альвеолам, где и происходит насыщение крови кислородом. В бронхиолах воздух очищается от пыли, микробов и прочих частиц, которые осаждаются в просвете бронхов. Процесс очищения воздуха от примесей называется в медицине мукоцилиарным (от латинского mucus – «слизь», cilia – «ресничка»). Он происходит с помощью ресничек, расположенных на внутренней поверхности бронхов, которые совершают непрерывные колебательные движения по направлению к трахее и вместе со слизью, находящейся на ее поверхности, выводят все патологические частицы в глотку.
Однако мукоцилиарный механизм не справляется с очисткой большого количества загрязненного воздуха. Для этого существует еще один способ – регуляция поступающего потока воздуха с помощью мышц бронхиального дерева.
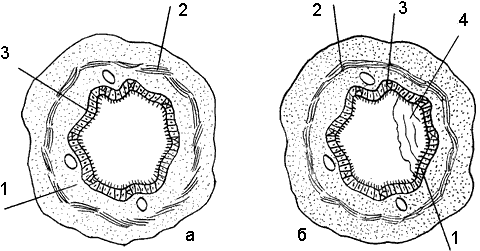
Бронх в поперечном разрезе: а – нормальный; б – при астме: 1) слизистая; 2) подслизистая; 3) мышечная оболочка; 4) слизистая пробка
При бронхиальной астме происходит сужение просвета бронхиального дерева, при этом снижается поток воздуха, поступающий в легкие, и в силу ряда биомеханических причин затрудняется фаза выдоха. Учащенное дыхание приводит к возникновению хрипов (воздух, проходя через суженные просветы бронхов, вызывает свистящий звук).
Поскольку бронх представляет собой полую трубку, то его проходимость может уменьшиться из-за спазма, утолщения стенки вследствие набухания слизистой оболочки, механической обтурации (закупорки) просвета пробкой слизи. Подобные изменения происходят вследствие хронических воспалительных процессов в бронхиальном дереве. Нарушение проходимости бронхов затрудняет движение слизи, вследствие чего после приступа возникает кашель и из бронхов откашливается мокрота в виде слизистых пробок.
Итак, в силу ряда причин в бронхах начинается воспалительный процесс, который вызывает спазм бронхов, отек слизистой и скопление мокроты, что приводит к нарушению проходимости бронхов и вызывает симптомы астмы.
Однако для того, чтобы астма сформировалась, необходимо целенаправленное действие различных механизмов, которые в медицине называют тригерными (запускающими). Наиболее частым запускающим фактором являются респираторные инфекции. Установлено, что астма, появившаяся на фоне респираторной инфекции, вызывает аллергию на какие-либо вещества. Другим тригерным механизмом, запускающим астму, может стать максимальное содержание аллергена, к которому у человека повышенная чувствительность. Тригерными факторами могут стать физическое и психическое перенапряжение; вдыхание отравляющих газов, химических веществ; прием лекарств; беременность и роды; переезд на другое место жительства в экологически неблагоприятный район; выброс в окружающую среду химических веществ, загрязняющих воздух, и др. Тригерный механизм не вызывает болезнь, он только является толчком, запускающим процесс, который уже сформировался в организме.
Как уже было сказано, незалеченный бронхит и другие воспалительные заболевания дыхательных путей (ринит, синусит, гайморит) могут стать началом астмы. Одним из главных факторов ее возникновения является повышенная чувствительность к аллергенам инфекционного и неинфекционного происхождения.
Различают две формы бронхиальной астмы: иммунологическую, неиммунологическую и ряд клинико-патогенетических вариантов. Общим механизмом для всех форм заболевания является изменение чувствительности и реактивности бронхов, которое определяется по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов. Считается, что треть больных получили это заболевание по наследству.
На сегодняшний день наиболее изучены аллергические формы астмы. Они могут быть бактериальными (бактерии, вирусы, грибы) и небактериальными (домашняя пыль, пыльца растений и др.). Очень часто встречается пищевая аллергия, в частности на молоко и рыбу, а также аллергическая реакция на некоторые лекарства (пенициллиновая группа, аспирин и др.).

Неиммунологическими факторами, вызывающими заболевание, могут стать нарушение обмена веществ (аспириновая астма), переохлаждение, воздействие токсичных химических веществ и физические нагрузки (синдром астмы физического усилия).
Нередко заболевание астмой начинается приступообразным кашлем, сопровождаемым одышкой и отхождением небольшого количества мокроты (астматический бронхит). Затем приступы удушья становятся более тяжелыми и продолжительными.
Перед приступом могут появиться чихание, водянистый секрет из носа, приступообразный кашель; дыхание становится неравномерным: вдох короткий и неглубокий, а выдох намного удлиняется. Дыхание сопровождается хрипами, слышными на расстоянии, а при перкуссии над легкими прослушивается множество сухих хрипов. Грудная клетка расширяется и остается в положении максимального вдоха (в дыхании участвуют мышцы верхнего плечевого пояса, спины и брюшной стенки). Приступ, как правило, заканчивается отделением мокроты.
Заболевание может сопровождаться легкими, средней тяжести и тяжелыми приступами удушья. Предвестники приступа: выделение из носа водянистого секрета, чихание и приступообразный кашель. Во время приступа вдох становится короче выдоха и появляются хрипы, слышные на расстоянии.
Затяжные тяжелые приступы могут перейти в астматическое состояние. Оно имеет две формы: анафилактическую, обусловленную иммунологическими или псевдоаллергическими реакциями, при которых возникает острый приступ удушья; и метаболическую, которая появляется в результате передозировки симптатомиметиков при инфекции дыхательных путей, резкого отказа от кортикостероидов или неблагоприятных погодных условиях и формируется в течение нескольких дней.
На начальной стадии появляется боль в мышцах плечевого пояса, грудной клетки, брюшного пресса и перестает отходить мокрота.
Гипервентиляция и потеря влаги легкими приводят к увеличению вязкости мокроты и образованию в задненижних отделах легких участков «немого легкого». На II стадии состояние больных крайне тяжелое: учащается пульс до 120 ударов в минуту, повышается артериальное давление, эмфизематозно вздувается грудная клетка и появляются признаки перегрузки правого отдела сердца. На III стадии наступает гипоксически-гиперкапническая кома. Течение болезни неравномерное: фаза обострения сменяется периодом ремиссии. При тяжелых формах бронхиальная астма может вызвать ряд осложнений – таких, как эмфизема легких, инфекционный бронхит и легочное сердце.
Лечение заболевания должно быть строго индивидуализировано с учетом варианта течения, фазы болезни, наличия сопутствующих заболеваний, переносимости больным лекарственных препаратов.
В период ремиссии проводят лечебно-профилактические мероприятия: лечебную физкультуру, дыхательную гимнастику, санацию очагов инфекции, физиотерапию, санаторно-курортное лечение, массаж, закаливающие процедуры. Ежедневное соблюдение правил гигиены, правильное питание, закаливание, выполнение комплекса лечебной физкультуры, дыхательная гимнастика и массаж помогут укрепить организм и увеличить длительность периода ремиссии.
Образ жизни больного бронхиальной астмой
Правила личной гигиены, конечно же, необходимо соблюдать всем без исключения. Однако больным астмой приходится особенно тщательно заботиться о своем здоровье. Любое простудное или инфекционное заболевание, дождливая или туманная погода, цветение растений и многое другое вызывают обострение астмы. Поэтому больным нужно постараться придерживаться определенного режима дня и обязательно выполнять некоторые правила, которые помогут избежать осложнения болезни.
Во-первых, полноценный сон. Переутомление снижает мышечный тонус и без того ослабленного организма. Во-вторых, к помещению, в котором постоянно находится больной, предъявляются особые требования: оно должно быть хорошо проветриваемое, но без сквозняков; влажную уборку комнаты проводят каждый день. В-третьих, одежду, а особенно нижнее белье, по возможности желательно иметь хлопчатобумажное или из натуральных тканей. Синтетические ткани не «дышат» и плохо впитывают влагу. Небольшой перегрев, а затем сквозняк – вот прямой путь к простуде. Белье из натуральных тканей, быстро впитав влагу, помогает предотвратить заболевание.
Особое внимание больным астмой нужно обратить на питание, лечебную и дыхательную гимнастику, массаж и закаливание – основные составляющие, которые помогут облегчить течение болезни и сделать жизнь полноценной.
Диета для больных астмой должна быть достаточно калорийной, легкоусвояемой, с использованием по возможности только натуральных продуктов. Из меню желательно исключить копчености, животные жиры, колбасы, все виды консервов и алкоголь. Консерванты, использующиеся в пищевой промышленности (сульфиты, нитриты и многие другие), могут вызвать обострение болезни. Прохладительные напитки типа «фанта», «пепси» и лимонады изготавливаются на основе экстрактов и эссенций, которые также противопоказаны при данном заболевании. Идеальными напитками можно считать чай и минеральную воду.
Особо строгую диету следует соблюдать больным с пищевой и аспириновой непереносимостью. Дело в том, что салицилаты – аналоги аспирина – содержатся во многих пищевых продуктах.
Конечно, отказаться от всех овощей и фруктов, содержащих салицилаты, невозможно, поэтому лучше всего просто ограничить их потребление, а в периоды ухудшения состояния постараться не употреблять совсем.
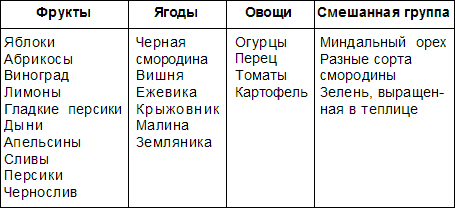
Каждый больной с аспириновой непереносимостью должен подбирать диету индивидуально, желательно с помощью врача-диетолога или аллерголога.
Больным, принимающим таблетированные гормональные препараты, стоит перейти на молочно-растительную диету с использованием молока и кисломолочных продуктов: кефира, простокваши и творога. При данной форме заболевания следует ограничить употребление картофеля, круп (кроме гречневой), мучных, макаронных и кондитерских изделий. Нежирное отварное мясо и рыба рекомендуются один-два раза в неделю.
При заболеваниях дыхательных путей в организме появляется нехватка витаминов A, D, B1 и лития.
Витамин A (ретинол), относится к жирорастворимым. Он содержится только в продуктах животного происхождения. Растительные пигменты, каротиноиды (от латинского carota – «морковь»), играют роль провитамина A и относятся к углеводородным соединениям, которые в растениях обычно связаны с белками. Превращение каротина в витамин А происходит в стенке тонких кишок и печени.
Уменьшает запасы витамина А алкоголь и канцерогены. Разрушает его кислород воздуха, кислоты, ультрафиолетовые лучи и высокая температура.
Важнейшими источниками витамина А являются печень, сливочное масло, сыр, сливки, яичный желток, рыбий жир.
Еще одним источником витамина А можно считать каротин. Каротин представляет собой оранжево-желтый пигмент, который находится в плодах, имеющих оранжево-желтую окраску. Очень много каротина содержится в моркови, капусте и зелени.
Витамин D нормализует всасывание из кишечника солей кальция и фосфора, способствует отложению в костях фосфата кальция и укрепляет зубы. Высокое содержание витамина D в зародышах зерновых, зеленых листьях, пивных дрожжах, рыбьем жире, яйцах, сливочном масле и молоке.
Витамин В1 относится к серосодержащим веществам и участвует в обмене углеводов. При его недостатке в организме происходит накопление молочной и провиноградной кислот.
Витамин В1 нормализует работу сердца, органов пищеварения, повышает двигательную и секреторную функции желудка. Зерновые, не освобожденные от зародышей, пивные дрожжи и печень помогут восстановить недостаток витамина B1 в организме.
Витамины В1 и D, как видно из вышесказанного, содержатся в пивных дрожжах. Сами дрожжи представляют собой микроскопические одноклеточные бесхлорофильные растительные организмы, принадлежащие к классу грибов. Помимо витаминов, они содержат все важнейшие аминокислоты, нуклеиновые кислоты, пептоны, пуриновые и пирамидиновые основания. Поэтому дрожжи могут применяться как ценный питательный продукт и источник белка, витаминов В и D, минеральных веществ.
Из дрожжей можно приготовить целебный напиток. Для этого нужно взять 300 г воды, 15 г черного хлеба и 50 г пекарских прессованных дрожжей. Сухари подсушивают до подрумянивания, заливают кипящей водой и настаивают 3 часа. Затем процеживают, добавляют 45 г дрожжей и подогревают до температуры 70° С, после чего смесь охлаждают до комнатной температуры, добавляют 5 г дрожжей и оставляют в теплом месте на 8 часов. В готовый напиток можно добавить сахар или мед. Если есть возможность, то для изготовления напитка лучше использовать пивные дрожжи.
Иногда существует индивидуальная непереносимость дрожжей. Это проявляется в появлении чувства тяжести в подложечной области, отрыжке, вздутии живота и иногда поносе. Кроме того, для приема дрожжей существуют противопоказания: болезнь почек и подагра.
Основным источником лития, элемента, крайне необходимого при бронхиальной астме, является мед. При заболеваниях дыхательных путей особенно полезен горный мед, мед из пыльцы цветков душицы, тимьяна и липы. Мед легко усваивается, обладает антибактериальными свойствами, в нем находятся почти все микроэлементы, к тому же он стимулирует работу сердечной мышцы, действует как мочегонное и противовоспалительное средство.
Облегчить дыхание и улучшить самочувствие могут некоторые средства народной медицины. При астме народные целители советуют принимать отвары из мать-и-мачехи и багульника.
Для ингаляции, в качестве отхаркивающего средства, можно использовать раствор из листьев подорожника большого, мать-и-мачехи и багульника (по 10 г), которые заливают 300 мл кипятка, настаивают час и затем процеживают.
Антисептическим действием обладают препараты эвкалипта и зверобоя. Для ингаляции можно приготовить настой из 6 г листьев эвкалипта, цветков календулы и травы зверобоя продырявленного, взятых по 10 г, которые заливают 250 мл кипятка и настаивают 1 час. Затем процеживают и берут по 10 мл смеси на одну ингаляцию. Настой зверобоя также хорош и как противогрибковый.
В качестве вяжущих и противовоспалительных средств народные целители рекомендуют настой из смеси, приготовленной следующим образом: сначала делают отвар из коры дуба, для которого берут 20 г измельченной коры на 200 мл воды. Затем приготавливают настои из листьев шалфея, травы зверобоя, цветков календулы, цветков ромашки. Для этого берут по 15 г сухих растений и заливают каждое в отдельности 200 мл кипятка. Затем настаивают 1 ч и процеживают. Для одной ингаляции нужно взять 10 мл смеси отвара и настоев.
Не менее действенен и исландский мох (Licken islandicus L.). Если мха нет в аптеке, то его можно заменить шалфеем (Salvia officinalis). Для приготовления отвара нужно взять эмалированную кастрюлю (без сколов), налить в нее стакан молока и всыпать столовую ложку без верха мелко накрошенного мха. Кастрюлю следует закрыть фарфоровой или фаянсовой тарелочкой и вскипятить смесь. Затем раствор надлежит процедить, а мох выбросить. Молоко следует подогреть еще раз, снова накрыв тарелочкой. Отвар нужно пить горячим (но не обжигающим) на ночь.
Исландский мох можно заваривать и просто как чай. Поскольку он слегка горьковат, то в него добавляют мед или сахар.
Больным астмой можно порекомендовать ванны с экстрактом из сосновых игл. Для его приготовления берут иглы, веточки и шишки (1, 5 кг), заливают холодной водой и кипятят полчаса, после чего посуду с отваром хорошо укутывают и оставляют на несколько часов.
Хороший экстракт имеет коричневый цвет. Такие ванны успокаивают нервную систему, нормализуют работу сердца и рекомендуются при катарах верхних дыхательных путей, астме и болезнях легких, нервной возбудимости, мускульном и суставном ревматизме, опухолях суставов, старении кожи.
Кроме того, полезны при астме и ванны с настоем валерианы. Для полной ванны требуется 0, 5 кг валерианы. Настой приготавливается так же, как и экстракт из сосновых игл.
Не менее важен вопрос о закаливании. Существует много рекомендаций: от излишне осторожных (обтирание водой комнатной температуры), до излишне смелых (купание в проруби).
Для лечебного закаливания людей с хроническими заболеваниями дыхательных путей и легких используют водные процедуры с постепенным снижением температуры. Закаливание лучше всего начинать в августе-сентябре, так как естественное сезонное снижение температуры поможет наращивать холодовую нагрузку. Кроме того, ежедневные водные процедуры очищают кожу, улучшают кровообращение и кожное дыхание, что особенно важно при легочных заболеваниях. Закаливающие процедуры необходимо проводить утром, а вечером рекомендуется принимать теплый душ, способствующий расслаблению бронхиальной мускулатуры. Закаливание – это не лечение, но оно способно принести ощутимую пользу не только больным, но и здоровым людям.
Закаливающие процедуры лучше всего начинать с влажного обтирания ног. Его проводят 2–4 мин., растирая ноги влажным полотенцем, смоченным в воде с температурой не выше 36° С. Через каждые 2–3 дня температуру воды понижают на 1° С, доводя ее до 24° С. Затем можно перейти к обливанию ног. Начальная температура воды для этой процедуры – 35° С. Через каждые 2–4 дня температуру воды снижают на 1° С, до тех пор пока не доведут до 24° С.
Прохладные ножные ванночки начинают принимать с температурой воды 34° С, снижая ее до 18–12° C. Начальное время процедуры – 9 мин. Снижая температуру воды, уменьшают продолжительность приема ванночки, доводя ее до 2 мин.
При снижении температуры воды ниже 20° С после ванночки следует сделать массаж ног.
Контрастные ванночки делают чередованием горячей и холодной воды. Температура горячей воды должна всегда оставаться постоянной – 42° С. Температура холодной уменьшается каждые 2–4 дня на 1° С. Начальная температура воды – 37° С, конечная – 20–15° С. В горячей воде ноги держат 3–4 мин, в холодной – 1, 5–2 мин. Продолжительность процедуры – 8–14 мин.
Процедуры закаливания глотки и носа проводят путем орошения или полоскания. Начальная температура воды для орошения – 40° С, для полоскания – 38° С. Температуру воды снижают каждые 3–6 дней на 1° С, доводя ее до 16° С. Продолжительность процедуры – от 1 до 6 мин. Орошение и полоскание можно проводить минеральной водой (сначала без газа, а затем и газированной).
Влажные обтирания тела проводят в теплом помещении с температурой воздуха не ниже 23° С. Начальная температура воды для обтирания – 37–35 °C. Через каждые 3–5 дней ее снижают на 1 °C. Процедуру проводят последовательно. Сначала обтирают кисти рук, затем предплечья, плечи, стопы, голени, бедра, живот, грудную клетку спереди и сзади. Продолжительность процедуры – 2–5 мин.