Часть I Состояние медицины
Глава 1. От мнения к доказательствам
Сейчас все больше врачей и клиник причисляют себя к «доказательным» (или «EBM-ным» – от evidence-based medicine). Современные родители стараются искать таких специалистов в надежде получить более современную и качественную помощь. «Доказательность» становится знаком качества, и этот лейбл уже примеряют на себя не только врачи, но и консультанты по грудному вскармливанию, консультанты по сну, клинические психологи и физические терапевты. Что же это значит и почему так ценится?
Бóльшую часть истории медицины основным способом добычи информации о действенности тех или иных лекарств и лечебных мероприятий был личный опыт, передаваемый как сакральное знание из уст в уста, от уважаемых профессоров молодым медикам. Такую медицину можно назвать медициной мнений или медициной личного опыта. В английском языке есть устоявшийся термин opinion-based medicine (OBM). Знание получали уже в готовом виде от наставников или приобретали с помощью личных наблюдений и гипотез. Большой объем медицинских данных составляли ничем не подкрепленные фантазии, которые часто звучали правдоподобно и стройно. Эта теоретическая стройность до сих пор играет злую шутку с легковерными студентами. Они могут довольно подробно разъяснить механизм действия какого-то препарата – то есть как и почему он должен работать, – но при этом упускают прискорбный факт, что этот препарат вообще не работает. Именно для того, чтобы этот факт стоял на первом месте, и была создана доказательная медицина (EBM).
В старые времена медицина не особенно отличалась от современной гомеопатии[2]: ложные посылы приводили к ложным выводам и в итоге выливались в совершенно бессмысленное лечение. И хорошо, если оно было безвредным. Однако, в отличие от гомеопатии, медицина шла вперед, и в середине XVIII века шотландский врач Джеймс Линд изобрел то, что стало предвестником появления доказательной медицины, – контролируемые клинические испытания. Суть их в том, что испытуемые пациенты делятся на группы, которые при прочих равных условиях получают разное лечение или не получают никакого. Если в одной или нескольких группах отмечается значимое изменение состояния пациентов, формат испытания позволяет сделать вывод о том, является ли это изменение следствием конкретного лечения или оно наступает по другим причинам.
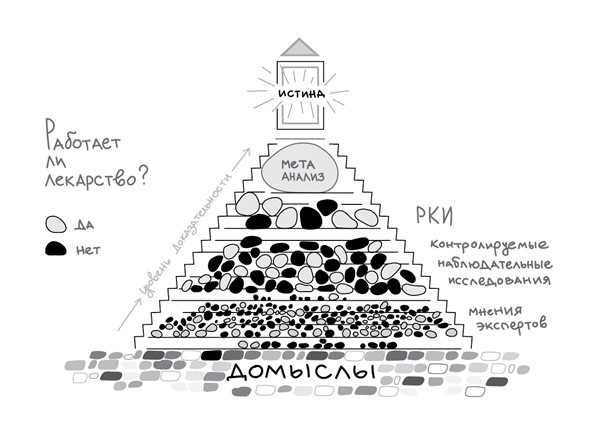
Вот так выглядит путь к истине. В этом примере мы задались вопросом, эффективно ли лекарство. Здесь мы видим уровни доказательности: самое меньшее доверие вызывают мнения отдельных врачей – экспертов. В зависимости от их образования и статуса, эти мнения могут иметь больший или меньший вес (видите, камушки разные, но все равно весьма мелкие). Выше идут исследования низкой доказательности, без рандомизации. Еще выше – РКИ, то есть рандомизированные контролируемые исследования. Исследования тоже могут быть разного размера, например моноцентровые – в одной больнице – или многоцентровые – в множестве больниц. Как вы видите, на трех нижних этапах ответы на один и тот же вопрос могут быть противоположными. И наконец на верхнем уровне – метаанализ, то есть сбор всех качественных исследований и выведение ответа из огромного массива данных. В нашем случае оказалось, что лекарство работает.
Это был только первый шаг к тому, что сейчас считается эталоном доказательной медицины, – двойным слепым рандомизированным плацебо-контролируемым исследованиям. Расшифрую. Рандомизированное означает, что отбор пациентов в группы происходит случайным образом. Если мы отбираем пациентов не случайно, всегда есть риск, что в группу для исследования попадут изначально более здоровые люди и эффект будет завышен. Плацебо-контролируемое означает, что наряду с группой, получающей тестируемый препарат или метод, есть группа, которая получает видимость лечения – плацебо. Это не всегда оптимальный способ. Например, если мы уже имеем достаточно эффективное и безопасное средство для лечения той же проблемы, то более этично сравнивать новое средство не с плацебо, а со старым. В этом случае ни один пациент не останется без лечения. Двойное слепое означает, что ни пациент, ни врач не знают, какое лечение получает пациент. Довольно много результатов исследований не были потом подтверждены из-за сознательного или подсознательного влияния исследователей на результат. Такой формат позволяет избежать этих ошибок.
Двойные слепые рандомизированные плацебо-контролируемые исследования – строительный кирпич доказательной медицины. Самый высокий уровень доказательности имеют те результаты, которые получены по итогам метаанализа. Метаанализ – здание, построенное из этих кирпичей[3].
Таким образом, на смену медицине мнений пришла медицина доказательств. Теперь решение о применении тех или иных средств профилактики, диагностики, лечения и реабилитации принимают не на основании фантазий и довольно ненадежного опыта «экспертов», а на основании имеющейся доказательной базы. Препарат или метод должны пройти проверку массовым испытанием. В идеале это абсолютно беспристрастный способ ответить на два главных вопроса: «Эффективно ли это средство?»[4] и «Безопасно ли оно?» Этот метод применим для оценки абсолютно любого воздействия, от молитвы до хирургической операции, независимо от его теоретического обоснования. Крики адептов альтернативной медицины, что их практики неизмеримы методом доказательной медицины, просто несостоятельны, потому что ответ на вопрос об эффективности и безопасности не зависит от самой методики. Это оценка результата.
Красной тряпкой для любого «доказательного» врача при общении с врачом старой школы[5] служат фразы «всегда так лечили», «моим пациентам помогает» и так далее. В цивилизованном врачебном обществе принимаются только аргументы, основанные на фактах. Обычно эти аргументы выглядят как ссылки на уважаемые издания или организации здравоохранения. По результатам выявленных исследователями фактов эти издания и организации составляют руководства и рекомендации, на которые должен опираться в своей практике «доказательный» врач. Если выявляются новые данные, которые противоречат предыдущим результатам или уточняют их, рекомендации переписываются. Например, в недавнем исследовании клинических протоколов по кардиологии выяснилось, что примерно за пятнадцать лет около двадцати процентов рекомендаций было выкинуто, изменено или опровергнуто вследствие получения новых доказательных данных. Таким образом, доказательная медицина, как и любая настоящая наука, это не догма, а постоянно развивающийся комплекс знаний.
Важнейшими принципами, которые помогают понять философию доказательной медицины, являются прозрачность и равенство. Первый означает, что доступ к источнику знаний «доказательного» врача есть у всех заинтересованных. Это публикуемые в интернет-базах и онлайн-журналах результаты исследований и метаанализов, а также клинические руководства и рекомендации, которые пишутся на их основе. Второй означает, что доказательная медицина не признает авторитетов и слово остается не за тем, у кого есть звания и регалии, а за тем, кто предоставил наиболее актуальный и достоверный аргумент. Таким образом, старая иерархия рушится, и профессор может оказаться для пациента куда бесполезнее, а то и вреднее, чем молодой читающий на иностранных языках врач.
Однако очень важно не делать из доказательной медицины религию. Мама моих дочек, монтессори-педагог[6], рассказывала мне, что педагог проходит в своем профессиональном развитии три стадии. На первой во главу угла он ставит себя – это стадия самонадеянности. На второй он начинает понимать ограниченность собственного опыта и ставит во главу угла метод. На третьей стадии наступает мудрость. Фанатичное следование методу заканчивается, и во главу угла ставится ребенок. Думаю, что в медицине можно проследить похожее развитие. К сожалению, многие врачи застревают на второй стадии, превращая доказательную медицину в религию. С их подачи в ее безупречность и универсальность начинают верить и околомедицинские специалисты, например медицинские журналисты. Тем не менее доказательная медицина – это лишь инструмент, и у нее есть свои ограничения. Вот некоторые из них.
ДМ не отвечает на вопрос «Как?». Возможность оценки эффективности и безопасности любого метода или лекарства независимо от механизмов его действия – одно из важных достоинств доказательного подхода. Оно же плавно перетекает в недостаток. Доказательная медицина не дает ответа на вопрос, каким образом помогает или вредит лечебная интервенция. Это смущает многих неофитов, которым нравятся стройные и интуитивно понятные теории, объясняющие, почему лечение должно сработать. Эти теории завораживают своей наукообразностью и понятностью, но они совершенно несостоятельны. Какой выбрать препарат: тот, чье действие хорошо объяснено, или тот, который делает непонятно что? Правильный ответ: тот, который работает и не вредит. Конечно, в современную эпоху мы много знаем о механизмах действия лекарств. Однако одного этого знания, без доказательств эффективности и безопасности, недостаточно для применения в широкой практике.
ДМ дает ответ на очень конкретный вопрос. Иногда этот вопрос задан неправильно. Ведь чтобы узнать, эффективен ли препарат, надо установить параметры оценки этой эффективности. Для этого мы уточняем вопрос: эффективен при каком состоянии? что мы принимаем за показатель эффективности? Например, есть препарат Х, относящийся к сомнительной с точки зрения доказательной медицины группе ноотропов. Без сомнения, он оказывает определенное стимулирующее действие. Некоторые люди даже сравнивают его с запрещенным в РФ амфетамином[7] (а это довольно сильный эффект). В весьма скудных клинических испытаниях, когда его эффективность оценивалась после инсульта, она оказалась незначительной. Таким образом, довольно сильный по эффекту препарат оказался с точки зрения доказательной медицины несостоятельным. Возможно, в других условиях и при применении других критериев окажется, что это весьма полезное средство, но служит оно не для лечения, а для допинга (интеллектуального, например, так как повышает оперативную память и многозадачность). А в лечении оно совершенно бесполезно[8].
Выбор неправильных условий можно проиллюстрировать примером с витаминами. Они не покажут никакого эффекта при их нормальном содержании в организме, зато будут суперэффективны при гипо- и авитаминозе. Кстати, именно эффективность витамина C при цинге доказал доктор Линд, проведя первые в истории контролируемые клинические испытания.
Другой пример. В клинических исследованиях эффективность оценивается по определенным параметрам, которые могут выбираться ошибочно. Средства для снижения летальности[9] кардиологических заболеваний могут оцениваться с помощью показателей уровня холестерина в крови или артериального давления. Но эти параметры подменяют собой истинные параметры, по которым мы должны оценивать эффективность этих средств. Например, снижение летальности или частоты рецидивов. Таким образом, на рынок могут попадать препараты, эффективно влияющие на выбранные исследователями показатели, но не изменяющие то, ради чего они создаются, – течение и исход болезни.
Качество проведения клинических исследований препаратов – это отдельный больной вопрос. Здесь играют роль и человеческий фактор (ошибки или злонамеренность), и влияние фармкомпаний. Чтобы минимизировать погрешность каждого отдельного исследования и приблизиться к истине, и проводятся метаанализы.
ДМ ничего не говорит о препаратах, которые невыгодно исследовать. Это ограничение касается, например, некоего препарата Y. Он относится к тем же ноотропам, хотя психиатры признают его за легкий транквилизатор. Этот препарат обладает рядом эффектов, которые независимо отмечаются разными людьми: снижает тревожность и страх перед публичными выступлениями и общением с незнакомцами, нормализует настроение, вызывает яркие живые сны, действует как снотворное и успокоительное для детей младше года, у некоторых вызывает сонливость, у других – возбуждение и раздражение. Это действие признают многие современные врачи, в целом придерживающиеся доказательных взглядов. Однако доказательная медицина этот препарат не «видит». Причина в том, что это лекарство было синтезировано много лет назад в СССР. Для того чтобы доказать его эффективность, надо придумать формат и провести сложные дорогостоящие исследования. Поскольку эксклюзивных прав на эту формулу нет ни у одной фармкомпании, ни у кого нет стимула этим заниматься. Кроме того, очевидно, что в нем нет никакой жизненной необходимости: он не спасет от инфаркта или инсульта, от язвы или суицида. А как оценить в долларах то, что может лишь слегка повысить качество жизни?
Таким образом, вне поля зрения доказательной медицины могут оказаться вполне действенные препараты или методы. Надо помнить, что отсутствие доказанной эффективности не означает полное отсутствие эффекта. Гораздо более существенная проблема в том, что у препаратов, находящихся вне поля зрения доказательной медицины, нет доказанной безопасности. И если эффект иногда ощущаешь на себе, то вред может подкрасться исподтишка, сам и не заметишь.
ДМ не учитывает индивидуальных особенностей в полной мере. Это вполне обоснованная претензия многих борцов с доказательной медициной (да, есть и такие). Действительно, эффективность лекарств почти никогда не бывает стопроцентной. Мы оцениваем действенность статистически и на выходе получаем вероятность. Если вероятность положительного эффекта велика, а отрицательного – низка, препарат считается хорошим. Большинство признанных эффективными лекарств помогает лишь одному из нескольких принимающих их пациентов. Подействует ли препарат на конкретного больного, зависит от множества факторов, начиная с генетики и заканчивая особенностями диеты. Сейчас придуман довольно сложный способ обходить это ограничение – исследования N-из-1. Это индивидуальные исследования эффективности лечения, в котором один и тот же пациент циклически получает несколько курсов разного лечения, а после нескольких циклов сравнивается эффект. Это позволяет оценить индивидуальную действенность препарата и отменить его, если смысла в приеме нет. Настоящая индивидуализированная медицина уже не за горами: вскоре нас ждет переход в эру геномной медицины, в которой эффективность и безопасность препарата будет предсказываться по генетическим особенностям человека. Уже сейчас известно, что на людей с определенными вариантами генов хуже действуют определенные лекарства. Осталось только расширить базу данных этих связей и начать рутинно расшифровывать геном каждого пациента[10].
Однако уже сегодня доказательная медицина – самая индивидуализированная из всех возможных. Ее современное определение звучит примерно так: «выбор медицинского решения на основании лучших из имеющихся доказательств в контексте потребностей пациента». Это значит, что врач не механически следует протоколу, а сверяется с конкретным пациентом или его семьей, какой из рекомендуемых вариантов лечения ему подходит больше всего и есть ли у него желание лечиться вообще. Это реализуется через подход совместного принятия решений (shared decision making), который служит лучшей демонстрацией еще одного перехода – от патерналистской медицины к партнерской, о чем рассказывает следующая глава.
Больше о доказательной медицине вы можете узнать из книг, которые я рекомендую в приложении, а также из финального эпизода первого сезона нашего подкаста «Почему мы еще живы», который я горячо советую любителям медицины и остросюжетных историй.
Глава 2. Эволюция авторитета
Очень важный переход от медицины, основанной на вере, к медицине, основанной на фактах, это не единственное обновление, произошедшее за последние годы. Доказательная медицина позволяет выбрать метод лечения или препарат, который с наибольшей вероятностью поможет пациенту, а в педиатрии она позволяет и вовсе отказаться от множества лекарств с низкой эффективностью или недостаточной безопасностью. Однако выбор лечения – это не единственное, чем мы можем помочь нашим пациентам. И здесь важную роль играет изменение представлений об отношениях врача и пациента (или его родителя).
Советская медицина, как и советское образование, была страшно иерархична и требовала подчинения. Наверху этой системы стояли академики, профессора, заведующие кафедрами и прочие небожители. Дальше власть спускалась вниз до рядовых врачей и почти бесправных интернов и ординаторов. Самой нижней ступенью иерархии был пациент. Отношения врача и пациента всегда подразумевали, что врач знает лучше. В такой системе врач указывает пациенту, что делать, не считая себя обязанным что-то объяснять. Врач может не сообщать пациенту сведения о его диагнозе и реальном положении дел, а пациент должен выполнять все назначения врача, не сомневаться в его авторитете и не задавать вопросов. Такая патерналистская система до сих пор существует в некоторых развитых странах: там она поддерживается за счет высокого уровня медицины. Благодаря ему у врачей получается сохранять свой авторитет. Но даже там у пациентов появляется потребность узнать больше и более осознанно участвовать в своем лечении. Чтобы получить необходимый контакт, которого не дает официальная медицина, они обращаются к шарлатанам, где получают внимание и пространные псевдонаучные объяснения. Но кто же отличит их от научных без подготовки? Такая ситуация характерна, например, для Германии, где в результате процветает гомеопатия. У нас же отсутствие контакта сопровождается низким уровнем медицинского образования, и у пациентов вообще нет резона послушно следовать указаниям врача.
Тем не менее прогрессивные врачи осознают, что на результат лечения влияет не только назначение препарата, но и психологический комфорт пациента. Этого комфорта невозможно достичь, оставляя пациента в неведении и невозможности повлиять на собственное лечение. Чтобы решить эту проблему, необходимо наладить контакт с пациентом, адекватно его информировать и привлекать к принятию медицинских решений. Медицина, которая способствует повышению осознанности и стимулирует участие пациента в лечении, называется партнерской. Переход от патерналистской медицины к партнерской – вторая важная веха на пути к медицине будущего.
Для врача патерналистская медицина гораздо удобнее и проще. Не нужно тратить время и силы на разговоры, нет вмешательства пациента в процесс, гораздо проще скрыть пробелы в знаниях. Врач принял решение – пациент исполнил. В партнерской медицине врач не принимает решения в одиночку. Его задача – максимально полно и доступно разъяснить все возможные варианты. Решения принимаются совместно с пациентами. В случае процедур и манипуляций пациент подписывает информированное согласие, но при патерналистском подходе часто это фикция.
Врач, который практикует партнерскую медицину, должен работать над повышением навыков коммуникации. Такой специалист не жалеет времени на выстраивание отношений с пациентом, а в педиатрии – с пациентом и его родителями. Только внимательно выслушав пациента, разъяснив ему все этапы диагностики и лечения и убедившись (что очень важно!), что пациент его правильно понял, врач заслуживает истинное, а не якобы положенное ему по факту наличия диплома доверие. Потом это доверие позволяет гораздо эффективнее подвести сомневающегося пациента к более верному с точки зрения доказательной медицины решению.
К сожалению, партнерская медицина в нашей стране – роскошь. Самый базовый ресурс – время – в большинстве случаев сильно ограничен. Несмотря на избыток выпускников медвузов, поликлиники сильно перегружены: молодые врачи не стремятся в них работать, старые потихоньку уходят, а количество работы очень большое из-за низкого уровня осведомленности пациентов о здоровье. Большая часть проблем вообще не требует обращения к врачу. Какое выстраивание отношений, когда у тебя семь минут на пациента? Помимо прочего, такие условия работы в ускоренном режиме приводят к эмоциональному выгоранию, а выгоревший человек не имеет ресурса для эмпатии[11].
Тем не менее я убежден, что к партнерской медицине надо стремиться всегда, когда это возможно. Я всегда поощряю своих пациентов задавать вопросы, уточнять необходимость любых назначенных мной анализов или консультаций и делиться со мной всеми страхами, например перед прививками. Очень важно не маскировать патерналистский подход под партнерский, когда врач делает вид, что интересуется мнением пациента, но все равно поступает по-своему. Я очень рад, когда пациенты сообщают мне, что я становлюсь слишком настойчивым, потому что мне этот эффект не нужен.
Практика показывает, что осознанное вовлечение пациента (или его родителей) в процесс лечения не только повышает доверие, но и приводит к лучшим результатам за счет повышения комплаентности[12]. Мои коллеги удивляются, как у меня получается убедить пациентов не лечить детей, когда это не нужно, не делать лишних анализов, когда они ничего не покажут, а самое главное – прививаться по расширенному календарю[13] (почти сто процентов моих пациентов привиты или в процессе). Все это достигается через налаживание контакта, невозможного при патерналистском подходе.
Таким образом, патерналистский подход контрпродуктивен, а экономия времени за счет разговора с пациентом – иллюзия. Установив контакт один раз, врач сильно сэкономит свое время в будущем, не тратя силы на подтверждение дутого авторитета.
Глава 3. Что такое хороший врач
Очень важно понимать, что медицина – это не точная наука. Даже в таких базовых областях, как анатомия, совершаются новые открытия и наблюдаются расхождения в разных школах[14]. Даже такие базовые протоколы[15], как алгоритмы сердечно-легочной реанимации, со временем изменяются и переписываются. Что уж говорить о более сложных процессах с участием иногда вовсе не изученных факторов.
Поэтому в большинстве медицинских ситуаций пациенту можно помочь разными способами. Вы наверняка сталкивались с тем, что, обойдя пятерых врачей, пациент услышал пять разных мнений. И это не значит, что четверо из них неправы! Вполне вероятно, что большинство рекомендаций приведет к положительному исходу. Во многом проблему плюрализма мнений решают протоколы – медицинские рекомендации по действиям в той или иной ситуации. Однако, во-первых, протоколы написаны менее чем для половины проблем, с которыми сталкивается врач. А во-вторых, во многих случаях (их можно назвать пограничными) протоколы допускают разную трактовку. Тут уже опыт, чутье и личная философия врача подсказывают, как лучше поступить. Например, когда протокол позволяет как лечение, так и наблюдение, лично я почти всегда выбираю невмешательство.
Тем не менее для эффективной помощи пациенту одних только медицинских знаний часто бывает недостаточно. Я знаком с очень начитанными врачами, которых при этом не стал бы рекомендовать своим пациентам, потому что им не хватает важных качеств, которые делают врача по-настоящему хорошим.
Что такое хороший врач? Это непростой вопрос. Очевидно, что профессиональные медики и пациенты часто отвечают на него по-разному. Есть врачи, которых очень любят пациенты, а коллеги считают шарлатанами. Есть крайне эрудированные врачи, напрочь лишенные харизмы и навыков коммуникации, и пациенты обходят их стороной. Можно вывести следующую формулу:
Хороший врач = знания + опыт + умение принимать решения + коммуникативность
Это упрощенная формула для педиатра; во многих других специальностях к ней добавляется умение работать руками.
Выпадение любого из этих компонентов может сильно снизить ценность всех остальных. Расшифрую поподробнее.
Знания – это медицинская эрудиция. Она не статична. Один из самых полезных сборников медицинской информации даже называется uptodate.com[16]. Это сводные статьи по всем областям медицины, которые постоянно переписываются в соответствии с новыми данными и результатами исследований. Нет никакого смысла скачивать и распечатывать uptodate.com, потому что распечатка устареет через несколько месяцев. Медицинская эрудиция – это не только базовый набор знаний, полученных в институте, но и постоянное их обновление.
К сожалению, сегодня мы видим серьезный дефицит актуальных медицинских текстов на русском языке. Старается как может сайт medspecial.ru, который я очень ценю, несмотря на то что меня сбивает с толку его навигация. Всячески пропагандируют современные знания врачи в соцсетях (педиатр Сергей Бутрий, гастроэнтеролог Алексей Головенко, детский психиатр Елисей Осин и многие другие). Еще более активные пишут книги и статьи: например, кардиолог Антон Родионов курирует серию книг авторитетных специалистов в разных областях медицины. Грамотные медицинские журналисты, например Дарья Саркисян, Ирина Якутенко или Алексей Водовозов, тоже распространяют актуальные и проверенные знания в блогах и других медиа.
Интересно, что достоверными и полезными могут быть также коммерческие аккаунты в соцсетях. Например, гордость клиники Docdeti – их инстаграм: просто кладезь доказательной информации, которая проверяется и актуализируется всей врачебной командой.
В последнее время появляются и грамотные медицинские подкасты. Особенно хочу выделить подкаст «Охотин и Сизов». Он как будто для врачей, но иногда затрагивает очень широкие этические темы, а более специальные выпуски могут быть интересны желающим узнать, как работает медицинская кухня.
Однако хороший врач должен быть в курсе последних исследований в своей области, читать постоянно обновляемые клинические рекомендации, узнавать о новых препаратах. Для этого нужно как минимум владеть иностранным (в идеале – английским) языком; врач без знания языка устарел уже минимум на десять лет.
Поездки на международные конференции, повышение квалификации и участие в жизни врачебного сообщества повышают эрудированность врача не меньше чтения. Однако посещение таких мероприятий в нашей стране чаще всего не сильно способствует профессиональному росту, потому что отечественная медицинская наука отстала как методологически, так и этически. Исследования скудны, результаты искажены и ангажированы, личные наблюдения продолжают преподноситься как научные данные, многие доклады водянисты и пусты. Спасением от этого может быть только интеграция в международное медицинское сообщество, а для этого надо опять же учить язык.
Курсы повышения квалификации обычно еще хуже. Практикующим врачам рассказывают байки об эффекте иммуномодуляторов[17] и гомеопатии. Или демонстрируют чудесные механизмы работы лекарств и методов, которые сплошь плод фантазии лекторов или фармкомпаний. Исключением служат отдельные платные курсы, такие как обучение навыкам коммуникации или практические занятия в учебных центрах, симулирующих больницу или экстремальные ситуации.
Главное, что препятствует получению медицинского знания, – изоляция. Врач, которого нет в соцсетях, который варится в своем соку на приеме и не посещает конференции, имеет очень мало шансов идти в ногу со временем.
Опыт – это важнейшая часть медицинского профессионализма, которая отвечает за врачебную интуицию (или чутье), качество, которое нередко помогает избежать больших проблем, а в других ситуациях – лишних энергозатрат. Все, что врач может сделать для скорейшего приобретения опыта, – разнообразить свою деятельность.
Кроме интуиции опыт расширяет эрудицию. Чем дольше работает врач, тем разнообразнее ситуации, в которых он оказывался, тем с бóльшим числом патологий он знаком. Но на эрудицию опыт работает только тогда, когда врач готов получать новые знания.
Важно не переоценивать значение опыта, как это принято среди врачей старой школы. Сам по себе опыт мало значит, если он не подкреплен доказательными данными. Врач может, сидя на приеме, годами совершать одни и те же ошибки – и даже никогда не узнать об этом, потому что эти ошибки не приводят к быстрой смерти пациента. Опыт – очень личное знание, он подвержен множеству искажений и ментальных ошибок. Нас подводит память, мы находим ложные причинно-следственные связи, мы лучше замечаем то, что соответствует нашим представлениям, и эффективно игнорируем то, что в них не укладывается. Если опыт – это главное качество врача, то, на мой взгляд, этого недостаточно, чтобы считать врача хорошим.
Умение принимать решения – крайне важное качество врача. Лично я этому научился, много лет работая дежурным педиатром по больнице. Как я уже писал, пациенту часто можно помочь разными способами, и долгие размышления иногда вреднее, чем не самое идеальное решение. Я видел замечательных, чутких, эрудированных врачей, которые губили все свои достоинства нерешительностью. Пока они обдумывали варианты или пытались найти поддержку у более решительных коллег или даже медсестер, ребенок не получал помощи. Я повторюсь, что медицина – не точная наука, и чаще всего не может быть стопроцентно верного решения. Оно может быть оптимальным или почти оптимальным, но решение по-любому лучше его отсутствия. Хороший врач должен принять это и стать увереннее в себе.
Пациенты и их родители всегда чувствуют нерешительность. И после этого даже самое правильное решение воспринимается ими с подозрением. Без психологического комфорта пациент склонен обратиться к другому доктору, тем более что сам он не способен оценить качество медицинского решения. В итоге качество и своевременность оказанной помощи снижаются. Некоторые доктора умеют замаскировать свою нерешительность с помощью навыков коммуникации, поэтому рассмотрим последнее необходимое качество хорошего врача.
Коммуникативность – это сборное понятие, в которое я включаю навыки коммуникации, отзывчивость и эмпатию. Как педиатр я знаю, что больше половины моей работы можно определить емким термином reassurance[18]. Главный секрет педиатрии заключается в том, что дети почти в ста процентах случаев выздоравливают сами. Важнейшая задача педиатра – успокоить родителей, вселить в них уверенность в благоприятном исходе, убедить их не предпринимать лишних действий. Все это достигается за счет коммуникативности.
Навыки коммуникации – это целая дисциплина, которая имеет свою доказательность. Психологи изучают, какие методы и слова снижают тревожность пациентов, каким образом налаживается самый прочный контакт, какие методы убеждения эффективнее, как наименее травматично сообщать плохие новости. Я считаю, что для врача одно из лучших вложений денег – это пройти обучение навыкам коммуникации и проиграть типичные ситуации с помощью актеров, специально обученных изображать пациентов.
Отзывчивость нужна врачу затем, чтобы пациент знал, что он не останется один на один со своими проблемами. Каким образом поддерживать связь с пациентами, каждый врач выбирает сам. Лично мне удобно использовать мессенджер фейсбука, кто-то предпочитает другие мессенджеры, электронную почту или даже телефон (динозавры!). Но хороший врач не бросит своих пациентов. Даже если не может уделить им время сам, он всегда отправит к коллегам, которым доверяет. Многие врачи теряют пациентов, потому что до этих врачей невозможно достучаться, хотя по всем остальным параметрам они могут быть уверенными профессионалами.
Эмпатия – одно из важнейших свойств врача. Те, кому не хватает эмпатии от природы, должны всячески культивировать и тренировать ее. Пациенты тонко чувствуют, есть ли врачу до них дело, и обмануть их сложно. К сожалению, в наших мединститутах эти простые истины не преподают, и в итоге мы наблюдаем такое вопиющее отсутствие эмпатии, как недопуск родственников пациентов в отделения реанимации. Эта практика ничем не обоснована, даже удивительно, насколько она до сих пор распространена. Если бы врач, который совершает такой антигуманистический акт, хотя бы на секунду включил эмпатию и поставил себя на место этих родственников, а то и на место пациентов, если они в сознании, он обязательно придумал бы способ этого избежать. Ведь как легко решает этот вопрос в каждом случае звонок правильного человека.
Главный враг коммуникативности – эмоциональное выгорание. Когда врач не рассчитывает свои силы и перерабатывает, он теряет способность к эмпатии, перестает слушать и отмахивается от пациентов, начинает давить, вместо того чтобы мягко убеждать. Хороший врач обязан проводить профилактику эмоционального выгорания, в идеале с помощью психотерапевта. Кроме того, помогает самоконтроль. Когда я чувствую, что хочу рявкать на пациентов, я беру отпуск. Если врач находится на постоянной связи с пациентами, перед отпуском он должен объяснить им, почему будет совершенно недоступен в течение какого-то времени. Тогда пациенты не будут принимать это за неотзывчивость.
Важность коммуникативности недооценивается профессиональным сообществом, и именно в этом направлении нужно развивать медицинское образование. Побочный продукт коммуникативности – просвещение. Общительные врачи больше склонны писать популярные тексты и ликвидировать медицинскую безграмотность.
Глава 4. Как врач принимает решения
Для того чтобы стать настоящим партнером своего врача, неплохо бы разбираться, как врач принимает решения. Врачебной интуиции я касаться не буду, потому что это труднообъяснимая вещь и сам врач зачастую не может сказать, почему склоняется к тому или иному решению. Однако в остальном за мыслью врача вполне можно проследить.
Практически каждое медицинское решение – это выбор между двумя рисками. Риски – это вероятности. Так же как физика частиц в какой-то момент отказалась от точности и перешла к вероятностям, так и медицина оперирует по большей части вероятностями событий. Заболеваемость, риск осложнений, летальность, риск побочных эффектов, заразность – все это вероятности, которые измеряются в процентах. Таким образом, принимая решения, врач кладет на чаши весов вероятности, связанные с тем или иным выбором. По большому счету медицинское решение – это осознанная оценка рисков[19].
Легко и приятно принимать решение, когда одна чаша весов значительно перевешивает другую. К таким решениям относится, в частности, вакцинация от гепатита В, но об этом позже. К легким решениям также относятся вопросы, где на обеих чашах лежат невысокие риски, например решение о жаропонижении у детей. Риски лихорадки невысоки; при правильном применении невысоки и риски получить побочные эффекты от жаропонижающих. Значит, врач может смело рекомендовать родителям принимать решение исходя из не вполне объективных параметров: в данном случае – по самочувствию ребенка.
Самые тяжелые решения – это решения, где на обеих чашах весов лежат высокие риски. Такие решения касаются серьезных вмешательств: операций, химиотерапии, переливаний биологических препаратов, выбора способа родоразрешения. Для того чтобы минимизировать человеческий фактор и снять эту ответственность с врача (а врачи от таких решений потихоньку выгорают), пишутся уже упоминавшиеся клинические протоколы, где четко прописаны показания и противопоказания. Но жизнь сложнее протоколов, и во множестве ситуаций врачу и пациенту приходится принимать решение вместе. Важно, чтобы врач мог грамотно и полно проинформировать пациента обо всех рисках – как вмешательства, так и невмешательства.
Педиатрия стоит в медицине особняком. Дети в подавляющем большинстве случаев выздоравливают сами, поэтому здесь гораздо чаще применяется тактика невмешательства, или watchful waiting[20]. Я вывел для себя всего две причины для вмешательства у детей[21]. Если ни одной из них нет, можно спокойно продолжать наблюдение. Независимо от того, что происходит с ребенком, даже если он необычно выглядит или у него есть симптомы, которые обычно не встречаются у здоровых детей. Чтобы начать действовать, надо ответить на два вопроса.
1. Угрожает ли состояние ребенку? В этом случае невмешательство может привести к неприятным последствиям: ухудшению состояния, осложнениям, необратимым повреждениям, хронизации.
2. Мешает ли это состояние самому ребенку? Нарушение качества жизни – это показание к действию. Ребенок не должен страдать.
Например, кашель сам по себе не может привести ни к каким неприятным последствиям и детям обычно не мешает, зато очень беспокоит родителей. Грамотный педиатр не будет заниматься лечением кашля, если это не симптом более тяжелого состояния, например бронхиальной астмы или пневмонии.
Обычно неверные решения, которые принимают пациенты, связаны с тем, что они не очень хорошо умеют оценивать риски. Одни и те же люди не хотят колоть витамин К[22], потому что это стресс, но требуют брать кровь у своих детей ради бессмысленного анализа перед прививками. Они считают существенным почти отсутствующий риск постпрививочных осложнений, но в упор не замечают резкое увеличение риска смерти своего ребенка при домашних родах[23].
Глава 5. Признаки плохого педиатра
В профессиональном сообществе есть понятие «медицинская этика», которое очень часто подменяется тем, что называется «цеховая этика». Истоки и изначальная важность цеховой этики понятны: профессионалы должны защищать представителей своего цеха от внешних нападок, потому что это выгодно каждому из цеха. У врачей существуют этические правила, изначально выработанные для повышения доверия к цеху в целом. Например, не принято обсуждать ошибки коллег и критиковать других врачей при пациентах. Однако со временем это стало приводить к обратному эффекту: у пациентов формируется ощущение цехового заговора, и доверие к отдельно взятым врачам падает. При этом врач, ругающий других врачей, обретает вес в глазах пациентов и завоевывает доверие на фоне коллег.
Лично мне цеховая этика не близка, потому что я стараюсь не ассоциировать себя с большими и неоднородными группами, за действия которых не могу отвечать. Признаюсь, я тоже нередко грешу критикой рекомендаций, выданных другими врачами. Но не из желания возвыситься за чужой счет, а чтобы предостеречь родителей от выполнения неразумных рекомендаций впредь. В то же время я с большой радостью хвалю коллег, когда вижу грамотные назначения в рамках современного доказательного подхода. Потому что вижу предназначение медицинской этики не в защите цеха, а в защите пациента.
В связи с этим хочу поделиться с вами некоторыми признаками, которые позволяют различить не очень грамотных педиатров. Я понимаю, что любой врач может совершать ошибки, добросовестно заблуждаясь, – и это не означает, что в будущем из него не вырастет прекрасный специалист. Больше того, он может блистательно разбираться в одних областях, допуская ошибки в других. Но если он будет упорно и безосновательно отстаивать эти ошибки, есть повод обратиться к кому-то еще.
Я советую держаться подальше от врачей, которые:
1. Ставят такие диагнозы:
Перинатальная энцефалопатия – ничего не значащее сочетание букв.
Гипертензионно-гидроцефальный синдром (или внутричерепная гипертензия) – реально существующий, но очень редкий диагноз, который должен быть подтвержден клинической картиной (рвоты, головные боли, увеличение размеров головы, выбухание родничка) и визуальной диагностикой.
Гипертонус – это вообще не диагноз. Гипертонус мышц является нормой для новорожденного.
Лактазная недостаточность – редкое наследственное состояние. Такой диагноз ставят при транзиторной недостаточности лактазы[24], которая не требует лечения и не диагностируется по «углеводам в кале».
Дисбактериоз – это не диагноз, а временное состояние кишечной микрофлоры, не имеющее отношения к анализам на дисбактериоз и чаще всего не требующее коррекции.
Вегетососудистая дистония – диагноз-«помойка», куда сваливают множество симптомов, которые могут встречаться как в норме, так и при кардиологических и неврологических нарушениях.
2. Назначают такие препараты:
«Иммуномодуляторы» – эта группа препаратов целиком относится к препаратам с недоказанной эффективностью и находится в спектре от бесполезных до вредных. Отдельно надо сказать о группе «индукторов интерферона». Вообще-то самый сильный индуктор интерферона – сам вирус. Вирусная инфекция вызывает такое повышение интерферона, что все эти индукторы, образно, добавляют чашку воды в озеро.
«Противовирусные» препараты – существует совсем небольшая группа настоящих противовирусных препаратов, которые работают против вирусов, вызывающих тяжелые и хронические инфекции, например гепатиты или грипп. Препаратов против вирусов, вызывающих банальные ОРВИ, пока не существует. Тем более что ОРВИ вызываются сотнями разных вирусов, имеющих разные механизмы внедрения и размножения.
Гомеопатические средства – исследования на сотнях тысяч пациентов полностью и окончательно доказали, что эффект от гомеопатии не превышает эффект плацебо. В общем, в них нет ничего страшного, если они не замещают обычного лечения и не способствуют формированию «паттерна больного ребенка»[25]. В любом случае назначение гомеопатии для врача постыдно. Пусть этим развлекаются гомеопаты.
Противокашлевые и откашливающие препараты – у детей до четырех лет вообще запрещены, остальным тоже вполне можно обойтись без них. Единственное исключение – противокашлевые при коклюше.
Пробиотики вместе с антибиотиками – нет никакого повода назначать эти препараты. Кишечная микрофлора прекрасно восстанавливается сама. (Еще хуже – назначение нистатина, это совсем каменный век.)
Всевозможные фаги – мало того что анализ, по которому назначаются эти препараты (на дисбактериоз), сам по себе признак неграмотности, мало того что находки в этом анализе относятся чаще всего к нормальной микрофлоре, которую не надо убивать, так и препараты эти не имеют доказанной эффективности и почти нигде в мире не применяются.
Антигистаминные при ОРВИ – для этого назначения также нет никакого повода.
Энтерофурил при кишечных инфекциях – большинство кишечных инфекций вызывается вирусами, на которые энтерофурил не действует. А бактериальные инфекции лечатся более серьезными антибиотиками.
Имодиум при кишечных инфекциях – «запирать» кишечник, когда организм стремится избавиться от вирусов с помощью диареи, контрпродуктивно. Он применяется крайне редко при обильных водянистых диареях.
Местные антибиотики и антисептики в уши-горло-нос (мирамистин и пр.) – если инфекция вирусная (чаще всего), то они бесполезны, а если бактериальная, то нужны системные антибиотики (суспензии и таблетки).
3. Назначают антибиотики без доказанной бактериальной инфекции. Это заслуживает отдельного пункта, потому что сами по себе антибиотики назначать можно и нужно – по показаниям. Затянувшаяся лихорадка, зеленые сопли, бронхит, негнойный средний отит, негнойный синусит, нестрептококковая ангина сами по себе такими показаниями не являются.
4. Назначают диету кормящей матери или ребенку при атопическом дерматите, не выявив конкретный триггер. Ограничения в диете должны быть обусловлены экспериментально выявленной однозначной реакцией на какой-то продукт.
5. Назначают анализы перед прививками и дают медотвод при незначительных изменениях в них, а также при атопическом дерматите, кашле и насморке. Мы еще поговорим о настоящих противопоказаниях к прививкам и бессмысленности анализов.
6. Назначают анализы и консультации, цель которых не могут объяснить (просто так, на всякий случай, потому что положено). Родитель имеет право (и должен, на мой взгляд) требовать от врача разъяснения, с какой целью назначается анализ или исследование и как их результаты повлияют на лечение.
7. При каждой непонятной ситуации назначают анализы на вирусы группы герпеса (ЦМВ, ВЭБ и пр.) и, найдя антитела к ним, списывают все на это и начинают их «лечить». На самом деле эти вирусы очень распространены, но редко являются причиной заболеваний. Кроме того, антитела, которые находят у грудных детей, чаще всего материнские.
Похожая история с глистами. Некоторые доктора очень любят искать глисты у детей, что в нашей стране совершенно неоправданно (бывает очень редко), и больше того, ищут их неправильно – с помощью анализов крови. Чтобы закрыть вопрос с глистами, достаточно перед учебным годом проверять детей на энтеробиоз (остриц).
Все эти пункты касаются чисто медицинских аспектов, но есть, конечно, аспекты и психологические. Однажды я приехал с дочкой в городскую больницу консультироваться с врачом по поводу предстоящей операции по удалению аденоидов. Врач был отрекомендован коллегами как «золотые руки детской оториноларингологии». Когда я посмотрел, как этот доктор общается с ожидающими в очереди пациентами, а после – как осматривает ребенка, я забрал дочку и ушел. Милый доктор, мне плевать, какие у тебя руки, если ты ведешь себя с людьми как с низшей кастой.
Настоящая медицинская этика – это создание комфорта и безопасности для пациента. Эмпатия (если не дана – можно развить), участливость, заботливость, деликатность, предусмотрительность, внимательность к границам – недостаток этих качеств может перечеркнуть любую глубину медицинских знаний. Впрочем, некоторым пациентам врач может не подойти, потому что рожей не вышел или пахнет странно. В любом случае стоит ориентироваться на свои ощущения. Не надо мучить себя общением с неприятным человеком, все равно полного доверия он у вас не вызовет, а это может плохо отразиться на здоровье ребенка.
Глава 6. Как общаться с врачом
Когда вы наконец выбрали своего врача, очень важно его не потерять. Опишу несколько простых правил, которые помогут вам сохранить хороший контакт с педиатром вашего ребенка. Скажу честно, несмотря на то что этика требует совершенно одинакового отношения ко всем пациентам, врачи все же живые люди, которым свойственно относиться к разным людям по-разному. В ваших интересах сделать так, чтобы врач хотел вам помогать, а не преодолевал себя. Кроме того, врач не обязан помогать вам дистанционно и вне приема, хотя в народе бытует иное мнение. Как же не злоупотребить его или ее доброй волей?