Глава 1 Нос
Анатомия
Есть у нас на лице такая штуковина. Кому-то нравится, кому-то нет. В принципе, можно и без носа, но смотрится неэстетично. Казалось бы, что может быть проще? Два отверстия, через которые туда-сюда ходит воздух. Ну и для распознавания запахов пригодится, конечно. Но как осозна́ешь, сколько с носом может быть проблем – ужаснешься. А начинаешь вникать, носовые проходы заведут тебя в такие дебри, что черт ногу сломит. Не говоря уже о студенте-медике.
Нос у человека делится на две части: наружный (та красивая пимпочка на вашем обворожительном лице, столь выразительно подчеркивающая его достоинства) и полость носа (мрачная пещера, полная сталактитов и сталагмитов разной степени отвратительности).
Наружный нос состоит из кости и хряща, покрытых кожей. Можете потрогать свой: там, где твердо, начинается костная часть. Два мягких кусочка кожи по бокам – это крылья носа. Между ноздрями начинается носовая перегородка, передний отдел которой носит красивое имя «колумелла» (нежная подвижная перемычка из хрящевой ткани и кожи).

Строение наружного носа
Продвигаясь пальцем в глубь носового прохода и встречая на пути волосы и корочки, мы попадаем в полость носа. Посередине можно нащупать носовую перегородку (на треть длины состоящую из хрящевой, а на две трети – из костной ткани), которая чем дальше забирается наш палец, тем становится все менее приятной и склизкой на ощупь. На этом этапе лучше остановится – вы добрались до слизистой оболочки, которая покрывает воздухоносные пути и вырабатывает (невероятно!) слизь.

Строение носовой перегородки
На незримом, микроскопическом уровне слизистая покрыта клетками со специальными отростками – ресничками, согласованное и стройное биение («мерцание») которых – залог нормального функционирования всей системы полости носа. Реснички гонят слизь, как бы это странно ни звучало, НАЗАД, в горло, откуда она после долгих мытарств и приключений попадает в желудок и там бесславно заканчивает свой путь в соляной кислоте.

Строение мерцательного эпителия
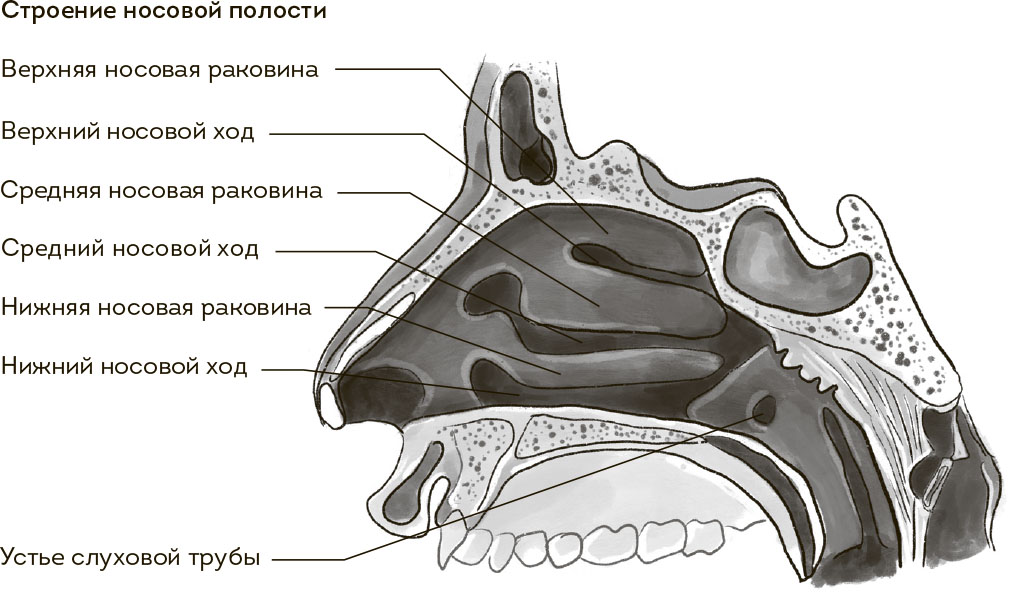
Ежели ваш пальчик отклонится от средней линии вбок, он нащупает мягкий податливый мешочек, обнаружение коего повергает в ужас матерей, имевших смелость заглянуть в нос своим цветочкам жизни. Бояться не нужно: это НИЖНЯЯ НОСОВАЯ РАКОВИНА. Если говорить совсем просто, нечто вроде губки, поры которой – кровеносные сосуды, реагирующие на разные параметры вдыхаемого воздуха (температура, влажность). Идет холодный воздух – сосуды расширяются, раковины набухают, воздух согревается.
А вот дальше начинается самое интересное. Туда может добраться только самый тонкий и любознательный пальчик (правда, скорее всего, экспедиция закончится болью или кровотечением, но процесс познания неостановим). В носу имеются еще две пары раковин: СРЕДНИЕ и ВЕРХНИЕ. Последние нас мало интересуют, а вот средние – штука очень важная. Своей формой они создают оптимальное направление воздушной струи в полости носа плюс участвуют в формировании комплекса, куда открываются отверстия (соустья) ОКОЛОНОСОВЫХ ПАЗУХ. Комплекс этот носит название остеомеатального, а функционирование этих отверстий – главный фактор, оберегающий от гайморитов, фронтитов и прочих страшных слов, которых я разучу бояться в следующий главах.
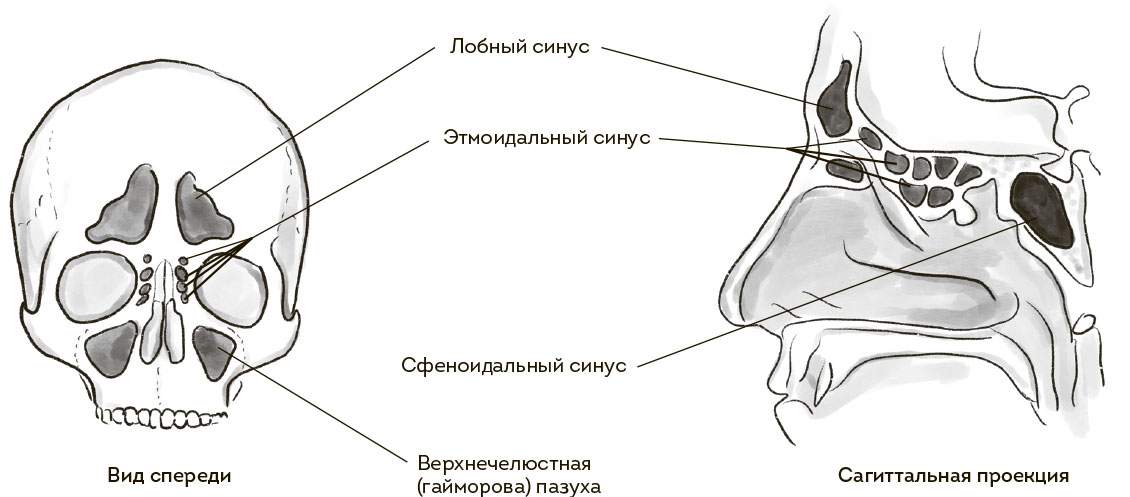
Теперь пазухи. Хитрые пещерки в полости черепа, сообщающиеся с носовой полостью. Помимо общеизвестных гайморовых (верхнечелюстных) и эпизодически упоминаемых лобных (фронтальных), есть еще полумифические клиновидные (сфеноидальные) и решетчатый лабиринт (этмоидальный синус). И поверьте, демонизируемый гайморит – наименьшее из зол, что может приключиться с этими пещерками.
Еще одной значимой структурой в носовой анатомии является ОБОНЯТЕЛЬНАЯ ЩЕЛЬ. Это участок в верхнем отделе полости носа, которым мы, собственно, нюхаем. Там находятся обонятельные рецепторы – отростки клеток, активно реагирующих на любые пахучие вещества (для любителей кроссвордов – одоранты) и предающие информацию о них в головной мозг.
Заканчивается хитросплетение каналов и полостей ХОАНАМИ, что представляют собой два овальных отверстия, через которые полость носа сообщается с носоглоткой. Данная зона нам интересна по двум причинам. Первая: у детей там расположена носоглоточная миндалина (набившие оскомину аденоиды – виновники панических атак многих родителей. Не переживайте, и с ними справимся.) Вторая: в нижне-боковой части этой области находятся отверстия слуховых труб. Подробнее мы поговорим о них в разделе, посвященном анатомии уха, сейчас лишь подчеркну, что такое соседство – предрасполагающий фактор для перехода воспалительных заболеваний из носа в ухо, особенно у детей.
У цветов жизни вообще куча особенностей строения носовой полости. Во-первых, она миниатюрная, особенно у новорожденных. (Какой я полезный, на такие неочевидные вещи глаза открываю.) Размеры полости носа обусловливают более выраженную симптоматику при всяческих инфекционных процессах и их длительное течение. Во-вторых, слизистая оболочка полости носа у этой категории граждан намного активнее реагирует на воспаление, что тоже усугубляет клинические проявления. И третья, ключевая, особенность детского носика – пазухи. У новорожденных чаще всего развит только решетчатый лабиринт. Позже, годам к 4–6, формируются гайморовы (верхнечелюстные) пазухи, затем лобные (от 5 до 11 лет) и в последнюю очередь – клиновидные (нередки случаи, когда они полностью начинают функционировать к 18 годам).
Строение полости носа (боковая стенка в профиль)
Боковая (латеральная) стенка полости носа
Вся эта система работает хитро и взаимосвязано, и потому повреждение какой-то одной структуры во многих случаях ведет к неприятным последствиям для всего органа. Главное, что следует помнить: слизистая оболочка носа – это одно целое, единая ткань, у которой не бывает нарушений на строго локализованном участке. Если проблема началась, она распространится в той или иной мере на всю поверхность слизистой.
Диагностика
Неумолимая тяга человеческого разума к познанию породила тучу способов выискивания проблем в носу. Многие из них отмерли за ненадобностью, но между тем продолжают активно применяться в условиях отечественного косномыслия, зачастую давая результаты, не имеющие к реальности никакого отношения. И результаты эти, разумеется, столь же активно лечат. Приведу примеры.
РЕНТГЕН ПАЗУХ (РЕНТГЕНОГРАФИЯ ЧЕРЕПА В НОСОЛОБНОЙ И НОСОПОДБОРОДОЧНОЙ ПРОЕКЦИИ)
Практически полностью утратил актуальность. Для диагностики острого воспаления (гайморитов, фронтитов) не применяется (см. рекомендации AAO-HNS, EPOS-2020, ICAR: rhinosinusitis 2018, рекомендации Российского общества ринологов 2019). Данный диагноз ставится клинически: по симптомам, анамнезу и картине при осмотре. Для диагностики хронических проблем в пазухах совершенно бесполезен.
В чем суть? На рентгенограмме (снимке) можно было увидеть отек слизистой оболочки или наличие жидкостного содержимого в пазухе. Проблема в том, что изображение получается двухмерное, и, например, если отек затрагивает переднюю стенку пазухи – ту, что расположена вертикально под глазом, – и он достаточно плотный, на рентгенограмме может показаться, что вся пазуха заполнена, допустим, гноем. И это приводило к довольно суровым последствиям, учитывая карательный дух отечественной медицины.
Кроме того, рентгенография не визуализирует в достаточной мере решетчатый лабиринт, а клиновидную пазуху не захватывает вовсе.
Накидываем дальше. При любом насморке рентгенограмма может демонстрировать затемнение в пазухах, и это тоже благополучно интерпретируется как призыв к агрессивной терапии, когда в действительности в том нет никакой необходимости.
Нокдаун – при каком-либо хроническом процессе на рентгеновском снимке нельзя увидеть важных структур, позволяющих принять решение о хирургическом вмешательстве.
И К.О.: рентген пазух абсолютно бесполезен при заболеваниях полости носа у детей из-за упомянутых выше особенностей анатомии. У части здоровых детей на рентгенограмме в норме визуализируется затемнение пазух. Если обследуют ребенка с насморком, затемнение может определяться везде в силу того, что слизистая носа, как мы говорили, очень чувствительна к воспалению. Нерадивые рентгенологи даже отсутствие пазухи (а это ситуация нередкая, ведь они развиваются довольно рандомно) могут расценить как тотальное затемнение, то есть посчитать, что пазуха заполнена гноем.

Рентгенограмма черепа в носоподбородочной (сверху) и носолобной (снизу) проекции. Имеется затемнение правой гайморовой пазухи (она светлее, чем левая – да, в рентгенологии все наоборот)
Ваш покорный слуга неоднократно имел дело с детьми, стоически переносящими второй-третий курс антибиотиков (нередко уже внутримышечных), в целях лечения мифического фронтита (воспаления в лобных пазухах). Правда, был один нюанс: лобных пазух у этих ребят не было в принципе. Родители, обнаружив сей факт, испытали значительный когнитивный диссонанс.
РЕНТГЕНОГРАФИЯ ЧЕРЕПА В БОКОВОЙ ПРОЕКЦИИ
В последнее время стало модным оценивать таким способом гипертрофию аденоидов у детей. Да, она покажет условный размер носоглоточной миндалины (в виде расплывчатого пятна), но при этом никакой информации о расположении аденоидной ткани относительно других структур полости носа и носоглотки мы не получаем. А это основополагающая информация для оценки вреда, причиняемого дитятке.

Аденоиды в кружочке. Как мы видим, кроме условного размера (который часто ни на что не влияет) ничегошеньки понять нельзя
УЗИ ОКОЛОНОСОВЫХ ПАЗУХ
УЗИ пазух – это маразматическая попытка приладить эффективный метод исследования к изучению совершенно не пригодной для него области. Есть два варианта: синус-скан и классическое ультразвуковое исследование. Синус-скан выводит на экран график, по которому якобы можно определить наличие жидкости в полости пазухи. Вероятность ошибки стремится к плюс бесконечности. Обычная ультразвуковая диагностика мало чем лучше, но может сквозь кость что-то там визуализировать. Как говорится, а оно нам надо?
Оба метода годятся только для выманивания денег у доверчивых пациентов, особенно – по причине своей безвредности – у пышущих счастьем беременных. Но информативность и необходимость еще ниже потенциального вреда.
ПАЛЬЦЕВОЕ ИССЛЕДОВАНИЕ НОСОГЛОТКИ
Метод диагностики прямиком со средневековых гравюр. Ребенку засовывают палец в рот по самое «не могу» и пытаются что-то нащупать в носоглотке, игнорируя слабеющие трепыхания ни в чем не повинного тельца. Говоря сухим академическим языком, метод слишком субъективный и неинформативный. Говоря по-человечески, это сущее надругательство над ребенком, бессмысленное и беспощадное. Это именно тот случай, когда хочется сказать: «Себе палец в глотку засунь!»

Пальцевое исследование носоглотки (просьба беременным перевернуть страницу)
Посевы из носа (а также из полости рта и глотки)
Пережиток аграрного прошлого. Желание сеять и жать передается на генетическом уровне. В подавляющем большинстве случаев взятие посевов в отоларингологии – совершенно пустое мероприятие, результатом которого становится неверная оценка этиологии (причин) заболевания, бездумное назначение антибиотиков и расшатывание финансового благополучия пациента (отсылаю любопытствующих к AAO-HNS, EPOS-2020, ICAR: rhinosinusitis 2018, рекомендациям Российского общества ринологов за 2019 год).
Напоминаю, полость носа и ротоглотка нестерильны. На слизистой оболочке обитает овер дофига всякой микроскопической живности, никакого вреда здоровью человека не причиняющей. Поверхность слизистой, по сути, это вообще не наш организм, а внешняя среда, которая живет по своим законам, никак не затрагивая бытие отдельно взятой человеческой особи. Да, там есть условно-патогенные микроорганизмы, способные при определенных обстоятельствах чинить нам беду. Но пока они остаются на поверхности, они безобидны. Пытаться избавиться от этих иждивенцев бессмысленно: системные антибиотики на них не действуют. Антимикробные препараты работают внутри организма, через кровь, поэтому то, что находится снаружи слизистой, никакого эффекта на себе не испытывает. Местные же антибиотики или антисептики могут нарушить состав доминирующей колонии (того зверья, что выросло в питательной среде в чашке Петри) от силы на пару десятков минут, после чего бактерии восстановят свое поголовье без какого-либо траура по погибшим – ну нет у них эмпатии, что поделать.
Посев имеет смысл, если мы берем его непосредственно из гнойного очага, который не поддается длительной эмпирической (статистически вычисленной) терапии. Случаи такие довольно редки и свойственны больше для стационарного лечения.
ОЛЬФАКТОМЕТРИЯ (оценка чувствительности к запахам), РИНОМАНОМЕТРИЯ (оценка мощности вдоха-выдоха через нос), ПЕРКУССИЯ (постукивание) и ПАЛЬПАЦИЯ (ощупывание) стенок пазух.
Первые два хоть и красиво звучат, но имеют какой-то резон, пожалуй, только в диссертационных работах средней паршивости. Собственно, клинической значимости не несут. Оставшиеся два – шут его знает, что дают, но должны быть описаны в истории болезни. Нерушимые скрепы оториноларингологии, так сказать.
ИССЛЕДОВАНИЕ КРОВИ
При заболеваниях полости носа в большинстве случаев такой метод диагностики не имеет сакрального смысла. Уже давно стало ясно, что общий анализ крови обычно не дает однозначного ответа на то, бактерией или вирусом вызвано конкретное заболевание. Более того, нередко мы и вовсе не видим в образце каких-либо значимых сдвигов. Про биохимический анализ крови и говорить нечего: он нужен только в больнице, если проблемы с носом (или их лечение) привели больного в состояние, близкое к границе бытия.
И тут у вас может возникнуть резонный вопрос: «Коновал, а не поехал ли ты кукухой? Сотни лет все это сдаем, деньгу несем, излечиваемся, а ты говоришь – не норм? Лодку раскачиваешь, негодяй? Как тогда обследоваться нам?» На этот случай у меня имеются:
СБОР АНАМНЕЗА (ЖАЛОБЫ, ИСТОРИЯ РАЗВИТИЯ БОЛЕЗНИ, СИМПТОМЫ) И ОСМОТР
Основа основ постановки диагноза при большинстве заболеваний полости носа. Подкрепить нашу уверенность в диагнозе могут…

Осмотр полости носа (передняя риноскопия)
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ (КТ)
Это рентген 80 lvl. При помощи радиации безболезненно нарезает ваш череп на тоненькие слои (господин Пирогов говорит «Ма-ла-ца!» из мавзолея), по которым можно детально оценить состояние всех структур полости носа, их плотность, характер, взаиморасположение. Незаменимая процедура при хронических риносинуситах: позволяет решить вопрос о необходимости и объеме хирургического лечения. При острых осложненных проблемах дает понять, насколько все плохо.

Компьютерная томограмма придаточных пазух носа, горизонтальная проекция. Белый – верхнечелюстные пазухи, серый – решетчатый лабиринт
Единственное, чего не может КТ, – помочь в диагностике аденоидов. Да, покажет размер. Но не даст объективной картины. Помимо того, у детей ее применение сомнительно по тем же причинам, что и обычной рентгенографии (в случае острой патологии полости носа).

Компьютерная томограмма придаточных пазух носа, фронтальная проекция
Был у Скотиныча случай, когда мама юного пациента с обычным насморком осталась крайне недовольна консультацией, ибо считала, что у ребенка большая беда (последний в тот момент наворачивал круги по кабинету и хохотал, аки герой мультфильмов Текса Эйвери[2]). На прием чадо привел отец, что тоже стало отягчающим обстоятельством. Отправились они к другому доктору, и тот, потирая потные ладошки, назначил КТ, на которой оказалось, что по всем пазухам у пациента небольшие отеки (такая томограмма будет у любого ребенка с насморком). Доктор поцокал языком, вынес вердикт, что бедолаге осталось недолго, и принялся активно его лечить списком из восьми препаратов и, само собой, платными процедурами. Естественно, Скотинычу выставили счет за все это дело, однако независимые эксперты с нашей благословенной кафедры на досудебном этапе поддержали тактику Скотиныча. Мама, безусловно, осталась злой и недовольной, но это уже другая история.
А вот ЭНДОСКОПИЧЕСКИЙ ОСМОТР ПОЛОСТИ НОСА И НОСОГЛОТКИ может сослужить хорошую службу. Есть два вида эндоскопов: жесткие и гибкие. Это такая трубка из оптоволокна, позволяющая проникнуть, так сказать, в самые сокровенные тайны носовой спелеологии. При достаточном навыке и минимальной толщине агрегата даже жестким эндоскопом вполне можно осмотреть скрытые уголки носовой полости, оценить размер и функцию соустий околоносовых пазух, определить объем и, главное, расположение аденоидной ткани относительно других структур (в основном – слуховой трубы).

Эндоскопы
Гибкий же эндоскоп с минимальным для пациента дискомфортом дает лору возможность осмотреть не только полость носа, но и глубже лежащие структуры (вплоть до трахеи). На самом деле один эндоскоп может заменить собой весь металлический скарб, которым завалены кабинеты лор-врачей. В современных условиях – штука, которая должна быть в любой мало-мальски уважающей себя (и пациентов!) клинике.
Заболевания
Итак, мы определились, как и с помощью чего можно напасть на след болячки. Теперь составим фотороботы тех гадостей, что мы ищем. Начнем с наиболее распространенного.
Острый риносинусит
Давайте сразу забудем такие термины, как гайморит, фронтит и прочие. Это рудимент той эпохи, когда в диагностике заболеваний околоносовых пазух царствовал его высокопреосвященство Рентген. На нем действительно было видно только четыре пазухи, где-то процесс определялся лучше, где-то хуже – так и работали. Но с появлением КТ врачи (не все, безусловно, но те, кто читает книги) поняли, что при воспалении в носу отек слизистой оболочки распространяется чуть ли не по всем пазухам и может наблюдаться где угодно. Ведь слизистая оболочка, мы говорили ранее, – это единый пласт, функционирующий как слаженная система, поэтому выделять обособленные фрагменты при диагностике нет никакого смысла. Принципы лечения остаются неизменными. Вот и решили все воспалительные проблемы в носу называть риносинуситом.
Если смотреть глобально и академично, то, исходя из всего вышесказанного, риносинусит развивается при любом, даже самом простеньком насморке. А вот лечение конкретного состояния уже зависит от клинических проявлений.
Начнем с того, что большинство риносинуситов имеет ВИРУСНУЮ природу. Подлая бесклеточная миазма, вероломный кусок белка попадает нам в нос и начинает там наводить свои порядки, подтачивать стабильность, раскачивать лодку.
В первую очередь страдают реснички мерцательного эпителия. На фоне воспаления они теряются, паникуют, начинают биться медленно и асинхронно. В носовой полости в это время увеличивается количество вырабатываемой слизи: так нос борется с инфекцией – пытается вытолкнуть возбудителя, смыть его, загнать в желудочную геенну. Слизь заполняет нос, плохо эвакуируется, начинает течь наружу. Привет, сопли. Далее нарастает отек. Возможны два сценария. Первый – насморк проходит, как обычная ОРВИ. Второй – отек в полости носа неумолимо нарастает, приводя к полному или частичному перекрытию одного или нескольких соустий околоносовых пазух. В этом случае в черепе образуется закрытая полость, из которой нет нормального оттока слизи и в которую практически не поступает воздух. Границы закрываются, выезжать микрофлора из пазухи не может, давление в пазухе падает, среда закисляется, возникают условия для роста оппозиционно настроенных микроорганизмов. Слизистая не справляется с напором вражеской агрессии: патогенная микрофлора проникает внутрь. Бастилия взята. Мы получили гнойный процесс.