Вячеслав Иванович Бабияк, Михаил Иванович Говорун, Яков Александрович Накатис Оториноларингология: Руководство. В двух томах. Том 2
Часть IV Гортань
Гортань – это жизненно важный орган, обеспечивающий поступление воздуха в легкие; для большинства представителей животного мира это еще и система, обеспечивающая коммуникационную функцию, закодированную в звуковые сигналы. У человека гортань, сохраняя свои биологические функции, приобрела принципиально новое значение: сохранив функцию первой сигнальной системы, она приобрела качества, характерные для мыслительной и эмоциональной деятельности. Человеческий голос, воплощенный в звуковые слова-символы, является выразителем его мыслительной деятельности, психоэмоционального состояния, художественного творчества и, наконец, неподражаемым средством музыкального искусства. Гортань человека в процессе онтогенеза развивается в физиологическом отношении под мощным нейроэндокринным влиянием, а как инструмент речи – под воздействием социальных и бытовых факторов.
Глава 18 Анатомия и физиология гортани
Строение гортани
Гортань – это сложный анатомо-физиологический комплекс, состоящий из различных тканевых структур с развитой сетью кровеносных, лимфатических сосудов и нервов. Внутренняя поверхность гортани покрыта тонкой слизистой оболочкой дыхательного типа, состоящей из многослойного цилиндрического мерцательного эпителия. В местах механической нагрузки на слизистую оболочку (обе поверхности надгортанника, черпало-надгортанные складки, задняя стенка гортани, свободные края голосовых складок) поверхность гортани покрыта прочным многослойным плоским эпителием. Со стороны язычной поверхности надгортанника на уровне черпало-надгортанных складок, грушевидных синусов и желудочков гортани под слизистой оболочкой находится эластичная соединительная ткань, которая может отекать при различных воспалительных и аллергических заболеваниях, особенно у детей. Слизистая оболочка гортани содержит множество слизистых желез, располагающихся повсеместно, за исключением свободных краев голосовых складок, а также, помимо лимфатических телец, содержит «закрытые» фолликулы, особенно в желудочках гортани, где эта лимфаденоидная ткань образует гортанные миндалины.
Все хрящи гортани, за исключением надгортанника, являются гиалиновыми, надгортанник состоит из эластичного хряща, он более эластичен, чем остальные хрящи, что необходимо для герметического закрытия входа в гортань при акте глотания. Надгортанник в отличие от других хрящей гортани никогда не пропитывается солями кальция и не оссифицируется. Все мышцы гортани поперечнополосатые, они могут сокращаться как произвольно, так и рефлекторно.
Гортань – полое воздухоносное образование, жесткость которому придают сложно устроенные хрящи. Вверху она подвешена при помощи щитоподъязычной мембраны к подъязычной кости, служащей своеобразной опорой для всех наружных мышц гортани. К подъязычной кости прикреплены мышцы, начинающиеся на лопатке (m. omohyoideus), грудине (m. sternohyoideus) и шиловидном отростке (m. stylohyoideus). Эти мышцы при сокращении обеспечивают движения гортани опосредованно через подъязычную кость. Внизу гортань опирается посредством перстневидного хряща на первое кольцо трахеи.
С возрастом положение гортани меняется. У взрослых верхняя граница ее проецируется между телами IV и V шейных позвонков, нижняя совпадает с верхним краем VII шейного позвонка.
Скелет гортани состоит из пяти главных хрящей, из которых три непарных (перстневидный, щитовидный и надгортанник) и два парных (черпаловидные хрящи). На рис. 1 (см. цветную вклейку) приведено схематическое изображение хрящей и связок гортани.
Плотность прилегания хрящей гортани друг к другу, обеспечивающая герметичность стенок гортани, что является важным условием для нормального осуществления ее фонаторной функции и предотвращения развития эмфиземы окружающих тканей, шеи и средостения при сильном натуживании, кашле и чихании.
Сверху гортань переходит в гортаноглотку, внизу – в трахею, спереди в нижних отделах граничит со щитовидной железой, сзади – с пищеводом, по бокам – с сосудисто-нервным пучком и боковыми долями щитовидной железы. Эластичность и упругость гортани обеспечивается ее хрящевым, связочным и мышечным аппаратом, а также межхрящевыми суставами, благодаря которым хрящи сохраняют подвижность относительно друг друга, что необходимо для «настройки» тональности и тембра голоса.
Перстневидный хрящ служит основанием гортани; снизу он прочно связан с трахеей, а сверху и спереди – со щитовидным хрящом посредством связочного аппарата (см. цветную вклейку, рис. 1, а, 5, 9) и соответствующих суставов. Эти суставы образуются суставными поверхностями перстневидного и нижних рогов щитовидного хрящей (а, 4). Пластинка перстневидного хряща расположена сзади и вдается в угол, образованный нижними рогами щитовидного хряща. Толщина дуги перстневидного хряща у взрослого человека составляет 5–7 мм, а высота печатки – 20–30 мм, диаметр кольца – также 20–30 мм.
Щитовидный хрящ расположен на перстневидном. Его пластинки, соединяющиеся впереди под углом, защищают внутренние структуры гортани от внешних механических воздействий. У верхнего края угла щитовидного хряща имеется верхняя вырезка (а, 10), которая легко прощупывается сразу же над кадыком – выступом, образованным соединением пластинок щитовидного хряща.
К наружной поверхности пластинок щитовидного хряща прикрепляются парные грудино-щитовидные и щитоподъязычные мышцы; первые опускают гортань, вторые поднимают ее. Задние края пластинок переходят в верхние и нижние рога. Верхние рога (а, 1) посредством боковых подъязычно-щитовидных связок (а, 13) соединены с рогами подъязычной кости (а, 14). От передней вырезки и всего свободного края щитовидного хряща кверху идет срединная подъязычно-щитовидная связка (а, 12). Спереди и с боков нижний край щитовидного хряща соединяется с дугой перстневидного хряща посредством широкой перстнещитовидной связки (а, 9).
Надгортанник (см. цветную вклейку, рис. 2, а, 4) состоит из эластического хряща и напоминает листок с ровными краями, сужающийся книзу в виде стебелька (petiolus), который входит в верхнюю вырезку щитовидного хряща и прикрепляется с внутренней стороны к пластинам этого хряща, образуя бугорок надгортанника (б, 1). Задняя поверхность надгортанника покрыта многочисленными ямками, в которых размещаются гроздевидные слизистые железы. В этих железах нередко развивается воспаление, заканчивающееся абсцессом надгортанника. Внутреннее строение гортани представлено на рис. 3 (см. цветную вклейку).
Передняя поверхность надгортанника посредством широкой связки (см. цветную вклейку, рис. 3, а, 1) соединена с телом и рогами подъязычной кости. Кпереди от надгортанника на корне языка находятся ямки (vallecu^^ разделенные уздечкой (frenulum). От боковых краев надгортанника к черпаловидным хрящам протягиваются черпалонадгортанные складки. У детей и у некоторых взрослых надгортанник выглядит в виде полусвернутого листка, прикрывающего вход в гортань. Такой надгортанник служит существенным препятствием при осмотре гортани методом непрямой ларингоскопии.
Черпаловидные хрящи получили свое название от формы их движения, напоминающего встречное движение весел во время гребли. Они имеют форму трехгранной пирамиды и расположены на верхнезаднем крае пластинки черпаловидных хрящей, с которой соединены перстнечерпаловидными суставами. На черпаловидных хрящах имеется по одному голосовому отростку (processus vocalis), к которому прикреплены голосовые складки, сходящиеся кпереди в углу щитовидного хряща. В каждом перстнечерпаловидном суставе возможны два вида зеркальных движений: вращение вокруг вертикальной оси пирамиды хряща и скользящее движение по поверхности сустава. При первом движении голосовые отростки, к которым прикреплены волокна голосовых складок и голосовые мышцы, сближаются (при выдохе) или несколько отдаляются друг от друга (при вдохе), что можно наблюдать при непрямой ларингоскопии. При скользящем движении черпал по перстневидному хрящу голосовые складки расходятся или смыкаются (при фонации). Кзади и латеральнее голосовых отростков находятся мышечные отростки (processus muscularis), к которым прикреплены задние и боковые перстнечерпаловидные мышцы.
Все хрящи гортани, состоящие из гиалинового хряща (кроме надгортанника), начинают пропитываться солями кальция с 25-30-летнего возраста. Процесс оссификации хрящей неуклонно прогрессирует и к 65 годам окостенение становится полным. Частично этот процесс охватывает и связочный аппарат, вследствие чего хрящи становятся малоподвижными, акустические свойства гортани «тускнеют», голос слабеет, становится глуховатым и дребезжащим («старческий голос»).
Мышцы гортани. Все мышцы гортани делятся на две большие группы – наружные и внутренние.
Наружные мышцы представлены тремя парами мышц: грудино-щитовидными, щитовидно-подъязычными и нижними сжимателями глотки. Эти мышцы, влияя на положение гортани относительно глотки, взаимодействуют с мышцами, прикрепленными к подъязычной кости и начинающимися на лопатке, грудине и шиловидном отростке. Роль наружных мышц гортани заключается в согласовании положения гортани с движениями глотки: поднимание гортани во время акта глотания, опускание ее при дыхании, разговоре, пении. Эти мышцы играют определенную роль при установке высоты тона во время пения.
Внутренние мышцы гортани – ее собственные мышцы, поскольку они не выходят за пределы органа.
Эволюция внутренних мышц гортани может быть разделена на два периода. В первом периоде они обеспечивали констрикторную функцию, защищая дыхательные пути от попадания пищевых масс. Второй период, протекавший в филогенетическом аспекте значительно позже, ознаменовался возникновением фонаторной функции, с развитием которой преобразовывались и анатомические структуры гортани, относящиеся к артикуляционно-резонаторному аппарату речедвигательной системы.
Все внутренние мышцы гортани в функциональном отношении делятся на три группы: мышцы, расширяющие голосовую щель; мышцы, суживающие ее, и мышцы, натягивающие голосовые складки. Кроме того, имеются две мышцы, опускающие надгортанник, – черпалонадгортанная (m. aryepiglotticus) (см. цветную вклейку, рис. 2, а, 5) и щитонадгортанная (m. thyreo-epiglotticus) (б, 7).
Мышцы, расширяющие голосовую щель (абдукторы голосовых складок), представлены парной задней перстнечерпаловидной мышцей (m. m. crico-arytenoidei posteriores) (см. цветную вклейку, рис. 2, а, 8) – единственной парой мышц, выполняющих указанную функцию и иннервируемых возвратным нервом. Повреждение волокон возвратного нерва приводит к параличу этой мышцы и к состоянию приведения голосовой складки за счет действия мышц-антагонистов, суживающих голосовую щель.
В момент сокращения задней перстнечерпаловидной мышцы в результате тяги кзади происходит вращение черпаловидного хряща таким образом, что голосовой отросток вместе с прикрепленным к нему задним концом голосовой складки отклоняется кнаружи и отводит голосовую складку, в то время как передний конец ее остается неподвижным. В результате образуется треугольная щель с вершиной у комиссуры (угла щитовидного хряща) и основанием, образуемым межчерпаловидным пространством. Одновременно с ротацией черпаловидных хрящей происходит и наклон их в латеральном направлении, что еще больше расширяет просвет гортани, особенно при форсированном вдохе.
Мышцы, суживающие голосовую щель (аддукторы голосовых складок), представлены двумя парными мышцами – латеральной перстнечерпаловидной мышцей (m. crico-arytenoideus lateralis) (см. цветную вклейку, рис. 3, б, 3) и щиточерпаловидной мышцей (m. thyreo-arytenoideus) (см. цветную вклейку, рис. 3, б, 4), а также непарной поперечной черпало-черпаловидной мышцей (m. arytenoideus transversus) (см. цветную вклейку, рис. 2, а, 10).
Первая из указанных мышц начинается на наружной поверхности перстневидного хряща и прикрепляется к мышечному отростку черпаловидного хряща. При ее сокращении неподвижной точкой является место начала мышцы (перстневидный хрящ), а подвижной – место прикрепления мышцы, т. е. черпаловидный хрящ, который вращается таким образом, что его голосовой отросток сближается с голосовым отростком противоположной стороны, в результате чего голосовые складки, прикрепленные задними концами к этим отросткам, сближаются (при выдохе) или смыкаются (при фонации). Синергистом перстнечерпаловидной мышцы является второй констриктор голосовой щели – щиточерпаловидная мышца, выполняющая ту же функцию, что и первая.
Третьим констриктором гортани является поперечная черпало-черпаловидная мышца (см. цветную вклейку, рис. 2, а, 10), в структуре которой различают две порции – поперечную с горизонтально идущими волокнами, расположенными на задней поверхности черпал и соединяющую наружные края последних, и косую, выделяемую некоторыми авторами в самостоятельную m. arytenoideus obliquus (а, 6). Обе мышцы перекрещиваются и также соединяют между собой черпаловидные хрящи. Косые волокна черпало-черпаловидной мышцы на своей стороне продолжаются кверху, покидают полость гортани вместе с черпалонадгортанной мышцей (а, 5) и располагаются в черпалонадгортанной складке. При сокращении поперечных межчерпаловидных мышц происходит сближение черпаловидных хрящей и смыкание задних частей голосовых складок в область заднего отдела голосовой щели. Косые волокна черпалонадгортанной мышцы принимают участие в сужении верхних отделов гортани.
Мышцы, натягивающие голосовые складки, представлены парными щиточерпаловидыми и перстнещитовидыми мышцами.
Щиточерпаловидная мышца (m. thyreo-arytenoideus) (см. цветную вклейку, рис. 3, б, 4) начинается на внутренней стороне угла щитовидного хряща в области его нижних двух третей; каждая из мышц прикрепляется к голосовому отростку черпаловидного хряща своей стороны. Щиточерпаловидная мышца образована двумя порциями: 1) внутренняя порция (m. thyreo-arytenoideus internus seu vocalis) по форме напоминает треугольную призму и представляет собой весьма развитый пучок мышечных волокон, входящих в состав голосовой складки; 2) средняя порция (librae thyreoepiglottici) менее развита и направляется к надгортаннику. При сокращении внутренней порции происходит натяжение голосовых складок.
Установлено, что строение и иннервация голосовой мышцы весьма сложны. Одни мышечные волокна вступают в эту мышцу из области щитовидного хряща, другие – со стороны черпаловидных хрящей, образуя в голосовых складках переплетающиеся мышечные сети, которые, вероятно, функционируют по совершенно особенным закономерностям, настраивая в буквальном смысле этого слова голосовые складки на определенный тон, тембр и силу звучания. Например, установлено, что миофибриллы голосовых мышц вызывают активную вибрацию голосовых складок как в горизонтальном, так и вертикальном направлении, что, несомненно, имеет функциональное значение не только для обычной разговорной фонации, но и для профессионального пения.
Перстнещитовидные мышцы, натягивающие голосовые складки, (m. cricoary-tenoideus) (см. цветную вклейку, рис. 2, а, 7), соединяют бугорки перстневидных хрящей с нижними краями пластин щитовидного хряща. Сокращение этих мышц смещает щитовидный хрящ вниз и кпереди, что также способствует натяжению голосовых складок.
Внутренние мышцы гортани находятся под влиянием пирамидной (произвольной) и экстрапирамидной (непроизвольной) систем, регулирующих просвет голосовой щели. При спокойном дыхании голосовая щель имеет вид треугольника, постоянно меняющего свою площадь за счет дыхательных экскурсий голосовых складок. При фонации складки смыкаются по средней линии, но между ними всегда возникают фазы смыкания и размыкания, следующие с частотой фонируемого звука. Натяжение, эластичность, форма, толщина голосовых складок есть динамическая функция внутренней щиточерпаловидной мышцы, остальные внутренние и внешние мышцы гортани играют вспомогательную, но весьма важную роль как в дыхательной, так и фонаторной функции. Щиточерпаловидные мышцы обеспечивают не только общий тонус голосовых складок, но и активно вибрируют с частотой основного тона, обеспечивая таким образом возникновение звука.
Внутреннее строение гортани – полости гортани – по своему виду напоминает песочные часы. В состав этой полости входит ряд анатомических образований и дополнительных полостей. Верхние и нижние отделы гортани расширены, средняя ее часть сужена и при фонации почти полностью перекрывается голосовыми складками. Самая узкая часть называется голосовой, или дыхательной, щелью, она образована сверху складками преддверия, снизу – голосовыми складками; пространство над голосовой щелью называется надскладочным, под ней – подскладочным.
Голосовые складки (plicae vocales) – важнейшие образования гортани (см. цветную вклейку, рис. 2, б, 3; 3, б, 5), представляющие собой два мышечно-связочных тяжа белесовато-перламутрового цвета. В них различают три поверхности – верхнюю, нижнюю и поверхность свободного края. Голосовые складки передними концами соединяются в одной точке у вершины двугранного угла, сформированного пластинами щитовидного хряща, образуя комиссуру. Кзади голосовые складки расходятся под углом и своими задними концами прикрепляются к голосовым отросткам черпаловидных хрящей, образуя вместе с ними межчерпаловидное пространство. Голосовые складки имеют большое клиническое значение, так как они нередко являются местом возникновения различных доброкачественных и злокачественных образований и банальных воспалительных процессов, а также образованием, отражающим некоторые неврологические заболевания, проявления неврозов, фонастении и других общих патологических состояний.
Складки преддверия (plicae vestibulares; см. цветную вклейку, рис. 3, а, 5; б, 6) располагаются над голосовыми складками и вместе с последними принимают участие в образовании желудочков гортани. Вестибулярные складки не столь значимы в клиническом отношении, однако и они могут быть местом возникновения различных опухолевых и воспалительных заболеваний, а в функциональном отношении могут в определенной степени компенсировать утраченную голосовыми складками фонаторную функцию.
Желудочки гортани (ventriculi laryngis; см. цветную вклейку, рис. 2, б, 9) имеют вид двух дивертикулов, расположенных между складками преддверия и голосовыми складками. Они простираются вверх и наружу по направлению к черпалонад-гортанным складкам и достигают иногда уровня средней части щитоподъязычной мембраны. Клиническое значение желудочков гортани заключается в том, что при опухолях складок гортани они раньше других анатомических ориентиров утрачивают естественные очертания.
Преддверие гортани (vestibulum laryngis) ограничено снизу складками преддверия, сзади – межчерпаловидным пространством, черпалами и черпало-надгортанными складками, с боков – верхними частями пластинок щитовидного хряща, спереди – надгортанником и верхней частью угла щитовидного хряща. Его основное клиническое значение заключается в том, что нередко именно в этом месте происходит фиксация инородного тела, возникают банальные воспалительные процессы, новообразования.
Подскладочное пространство находится ниже голосовых складок, имеет вид суживающегося книзу конуса, простирающегося до уровня первого кольца трахеи. Его стенками является перстневидный хрящ. В раннем детском возрасте подскладочное пространство богато рыхлой соединительной тканью, в которой может быстро развиваться отек (ложный круп, подскладочный ларингит и др.).
Кровоснабжение гортани обеспечивается из единой артериальной системы, снабжающей кровью также щитовидную и паращитовидные железы. Из этого следует, что сосуды гортани подвержены тем же регуляторным влияниям, что и сосуды указанных желез, а сама гортань находится под мощным эндокринным влиянием.
Просвет сосудов гортани и указанных желез, вплоть до мельчайших артериол, находится под двойным контролем – рефлекторным со стороны сосудодвигательного центра и гуморальным – со стороны симпатоадреналовой системы.
Артерии щитовидной железы и гортани отходят от наружной сонной и подключичной артерий (рис. 18.1).

Рис. 18.1. Артерии гортани и щитовидной железы; вид слева (по L. H. Farabeuf):
I – возвратный нерв; 2 – подключичная артерия; 3 – нижняя щитовидная артерия; 4 – позвоночная артерия; 5 – щитовидно-трахеальная связка; 6 – задняя гортанная артерия; 7 – щитоперстневидная связка; 8 – анастомоз между задней и верхней гортанными артериями; 9 – анастомоз между верхней и нижней гортанными артериями; 10 – щитовидный хрящ;
II – преддверие гортани (вскрыто); 12 – надгортанные ветви верхней гортанной артерии; 13 – верхняя щитовидная артерия; 14 – бифуркация общей сонной артерии; 15 – верхняя щитовидная артерия; 16, 17 – конечные ветви верхней щитовидной артерии; 18 – нижняя гортанная артерия; 19 – пирамидальная доля щитовидной железы; 20 – пирамида Лалуетта; 21–23 – ветви нижней щитовидной артерии; 24 – шейно-лопаточная артерия
От наружной сонной артерии отходит полнокровная артерия с большим систолическим давлением в ней – верхняя щитовидная артерия (рис. 18.1, 13) (a. thyrolaryngea superior), от которой берут начало верхняя гортанная (18) и верхняя щитовидная (15) артерии. От верхней щитовидно-гортанной артерии или непосредственно от верхней гортанной артерии отходит ствол, направляющийся к надгортаннику, в котором он делится на надгортанные ветви (12). Артерия, питающая надгортанник, отходит от верхней гортанной артерии после отделения от нее верхней щитовидной артерии.
От подключичной артерии (2) отходит нижняя щитовидная артерия (a. thyreo-idea inferior), от которой отходит нижняя гортанная артерия (18) (a. laryngea inferior). Последняя образует артериальные перстнещитовидные аркады, от которых отходит ветвь, прободающая перстнещитовидную мембрану и проникающая в подскладочное пространство.
Стенки нижней части гортани питаются от ветвей верхней щитовидной артерии; нижняя гортанная артерия снабжает заднюю перстнечерпаловидную мышцу и анастомозирует со средней и верхней щитовидными артериями. Мышцы, расположенные на задней поверхности гортани, снабжаются кровью задней гортанной артерии (6) – ветвью нижней щитовидной артерии (21–23).
Вены следуют с одноименными артериальными стволами и сливаются во внутренние яремные вены.
Лимфатические сосуды. Сеть лимфатических сосудов в гортани развита больше, чем в других органах шеи. Особенно богаты ими желудочки гортани и складки преддверия. Лимфатические сосуды гортани анастомозируют с лимфатическими сетями глотки и корня языка. Лимфатическая сосудистая сеть менее всего развита на уровне голосовых складок. Поэтому метастазирование раковых клеток из данной области в региональные лимфоузлы происходит относительно поздно. Лимфатические сосуды, являющиеся коллекторами лимфы из верхних отделов гортани, пронизывают щитоподъязычную мембрану и вступают в верхние лимфоузлы яремно-сонной области (рис. 18.2, 1–3). Лимфатические сосуды нижнего отдела гортани вступают в предгортанные и претрахеальные узлы (6), а также в узлы, расположенные по ходу возвратных нервов (4), и далее – в узлы средостения (5).
Иннервация гортани осуществляется из системы блуждающего нерва (рис. 18.3), в составе которого имеются чувствительные, двигательные и парасимпатические волокна.
Симпатические волокна, берущие начало в шейных симпатических ганглиях и следующие вместе с блуждающим нервом и питающими гортань кровеносными сосудами, также участвуют в иннервации гортани. Ядра блуждающего нерва расположены в продолговатом мозге и проецируются на дно ромбовидной ямки в области треугольника блуждающего нерва и пограничной борозды. Эти ядра принимают непосредственное участие в рефлекторных функциях гортани; в них происходит переключение нейронов к подкорковым и корковым центрам голоса и речи. Волокна общей чувствительности исходят из ядра одиночного пути (рис. 18.3, в) и, переключаясь в верхнем (5) и нижнем (6) узлах, поступают в два мощных нерва – в верхний (12) и возвратный (15) гортанные нервы.
Верхний гортанный нерв (n. laryngeus superior) состоит из чувствительных, парасимпатических и двигательных волокон; он следует позади внутренней сонной артерии, идет вперед в направлении гортани. Позади подъязычной кости делится на две ветви: 1) наружную (12, а), иннервирующую перстнещитовидную мышцу (m. cricothyreoideus), и нижний сжиматель глотки (m. constrictor pharyngis inferior); 2) внутреннюю (12, б), которая состоит из чувствительных и парасимпатических волокон; эта ветвь прободает щитоподъязычную мембрану (membrana thyreohyoidea) и, направляясь к гортаноглотке и верхнему отделу гортани, иннервирует ее слизистую оболочку выше голосовой щели, слизистую оболочку надгортанника и корня языка и образует анастомозы с нижнегортанным нервом.
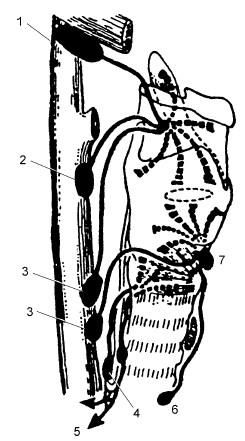
Рис. 18.2. Лимфатическая система гортани; вид справа:
1 , 2, 3 – верхние, средние и нижние яремные лимфатические узлы; 4 – лимфатические узлы, сопровождающие возвратный нерв; 5 – направления к лимфатическим узлам средостения; 6 – претрахеальные лимфатические узлы; 7 – предгортанные лимфатические узлы
Возвратный гортанный нерв (n. laryngeus recurrens) (рис. 18.3, 15), как и верхний гортанный нерв, содержит чувствительные (кроме вкусовых), двигательные и парасимпатические волокна. Правый возвратный нерв отходит от блуждающего нерва на уровне его пересечения с подключичной артерией, левый возвратный нерв отходит от блуждающего нерва на уровне его пересечения с дугой аорты латеральнее артериальной связки (lig. arteriosum). Оба возвратных нерва, огибая сзади правый – подключичную артерию, левый – дугу аорты, поднимаются спереди от них кверху, первый – по боковой поверхности трахеи, второй – в борозде между трахеей и выступающим из-под нее пищеводом. Далее оба нерва, каждый на своей стороне, пересекаются у нижнего края щитовидной железы с нижней щитовидной артерией (a. thyreoidea inferior) и подходят к гортани уже как нижние гортанные нервы. Возвратные нервы отдают следующие ветви: нижние шейные сердечные нервы (16); трахеальные ветви (17), иннервирующие слизистую оболочку, железы и гладкие мышцы трахеи; пищеводные ветви (18), иннервирующие слизистую оболочку, железы и поперечнополосатую мускулатуру верхнего отдела пищевода. Нижний гортанный нерв (n. laryngeus inferior), завершающий собою возвратный нерв, иннервирует все мышцы гортани, кроме перстнещитовидной, слизистую оболочку гортани ниже голосовой щели, а также щитовидную и паращитовидную железы и лимфоузлы шеи. Нижний гортанный нерв имеет многочисленные связи с симпатическими узлами, сосудистыми нервными сплетениями и с верхним гортанным нервом.

Рис. 18.3. Схема блуждающего нерва. Объяснения в тексте
Точно не известно, где у человека располагаются кортикальные зоны произвольных движений мышц гортани. Предполагают, что непарный центр речедвигательного аппарата (двигательный центр речи Брока[1]) находится в задней части нижней лобной извилины, у правшей – в левом полушарии, у левшей – в правом полушарии (рис. 18.4, 3).
Этот центр имеет тесные связи с ядром устной речи (5) звукового анализатора (центр Вернике[2]), расположенным в задней части верхней височной извилины (gyr. temporalis superior), в глубине латеральной борозды. Депривация центра Вернике, возникающая в результате ранней глухоты до приобретения ребенком речедвигательных навыков, обусловливает возникновение немоты, т. е. афункциональность двигательного центра речи Брока.


Рис. 18.4. Схема расположения корковых концов анализаторов:
а – верхнелатеральная поверхность левого полушария; б – медиальная поверхность правого полушария; 1 – ядро кожного анализатора (тактильная, болевая, температурная чувствительность); 2 – ядро двигательного анализатора; расположено в предцентральной извилине и в верхней теменной дольке; 3 – речедвигательный анализатор; расположен в задней части нижней лобной извилины (двигательный центр речи Брока, односторонний – у правшей в левом полушарии, у левшей – в правом); 4 – ядро звукового анализатора; расположено в задней части верхней височной извилины на поверхности, обращенной к островку – поперечные височные извилины; 5 – ядро звукового анализатора устной речи; расположено в задней части верхней височной извилины, в глубине латеральной борозды (лб) – центр речи Вернике; 6 – ядро зрительного анализатора; расположено по краям шпорной борозды (шб); 7 – ядро обонятельного и вкусового анализаторов; расположено в крючке
Двигательная функция гортани обеспечена двусторонней иннервацией. Корковые центры осуществляют только функцию приведения голосовых складок, поэтому в опытах на животных одностороннее разрушение двигательного центра гортани не приводит к параличу ее аддукторов. У людей даже при полной гемиплегии, возникающей при кровоизлиянии во внутреннюю капсулу, не возникает паралич внутренних мышц гортани. Однако при одностороннем ядерном поражении возникает их односторонний периферический паралич.
Корково-ядерный пирамидный путь (рис. 18.5, 4), обеспечивающий произвольные движения внутренних мышц гортани, начинается во внутренних больших пирамидных нейронах коры предцентральной извилины; он огибает полуовальный центр (2) и в составе внутренней капсулы (3) вступает в мост и далее в продолговатый мозг. Здесь отдает волокна в двигательные ядра своей и противоположной стороны, осуществляя перекрест пирамидного пути. Кроме пирамидных волокон двигательную функцию гортани обеспечивают экстрапирамидные волокна, которые берут начало в подкорковых центрах и осуществляют рефлекторную (непроизвольную) двигательную функцию гортани. К этим центрам относятся базальные ядра полушарий, зрительные бугры, красные ядра, черное вещество, ядра оливы. Переключение рефлекторных дуг гортани с восходящих (сенсорных) на нисходящие (моторные) пути происходит в указанных центрах. К экстрапирамидным путям относятся: красноядерно-спинномозговой, покрышечно-спинномозговой, сетевидно-спинномозговой и ряд других. Большинство из них направляют свои волокна к ядрам двигательных черепных нервов, в том числе и гортанных. Они обеспечивают автоматическое включение соответствующих мышц при различной сенсорной стимуляции чувствительных нервов и поддерживают тонус поперечно-полосатой мускулатуры, являющийся важным функциональным и трофическим фактором в обеспечении ее функциональной готовности. Тонус внутренних мышц гортани обеспечивает их непрерывную деятельность, оперативное включение для выполнения защитной функции, а также реципрокное расслабление и напряжение сжимателей и расширителей гортани, синхронизирующееся с фазами вдоха и выдоха (расширение при вдохе и сужение при выдохе). Пирамидная и экстрапирамидная системы в отношении функций глотки и гортани находятся в состоянии постоянного взаимодействия, синхронизирующегося со сложной афферентацией, поступающей из рецепторов этих анатомических образований.
На рис. 18.6 приведена схема гортанных нервов и их многочисленных разветвлений. Чувствительная иннервация гортани полностью обеспечивается верхним гортанным нервом. Что касается двигательной функции возвратного гортанного нерва, то приблизительно 70–75 % его волокон иннервируют сжиматели гортани и лишь 25–30 % – единственную пару расширителей – перстнечерпаловидную мышцу (m. crico-arytenoidei), поэтому при поражении волокон возвратного нерва могут возникать следующие варианты положения голосовой складки: при тотальном поражении возникает так называемое трупное положение, среднее между приведением и отведением; при поражении ветви, иннервирующей расширитель гортани, голосовая складка занимает срединное положение за счет действия мощной системы констрикторов.
Единственная пара мышц, не иннервируемая возвратным нервом, – это перстнещитовидные мышцы. Все остальные внутренние гортанные мышцы иннервируются волокнами возвратного нерва. Эти волокна, достигнув гортани, распространяются под слизистой оболочкой, покрывающей ее заднюю поверхность, и распределяются среди всех мышц гортани, исключая перстнещитовидную, иннервируемую наружной ветвью верхнего гортанного нерва. Возвратный нерв отдает единственную чувствительную ветвь, которая анастомозирует на задней поверхности гортани с чувствительной ветвью внутренней ветви верхнего гортанного нерва, образуя петлю Галена (5), располагающуюся под слизистой оболочкой на мышцах, покрывающих заднюю поверхность перстневидного хряща (5).
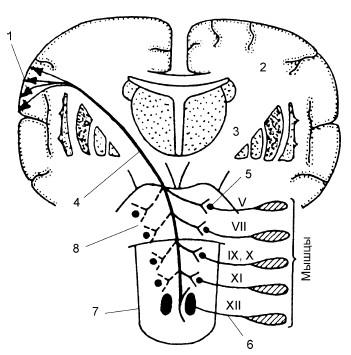
Рис. 18.5. Корково-ядерный пирамидный путь:
1 – пирамидные клетки (тела первых нейронов); 2 – полуовальный центр; 3 – внутренняя капсула; 4 – корково-ядерный путь; 5 – тела вторых нейронов; 6 – аксон второго нейрона; 7 – продолговатый мозг; 8 – мост; V, VII, IX, X, XI, XII – пары черепных нервов
Трофическое влияние на гортань оказывают симпатические волокна, исходящие из шейного симпатического ствола. Эти же волокна оказывают сосудорасширяющее действие и, по-видимому, участвуют в поддержании тонуса голосовых складок (голосовой мышцы).
Значительная протяженность возвратных нервов, их тесное соседство с различными органами шеи (щитовидная железа, трахея, дуга аорты, лимфоузлы, пищевод и др.) обусловливают их частое поражение при различных патологических состояниях указанных органов и анатомических образований.
Физиология гортани
Гортань обеспечивает ряд функций (фонаторную, защитную, включающую запирательную, кашлевую, отхаркивающую, опосредованную функцию фиксации плечевого пояса при физическом усилии и оптимизацию дыхательной функции легких), а также дыхательную и выделившуюся в процессе эволюции специфическую для человека – речеобразовательную, основанную на фонаторной и дыхательной функциях.
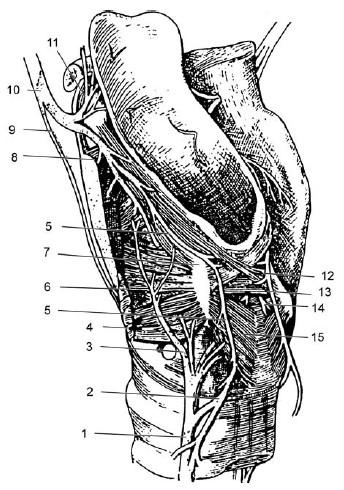
Рис. 18.6. Нервы гортани, вид слева:
1 – возвратный нерв; 2 – нижний сегмент петли Галена[3]; 3, 6 – волокна к щиточерпаловидной мышце; 4 – латеральная перстнечерпаловидная мышца; 5 – петля Галена; 7 – черпаловидный хрящ; 8 – продолжение верхнего гортанного нерва; 9 – наружная ветвь верхнего гортанного нерва; 10 – ствол верхнего гортанного нерва; 11 – нервные волокна к надгортаннику; 12, 13 – косые и поперечные волокна черпало-черпаловидной мышцы; 14 – нервные волокна к черпало-черпаловидной мышце; 15 – задняя перстнечерпаловидная мышца
Дыхательная функция гортани заключается не в пассивном пропускании воздуха в легкие и обратно, а в ряде активных рефлекторных актов, совершаемых в гортани и оптимизирующих легочное дыхание. Гортань и, в частности, дыхательная щель, – самое узкое место в ВДП, на уровне которого путем рефлекторного изменения расстояния между голосовыми складками автоматически регулируется количество воздуха, поступающего в легкие. При спокойном дыхании голосовая щель находится в состоянии среднего раскрытия и представляет собой просвет треугольной формы с вершиной, обращенной кпереди, и основанием – кзади. Изменение просвета дыхательной щели осуществляется за счет сокращения и расслабления мышц, прикрепляющихся к голосовым отросткам черпаловидных хрящей. При спокойном дыхании голосовые складки в фазе вдоха несколько расходятся, при выдохе с такой же амплитудой сходятся. По-видимому, этот феномен является общим для всей воздухопроводной дыхательной системы, поскольку аналогичным образом реагируют и бронхи.
Величина дыхательной щели в 3–4 раза превышает необходимую для нормального дыхания в покое. Поэтому при срединном положении голосовой складки, возникающем в результате паралича возвратного нерва, когда голосовая щель уменьшается вдвое, больной в покое не испытывает недостатка в кислороде. Необходим лишь некоторый период адаптации к новому состоянию голосовой щели. Во время произвольного глубокого вдоха, при тяжелой физической работе или при патологической гипоксии голосовые складки на вдохе разведены максимально. Такое их разведение осуществляется благодаря сокращению задних перстнечерпаловидных мышц, импульсы к которым могут поступать из пирамидной системы (произвольное сокращение) либо рефлекторно из бульбарного дыхательного центра. В конечном счете дыхательные экскурсии гортани интегрируются физическим актом дыхания как общей моторной функцией дыхательной системы, в основе которой лежит потребность организма в кислороде.
Защитная функция заключается в том, что гортань защищает нижние дыхательные пути от попадания в них инородных тел, жидкости и паров агрессивных химических веществ. Эта функция обеспечивается констрикторами гортани, рефлекторно реагирующими на раздражение ее рецепторов. Физиологический смысл гортанного сфинктера заключается в том, что во время акта глотания, наряду с остановкой дыхания на фазе полувдоха, гортань перекрывается на время прохождения пищевого комка или глотка жидкости по надгортаннику. После соскальзывания пищевого комка, представляющего собой в информационном плане опознанный адекватный объект проглатывания, гортань автоматически раскрывается, вслед за чем неизменно следует рефлекторный выдох, препятствующий аспирации остатков пищи и жидкости, которые могли остаться в гортаноглотке. Сигналом к раскрытию гортани служит прекращение контакта рецепторов надгортанника и слизистой оболочки гортаноглотки с пищевым комком, прошедшим в пищевод. Процесс пересечения пищепроводных и дыхательных путей, происходящий в области гортаноглотки при акте глотания, В. И. Воячек образно назвал механизмом «железнодорожной стрелки».
В отличие от проглатывания естественных продуктов, инородные тела, едкие или горячие жидкости, пары агрессивных веществ распознаются рецепторами гортаноглотки и гортани как объекты угрозы, в результате чего возникает длительный рефлекторный спазм гортани, предохраняющий НДП от попадания в них этих объектов. Однако спазм сам несет в себе угрозу асфиксии. Рефлекторный путь, по которому осуществляется спазм, начинается в чувствительных рецепторах слизистой оболочки нижнего отдела глотки и преддверия гортани. Переключение афферентного пути этого рефлекса на эфферентный происходит в бульбарных моторных центрах, обеспечивающих двигательными нервами констрикторы гортани, диафрагму, межреберные нервы и мышцы брюшного пресса. Поэтому одновременно с сокращением констрикторов гортани, вызывающих закрытие голосовой щели, возникает сокращение указанных мышц и резкое повышение внутригрудного давления с последующим импульсным выдохом (кашлевой рефлекс), в результате чего инородное тело или попавшая в гортань жидкость выталкиваются струей воздуха наружу за пределы гортани. Во время спазма гортани фаза вдоха обычно сопровождается своеобразным стридорозным призвуком.
Мышцы, обеспечивающие защитную функцию гортани, представлены наружными волокнами щиточерпаловидных мышц, межчерпаловидными поперечными и косыми, а также черпалонадгортанными мышцами. При их сокращении происходит сокращение и боковых перстнечерпаловидных мышц. Таким образом, в констрикторной функции гортани участвует много внутренних мышц, способных вызвать мощный спазм голосовой щели, что нередко приводит к фатальным последствиям даже в отсутствие инородного тела, когда причиной спазма могут служить различные нейрогенные факторы.
Кашлевая и отхаркивающая функции не принадлежат собственно гортани, а являются результатом деятельности всего двигательного аппарата дыхательной системы. Кашлевый рефлекс может исходить из чувствительных рецепторов гортани, трахеи, бронхов и плевры. Гортани же принадлежит запирательная функция, обеспечивающая накопление энергии в виде повышения внутригрудного давления с последующим кашлевым толчком при внезапном раскрытии голосовой щели, через которую на большой скорости выдыхаемая воздушная струя увлекает за собой мокроту, пылевые частицы, жидкость, попавшую во время неудачного глотка в гортань и трахею, и т. п.
Кашлевый рефлекс имеет ряд фаз: глубокий вдох (иногда при резком раздражении рецепторов гортани кашлевый рефлекс осуществляется мгновенно на резервном воздухе с последующим стридорозным вдохом), закрытие дыхательной щели, повышение внутригрудного давления в результате сокращения дыхательной мускулатуры, быстрое раскрытие дыхательной щели и взрывное выбрасывание воздуха из бронхов и трахеи. Наиболее чувствительной рефлексогенной зоной является слизистая оболочка межчерпаловидного пространства и бифуркации трахеи. Отсутствие гортани или наличие трахеостомы лишает больного естественного кашлевого рефлекса, что затрудняет эвакуацию мокроты из трахеи и бронхов.
Функция «фиксации» плечевого пояса. В большинстве отечественных учебников и руководств эта функция не упоминается, поскольку она относится к запирательной функции гортани, ее роль в обеспечении максимальных усилий человека, связанных с резким увеличением внутригрудного и внутрибрюшного давления, не освещена вовсе. Тем не менее без этой функции были бы невозможны максимальные усилия, развиваемые мышцами верхнего плечевого пояса, брюшного пресса, мышцами спины и ног. Специальные исследования биомеханики максимальных силовых движений (поднятие тяжестей, спортивная борьба, гребля, метание в легкой атлетике) указывают на то, что в период максимального мышечного усилия верхние конечности активно опираются на грудную клетку посредством плечелопаточной опорно-двигательной системы. Эта опора необходима для максимального использования потенциала усилия, производимого плечевым поясом. Для эффективной реализации этого потенциала грудная клетка должна приобретать ригидность и неподвижность монолита, что достигается глубоким вдохом и полным закрытием дыхательной щели. Во время совершения чрезмерного силового действия, например поднятия рекордного веса, все дыхательные мышцы находятся в максимальном напряжении, что резко повышает внутригрудное и внутрибрюшное давление. Это давление придает грудной клетке так называемую твердость стана, что и позволяет без динамических потерь эффективно использовать потенциальную энергию работающих мышц. Во время реализации максимального усилия, чаще всего в его конечной фазе, из-за чрезмерного внутригрудного давления воздух прорывается через дыхательную щель – и спортсмен издает полунепроизвольный «крик победителя».
Дыхательная щель непроизвольно запирается при необходимости натуживания (роды, дефекация). Отсутствие этой функции у трахеотомированных больных или при недостаточности запирательной функции гортани нейрогенного или анатомического характера (паралич запирательных мышц; у больных после хордэктомии) резко снижает физические возможности лиц (опыты с кистевой и становой динамометрией). Показано, что при равных динамометрических показателях кистевого усилия у здоровых лиц и хронических канюленосителей становая сила у последних была ниже на 20–30 %.
Функция, способствующая кровообращению и оксигенации крови, также редко упоминается в учебниках и руководствах по оториноларингологии. Эта функция незаметна у здоровых лиц при обычной жизнедеятельности, но она играет существенную роль в повышении эффективности оксигенации крови при длительных физических нагрузках и у больных с выраженной гипоксией. Дыхательные экскурсии грудной клетки сопровождаются синхронными колебаниями в ней барометрического давления. Эти колебания передаются на кровеносные сосуды легких, обеспечивая насосную функцию, заключающуюся в наполнении их кровью в фазе вдоха (понижение давления в грудной клетке) и выталкивании крови из сосудов при выдохе (повышение давления). Кроме того, повышение давления в легочной ткани способствует более эффективному растворению кислорода в крови и более эффективной адсорбции углекислого газа. Этот феномен можно проиллюстрировать примером, когда при одышке любого происхождения выдох, производимый через сжатые губы, облегчает ощущение недостаточности воздуха.
Голосовая функция. Вопрос о механизме голосообразования дискутируется на протяжении последних двух веков. Исследования в области физиологии голосового аппарата позволили ответить на вопрос, как колеблются голосовые складки; значительно продвинута проблема генерации их колебаний, однако вопрос, что колеблет голосовые складки, нельзя считать окончательно решенным, поскольку все еще не исследованы многие центральные механизмы регуляции голосовой функции. Не ясно, являются ли колебания голосовых складок процессом активным, задаваемым специальным «генератором», или это процесс пассивный, наподобие тех колебаний, которые генерируют звук в духовых музыкальных инструментах, например в трубе.
Энергоносителем звука, издаваемого этим музыкальным инструментом, является давление воздуха в грудной клетке и в преддверии рта, полость которого может служить аналогом подскладочного пространства. Резонатором служат стенки трубы и столб воздуха, находящийся в трубе, колеблющийся с частотой вибрации губ трубача. При данном механизме звукообразования губы лишь настраиваются на определенную частоту колебаний, однако само колебание является пассивным, обеспечиваемым энергией внутригрудного давления. Тональность звука зависит от статического напряжения губ (от их миоэластических свойств), сила звука – от величины барометрического давления, создаваемого в воздухоносных путях музыканта. Рассматривая принцип пассивной генерации звука на приведенном примере, можно заключить, что образование звука в трубе (гортани) основано на четырех компонентах: силе, колеблющей звукообразующий элемент (губы, голосовые складки); носителе энергии звуковых колебаний (столб воздуха в трубе и дыхательных путях); функции звукообразующего элемента, обладающего собственным адаптационным аппаратом (натяжение и расслабление губ и голосовых складок); акустических свойствах системы резонаторов (столб воздуха в трубе и дыхательных путях, стенки трубы, биорезонаторы дыхательных путей и головы).
Все указанные компоненты звукообразования, на первый взгляд, вполне удовлетворительно укладываются в сущность так называемой миоэластической теории голосообразования, разработка которой началась за 15 лет до изобретения М. Гарсией непрямой ларингоскопии. Экспериментальную основу науки о голосе человека заложил И. Мюллер[4] (1839), сконструировавший искусственную гортань, в которой роль голосовых складок играли резиновые полоски, а воздушный напор создавался мехами. На основании полученных данных автор стал рассматривать гортань как подобие язычкового музыкального инструмента, вибраторы которого приходят в пассивные колебания благодаря энергии воздушного потока. Эта концепция господствовала вплоть до середины XX в., когда появились труды французского физиолога Р. Юссона, показавшего, что колебания голосовых складок – отнюдь не пассивное явление, оно имеет в своей основе нейрохронаксические процессы, обеспечивающие центральную нейромоторную функцию голосовых складок.
Сущность миоэластической теории И. Мюллера, которая не утратила актуальности, заключается в следующем. Перед звукообразованием дыхательный цикл прекращается на полувдохе, голосовые складки под влиянием сократительной функции приводящих мышц занимают срединное положение, замыкая голосовую щель, и приобретают необходимые для данного тона напряжение, толщину и длину, т. е. настраиваются на определенную собственную частоту колебаний. Одновременно с замыканием голосовой щели под влиянием сокращения дыхательных мышц повышается барометрическое давление в легких, бронхах, трахее и подскладочном пространстве. Местом наименьшего сопротивления этому воздушному подпору являются сомкнутые голосовые складки. Когда давление преодолевает силу сомкнутых голосовых складок, воздух прорывается через голосовую щель, в результате чего давление в подскладочном пространстве падает и голосовые складки вновь смыкаются. Это приводит к новому увеличению давления в подскладочном пространстве – и цикл многократно повторяется с частотой издаваемого звука. Частота звука зависит от степени смыкания голосовых складок, их длины и толщины, а сила звука – от сократительного усилия аддукторов голосовых складок и величины подскладочного барометрического давления. Указанный процесс характеризуется постоянным противоборством между подскладочным давлением и упругими силами, смыкающими голосовые складки (теория «голосовой борьбы»). Таким образом, главным тезисом миоэластической теории является то, что колебания голосовых складок при голосообразовании пассивны и в их основе лежит чисто механический процесс. Однако, как показали последующие исследования, с помощью миоэластической теории нельзя объяснить ряд физиологических явлений; кроме того, в самой теории имеются существенные противоречия.
Образование низких звуков обеспечивается только mm. vocales, которые максимально напрягаются и утолщаются. В таком состоянии они способны колебаться только в узком низкочастотном диапазоне, при этом их натянутость минимальна, как у отпущенной струны. Расстояние между щитовидным и перстневидным хрящами максимальное, что приводит к увеличению резонирующего объема гортани, настраивающегося на низкие частоты. Как полагал В. Г. Ермолаев[5] (1958), такой механизм голосообразования используется для воспроизведения звуков нижней четверти голосового диапазона, присущего данному человеку.
Более высокие звуки образуются, когда голосовые складки утончаются, а их натяжение увеличивается (аналогия со струной). Эти изменения голосовых складок наступают в результате сокращения передней щитоперстневидной мышцы, что уменьшает расстояние между щитовидным и перстневидным хрящами спереди и увеличивает расстояние между щитовидным и черпаловидными хрящами сзади. Указанные взаимоотношения трех хрящей обусловливают задаваемые функцией вокального слуха частоту колебания голосовых складок. Можно предполагать, что этот механизм настройки голосовых складок используется для образования звуков второй четверти индивидуального голосового диапазона.
Методом специальной кинофотосъемки, а позже и с помощью телевизионной стробоскопии, установлено, что при образовании низких и средних звуков голосовые складки имеют вид двух толстых напряженных мышечных валиков, плотно прижатых друг к другу (рис. 18.7, а), а раскрытие голосовой щели происходит лишь на очень короткий период, в течение которого через голосовую щель происходит сильный прорыв воздуха. При этом колебания голосовых складок совершаются перпендикулярно продольной оси гортани. Такой способ голосообразования обеспечивает появление звука, богатого обертонами и отличающегося полнотой и глубиной звучания.

Рис. 18.7. Форма и направление колебаний голосовых складок при фонации низкого (а) и высокого (б) звуков. Слева – максимальное сближение голосовых складок; справа – максимальное расхождение голосовых складок; большие стрелки указывают вектор силы барометрического давления и направление движения воздуха; маленькие – направление колебания голосовых складок. Р >, P< – соответственно повышение и понижение давления в подскладочном пространстве
Еще более высокий голос при пении обеспечивается сокращением отрезка колеблющейся части голосовой складки и еще большим их натяжением. Это достигается включением в процесс настройки гортани на высокую ноту, помимо щитовидно-перстневидных мышц, также и поперечной черпало-черпаловидной мышцы, которая, сокращаясь, плотно прижимает черпаловидные хрящи друг к другу и тем укорачивает их колеблющуюся часть за счет задних отделов голосовых складок. При укорочении любого вибратора частота его собственных колебаний становится выше, поэтому исключение части голосовых складок из колебательного процесса приводит к образованию более высокого звука. По-видимому, при таком механизме голосообразования образуются звуки, входящие в третью четверть диапазона голоса певца.
Самые высокие звуки обеспечиваются механизмом образования фальцета, или так называемого головного голоса. При этом механизме голосообразования голосовые складки колеблются не всей массой, а лишь свободными краями, причем между ними образуется незамкнутое пространство (!) – факт, противоречащий положениям миоэластической теории. При фальцете голосовая мышца производит незначительную работу, зато передняя щитоперстневидная мышца функционирует усиленно. При необходимости еще большего повышения тона включается механизм укорочения колеблющейся части голосовой складки за счет сокращения m. transversus (поперечной черпало-черпаловидной мышцы) (см. цветную вклейку, рис. 2, 10). В результате этого черпаловидные хрящи сближаются, задние части голосовых складок плотно прижимаются друг к другу и выключаются из колебательного процесса, оставляя свободными для колебания лишь передние части складок.
При образовании очень высоких и фальцетных звуков голосовые складки принимают вид плоских, сильно растянутых широких полос (см. рис. 18.7, б), между которыми сохраняется просвет даже в фазе их максимального сближения (б, слева). Это свидетельствует о том, что при фонации высоких звуков не бывает полного прерывания воздушного потока. Направление колебаний голосовых складок при фальцетных звуках практически совпадает с продольной осью гортани, т. е. с направлением тока воздуха (б, справа). Установлено, что в голосообразовании принимают участие и вестибулярные складки, однако их колебания пассивны, они возникают в результате резонанса в ответ на воздействие основного тона, генерируемого голосовыми складками. Колебания вестибулярных складок образуют добавочные гармоники, принимающие участие в формировании индивидуального тембра голоса, но звуки эти слабы и не влияют на основной тон.
Голосообразование сопровождается некоторыми субъективными ощущениями. Так, при пении в низком и отчасти среднем регистре певец ощущает вибрацию в грудной клетке, резонирующей на издаваемый звук. Эти регистры и звучащий на их частотах голос называют грудным. Высокие звуки вызывают ощущение звучания голоса в голове. Регистр этих звуков и голос называют головным. Возникновение феномена грудного и головного голоса обусловлено явлением резонанса; при грудном голосе на низких частотах резонирует объем грудной клетки (аналогия с большим барабаном), при головном голосе резонируют мелкие воздухоносные полости черепа. Большая часть диапазона мужского голоса относится к грудному регистру и лишь верхняя треть диапазона – к головному и смешанному регистрам. Женские голоса большей частью относятся к головному регистру, и лишь нижняя треть диапазона – к грудному.
Качественные и количественные характеристики голоса. Любой звук, издаваемый голосовым аппаратом, характеризуется тремя показателями – силой, или амплитудой колебаний звуковых волн, тональностью, или частотой этих волн, и тембром, или добавочными звуковыми колебаниями (обертонами), определяющими индивидуальную окраску голоса. Эти характеристики присущи всем живым существам, генерация голоса которых осуществляется голосовыми складками гортани, включая и психоэмоциональную выразительность голоса. Голосовой аппарат в физическом смысле относится к понятию «источники звука».
Интенсивность звука – объективный физический фактор (звуковое давление), характеризующий собой энергию звука, излучаемого упругим телом под воздействием приложенной к нему силы, измеряется в белах (Б) или в децибелах (дБ), равных 0,1 Б, а также в единицах мощности ватт/м2 (Вт/м2) либо в единицах звукового давления ньютон/м2 (Н/м2). Мощность и давление выражаются в абсолютных единицах, в то время как белы и децибелы – это единицы относительные, показывающие посредством логарифмической зависимости, во сколько раз данный звук сильнее другого звука, принятого американской ассоциацией стандартов за условную единицу, или условный нулевой уровень звукового давления, равного абсолютной величине 0,0000204 Н/м2, производимого звуком интенсивностью 0,000001 мкВт. Фактически это очень слабый звук, который не может быть услышан даже самым чувствительным человеческим ухом. Все последующие слышимые звуки, по общепринятому соглашению, характеризуются тем, во сколько раз их энергия превышает данный «нулевой» уровень. Приведем примеры интенсивности звуков в децибелах, издаваемых разными источниками.
• Условный нулевой уровень звукового давления – 0 дБ.
• Тикание ручных часов – 20 дБ.
• Шепот – 40 дБ.
• Речь вполголоса – 60 дБ.
• Громкая речь, тихое пение – 80 дБ.
• Обычная сила голоса певцов при громком пении (forte) – 100 дБ.
• Максимальная сила звука певцов с голосами исключительно большой силы (fortissimo) – 120 дБ.
В. Д. Зернов (1909), В. П. Морозов (1964, 1966) выявили, что уровень силы голоса человека – качество индивидуальное, имеющее значение у лиц «голосовых» профессий. У большинства оперных певцов сила голоса колеблется в пределах 90-110 дБ, однако история вокального искусства знает певцов, сила голоса которых достигала 120 дБ и более, например у итальянского тенора Франческо Таманьо или русского баса Ивана Петрова.
Сила звука, выраженная в абсолютных или относительных единицах интенсивности, не в полной мере соответствует уровню ее субъективного восприятия. Этот уровень относится к психофизиологической категории «громкость», отражающей одно из наиболее важных свойств органа слуха.
Тональность голоса определяется основным тоном, или частотой звука, образующегося только колебаниями голосовых складок. В отличие от основного тона образование обертонов, определяющих индивидуальную неповторимость человеческого голоса, зависит от структуры всех воздухоносных путей, резонирующих собственными частотами в ответ на действие основного тона. Различают голоса низкие, средние и высокие. Тональность голоса мужчин в разговорной (бытовой) речи находится в пределах большой и малой октав, соответствующих диапазону частот 85-250 Гц; у женщин тональность голоса лежит в пределах малой и первой октав (160–340 Гц). Тональность голоса в сценической речи охватывает значительно более широкий диапазон частот; ее диапазон нередко достигает пределов певческого голоса и доходит порой до двух октав.
Тембр голоса определяет индивидуальную окраску его звучания и зависит от многих факторов, характеризующихся структурными и функциональными особенностями голосового и артикуляционного аппарата, резонаторными свойствами воздухоносных полостей черепа, верхних и нижних дыхательных путей, грудной клетки. Тембром голоса можно произвольно управлять, чем широко пользуются профессиональные актеры и певцы. Тембр голоса определяется составом обертонов – дополнительных призвуков, возникающих на основе резонанса, приводящего в колебание различные части источников звука. По тональности обертоны расположены выше основного тона, т. е. обладают более высокой частотой, характеризующейся определенной кратностью к основному тону. Например, основной тон образуется при колебании всей струны, а обертоны возникают при одновременных, как бы встроенных в движение всей струны, колебаниях ее частей – 1/2, 1/3, 1/4 и т. д. долей струны. Указанные закономерности имеют аналогии в голосообразующем аппарате человека.
Глава 19 Методы исследования гортани
При встрече с больным, предъявляющим жалобы на боли в горле или затруднение дыхания, врач в первую очередь оценивает его общее состояние, дыхательную функцию гортани, прогнозирует возможность возникновения стеноза и асфиксии и при наличии показаний оказывает экстренную помощь больному.
Анамнез
При обследовании больного с заболеванием гортани важные сведения можно получить путем опроса. Нередко уже с первых слов по характеру звучания голоса больного (гнусавость, охриплость, афония, дребезжание, одышка, стридор и др.) можно предположить возможное заболевание. Легче всего идентифицируются простудные, аллергические и посттравматические заболевания гортани. Труднее диагностировать специфические заболевания, особенно те, которые на начальных этапах напоминают признаки банальных патологических состояний ВДП (сифилитическая энантема, дифтерия и т. п.). Особые трудности возникают при дифференциальной диагностике периферических и центральных поражений нервного аппарата гортани, проявляющихся нарушением ее голосовой и дыхательной функций, а также визуально определяемыми моторными дисфункциями голосовых складок.
Обращают внимание на характер жалоб, их давность, периодичность, динамику, зависимость от эндо– и экзогенных факторов, сопутствующих заболеваний. На основании анамнестических данных можно сделать предварительный вывод, имеет ли данное заболевание органическое или функциональное происхождение, и выработать рабочую гипотезу о состоянии больного, подтверждение или опровержение которой находят в данных объективного обследования.
Особые затруднения при идентификации нейрогенных дисфункций гортани возникают в тех случаях, когда жалобы больного подтверждаются признаками поражения нервных стволов или центров головного мозга без конкретного указания больного на причины жалоб. В этих случаях, наряду с эндоскопией гортани, прибегают к неврологическим методам исследования, включая ангиографию головного мозга, КТ и МРТ.
Определенное значение для диагноза имеют сведения о больном: возраст, пол, профессия, наличие профвредностей, перенесенные заболевания, условия труда и быта, вредные привычки, наличие стрессовых бытовых и производственных ситуаций и т. п. Отмеченные персональные особенности, являющиеся, в сущности, факторами риска, могут либо инициировать функциональное или органическое заболевание гортани, либо усугубить его.
Обследование визуальное и пальпаторное
Внешний осмотр. Осматривают область гортани, занимающей центральную часть передней поверхности шеи, поднижнечелюстную и надгрудинную области, боковые поверхности шеи, а также надключичные ямки. Оценивают состояние кожных покровов, форму и положение гортани, наличие усиленного венозного рисунка, отека клетчатки, необычных солитарных припухлостей, свищей и других признаков, свидетельствующих о воспалительных, опухолевых и иных поражениях гортани. При осмотре могут быть выявлены перихондриты, флегмоны или аденофлегмоны, новообразования гортани и щитовидной железы, конгломераты спаянных лимфоузлов и др. Изменения кожных покровов (гиперемия, отек, инфильтрация, свищи, язвы) могут возникать при туберкулезной и сифилитической инфекции, при нагноении кист шеи и др. В случаях механической травмы гортани (ушиб, перелом, ранение) на передней поверхности шеи проявляются признаки этой травмы (гематомы, ссадины, раны, следы сдавления в виде кровоподтеков при удушении, странгуляционные борозды и т. д.). При ранениях и переломах хрящей гортани наблюдаются кровотечения из раневого канала с характерной кровавой пузырящейся на выдохе пеной (проникающее ранение гортани) либо внутреннее кровотечение с отхаркиванием крови и признаками подкожной эмфиземы, нередко распространяющейся на грудь, шею, лицо.
Пальпацию гортани и передней поверхности шеи проводят как при обычном положении головы, так и при ее запрокидывании, когда становятся более доступными отдельные элементы пальпируемых образований. На рис. 19.1 приведена схема пальпаторных опознавательных признаков гортани.
Руководствуясь этой схемой, можно получить дополнительную информацию о состоянии элементов гортани, их подвижности и ощущениях, которые возникают у больного при поверхностной и глубокой пальпации этого органа.
При поверхностной пальпации оценивают консистенцию кожи и подкожной клетчатки, покрывающих гортань и прилегающие области, их подвижность путем собирания кожи в складки (в щипки) и оттягивания ее от подлежащих тканей; легким надавливанием определяют степень отечности подкожной клетчатки, оценивают тургор кожи.
При более глубокой пальпации исследуют область подъязычной кости, пространство около углов нижней челюсти, затем спускаются по переднему и заднему краю грудиноключично-сосцевидной мышцы, выявляя увеличенные лимфоузлы. Пальпируют надключичные ямки и области прикрепления грудиноключично-сосцевидной мышцы, боковые и затылочную поверхности шеи и затем переходят к пальпации гортани. Ее охватывают с обеих сторон пальцами обеих рук и слегка надавливают, как бы перебирая ее элементы, руководствуясь знанием их расположения, оценивают форму, консистенцию, подвижность, устанавливают возможное наличие болезненности и других ощущений. Затем смещают гортань en masse вправо-влево, оценивая ее общую подвижность, а также наличие звуковых феноменов – хруста при переломах, крепитации при эмфиземе. При пальпации области перстневидного хряща и конической связки нередко выявляют покрывающий их перешеек щитовидной железы. Ощупывая яремную ямку, просят больного сделать глоток: при наличии эктопированной за рукоятку грудины доли щитовидной железы может ощущаться ее толчок.

Рис. 19.1. Схема порогов (выступов) и впадин предгортанной области (по Escat E., 1908): h – выступ подъязычной кости; mh – подъязычно-щитовидная впадина; t – выступ щитовидного хряща; mct – впадина межперстневидно-щитовидная; c – выступ дуги перстневидного хряща; ct – подгортанный выступ (первые кольца трахеи); s – надгрудинная впадина
На поверхности щитоподъязычной мембраны могут прощупываться лимфоузлы, инфильтраты, выявляться симптомы флюктуации (абсцесс дна полости рта), объемных процессов на вентральной поверхности корня языка и в преднадгортанной области. Болезненность при пальпации области щитоподъязычной мембраны может быть обусловлена лимфаденитом (тогда эти узлы определяются на ощупь) или невралгией верхнего гортанного нерва, который пронизывает мембрану. Болезненность при пальпации боковых областей гортани может быть следствием множества причин – гортанная ангина, воспаление щитовидной железы, артрит перстнещитовидного сустава, перихондрит банального и туберкулезного генеза и т. д. В отличие от перечисленных заболеваний сифилитическое поражение гортани даже при значительном ее разрушении протекает практически безболезненно, боли возникают лишь при суперинфекции.
Пальпацию лимфоузлов, расположенных вдоль внутренней яремной вены, проводят при наклоне головы вперед и слегка в пальпируемую сторону. Этим достигается более легкое проникновение пальцев в пространство, находящееся между передним краем грудиноключично-сосцевидной мышцы и боковой поверхностью гортани. Трудности при пальпации гортани возникают у лиц с короткой, толстой и малоподвижной шеей.
Ларингоскопия
Ларингоскопия – основной вид исследования гортани. Сложность метода заключается в том, что продольная ось гортани расположена под прямым углом к оси полости рта, из-за чего гортань не может быть осмотрена обычным путем. Осмотр гортани может быть проведен с помощью либо гортанного зеркала (непрямая ларингоскопия), при использовании которого ларингоскопическая картина зеркальна, либо специальных директоскопов, предназначенных для прямой ларингоскопии.
Непрямая ларингоскопия
В 1854 г. испанский певец Гарсия (сын) Мануэль Патрисио Родригес (1805–1906) изобрел ларингоскоп для непрямой ларингоскопии. За это изобретение в 1855 г. он был удостоен степени доктора медицины. Однако метод непрямой ларингоскопии известен и из более ранних публикаций, начиная с 1743 г. (глотоскоп акушера Levert). Затем Dozzini (Франкфурт, 1807), Sem (Женева, 1827), Babingston (Лондон, 1829) сообщали об аналогичных устройствах, действующих на принципе перископа и позволяющих осматривать в зеркальном отображении внутреннее пространство гортани. В 1836 и в 1838 гг. лионский хирург Baums продемонстрировал гортанное зеркало, которое в точности соответствует современному. В 1840 г. Liston использовал зеркало, похожее на стоматологическое, которое он применил при осмотре гортани. Широкое внедрение в медицинскую практику ларингоскопа Гарсии обязано неврологу Венского госпиталя Л. Тюрку (L. Turck, 1856). В 1858 г. профессор физиологии из Пешта (Венгрия) Schrotter впервые использовал для непрямой ларингоскопии искусственное освещение и круглое вогнутое зеркало с отверстием посредине (рефлектор Шреттера) с приспособленным к нему жестким вертикальным оголовием Крамера (Kremer). Ранее для освещения гортани и глотки использовали солнечный свет, отраженный зеркалом.
Современная техника непрямой ларингоскопии ничем не отличается от применявшейся 150 лет назад.
Используют плоские гортанные зеркала различного диаметра, прикрепленные к узкому штоку, вставляемому в специальную рукоятку с винтовым фиксатором. Чтобы избежать запотевания зеркала, его обычно подогревают на спиртовке зеркальной поверхностью к пламени или в горячей воде. Перед введением зеркала в полость рта проверяют его температуру прикосновением тыльной металлической поверхностью к коже тыльной поверхности кисти врача. Непрямую ларингоскопию проводят обычно в положении сидя с несколько отклоненным вперед туловищем обследуемого и слегка отклоненной назад головой. При наличии съемных зубных протезов их извлекают. Техника непрямой ларингоскопии требует определенных навыков и тренировки.
Суть методики заключается в следующем. Врач правой рукой берет рукоятку с укрепленным в ней зеркалом, как писчее перо, так чтобы зеркальная поверхность была направлена под углом вниз. Обследуемый широко раскрывает рот и максимально высовывает язык. Врач I и III пальцами левой руки захватывает обернутый в марлевую салфетку язык и удерживает его в высунутом состоянии, в это же время II пальцем этой же руки приподнимает верхнюю губу для лучшего обзора зевной области, направляет луч света в полость рта и вводит в нее подогретое зеркало. Тыльной поверхностью зеркало прижимает к мягкому небу, отодвигая его кзади и кверху. Во избежание отражения язычка мягкого неба в зеркале, что мешает обозрению гортани, его необходимо полностью прикрыть зеркалом. При введении зеркала в полость рта не следует касаться корня языка и задней стенки глотки, чтобы не вызвать глоточный рефлекс. Шток и рукоятка зеркала опираются на левый угол рта, а поверхность его ориентируют так, чтобы она образовала с осью полости рта угол в 45°. Световой поток, направленный на зеркало и отраженный от него в полость гортани, освещает ее и соответствующие анатомические образования. Для осмотра всех структур гортани угол зеркала, манипулируя рукояткой, меняют так, чтобы последовательно осмотреть межчерпаловидное пространство, черпала, складки преддверия, голосовые складки, грушевидные синусы. Иногда удается осмотреть подскладочное пространство и заднюю поверхность двух-трех колец трахеи. Гортань осматривают при спокойном и форсированном дыхании обследуемого, затем при фонации звука «и» и «э». При произнесении этих звуков происходит сокращение мышц мягкого неба, а высовывание языка способствует подъему надгортанника и открытию для обзора надгортанного пространства. В это же время возникает фонаторное смыкание голосовых складок. Осмотр гортани не должен продолжаться более 5-10 с, повторный осмотр проводят после небольшой паузы.
Иногда осмотр гортани непрямой ларингоскопией вызывает существенные затруднения. К препятствующим факторам относятся: инфантильный малоподвижный надгортанник, заслоняющий вход в гортань; резко выраженный (неукротимый) рвотный рефлекс, наблюдаемый чаще всего у курильщиков, алкоголиков, невропатов; толстый «непокорный» язык и короткая его уздечка; коматозное, сопорозное или недееспособное состояние обследуемого и ряд других причин. Препятствием к осмотру гортани является контрактура височно-нижнечелюстного сустава, наступающая при паратонзиллярном абсцессе или его артрозоартрите, а также при паротите, флегмоне полости рта, переломе нижней челюсти или при тризме жевательных мышц, обусловленном некоторыми заболеваниями ЦНС. Самым частым препятствием непрямой ларингоскопии является выраженный глоточный рефлекс. Для его подавления существуют некоторые приемы. Например, обследуемому предлагают в качестве отвлекающего момента производить в уме обратный счет двузначных чисел или, сцепив кисти согнутыми пальцами, тянуть их изо всех сил, или предлагают обследуемому самому удерживать свой язык. Этот прием необходим и в том случае, когда врач должен иметь свободными обе руки для проведения внутри гортани некоторых манипуляций, например удаления фибромы на голосовой складке.
При неукротимом рвотном рефлексе прибегают к аппликационной анестезии корня языка, мягкого неба и задней стенки глотки. Предпочтение следует отдавать смазыванию, а не аэрозольному распылению анестетика, так как последнее вызывает анестезию, распространяющуюся на слизистую оболочку полости рта и гортань, что может вызвать спазм последней. У детей младшего возраста непрямая ларингоскопия практически не удается, поэтому при необходимости осмотра гортани (например, при ее папилломатозе) прибегают к прямой ларингоскопии под наркозом.
Ларингоскопическая картина гортани при непрямой ларингоскопии весьма характерна (рис. 19.2), и поскольку она является результатом зеркального отображения истинной картины и зеркало располагается под углом в 45° к горизонтальной плоскости (принцип перископа), отображаемое располагается в вертикальной плоскости. При таком расположении отображаемой эндоскопической картины в верхней части зеркала видны передние отделы гортани, нередко прикрытые у комиссуры надгортанником; задние отделы, в том числе черпала и межчерпаловидное пространство, отображаются в нижней части зеркала (рис. 19.3).

Рис. 19.2. Внутренний вид гортани при непрямой ларингоскопии:
1 – языкоглоточная складка; 2 – надгортанник; 3 – бугорок надгортанника; 4 – свободный край надгортанника; 5 – черпалонадгортанная складка; 6 – складки преддверия; 7 – голосовые складки; 8 – желудочек гортани; 9 – черпаловидный хрящ с рожковидным хрящем; 10 – клиновидный хрящ; 11 – межчерпаловидное пространство
Поскольку при непрямой ларингоскопии осмотр гортани возможен только одним левым глазом, т. е. монокулярно (в чем легко убедиться при его закрытии), то все элементы гортани видны в одной плоскости, хотя голосовые складки располагаются на 3–4 см ниже края надгортанника. Боковые стенки гортани визуализируются резко укороченными и как бы в профиль. Сверху, т. е. фактически спереди, видна часть корня языка с язычной миндалиной (см. рис. 19.2, 1), затем бледно-розовый надгортанник (2), свободный край которого при фонации звука «и» поднимается, освобождая для обозрения полость гортани. Непосредственно под надгортанником в центре его края иногда можно увидеть небольшой бугорок (3) – tuberculum epiglotticum, образованный ножкой надгортанника. Ниже и кзади надгортанника, расходясь от угла щитовидного хряща и комиссуры к черпаловидным хрящам, расположены голосовые складки (7) белесовато-перламутрового цвета, легко идентифицирующиеся по характерным трепетным движениям, чутко реагирующие даже на незначительную попытку фонации. Во время спокойного дыхания просвет гортани имеет вид равнобедренного треугольника, боковые стороны которого представлены голосовыми складками, вершина как бы упирается в надгортанник и часто им прикрыта. Надгортанник является препятствием для осмотра передней стенки гортани. Для преодоления этого препятствия применяют позицию Тюрка, в которой осматриваемый запрокидывает голову, а врач проводит непрямую ларингоскопию стоя, как бы сверху вниз (рис. 19.4, б). Для лучшего обзора задних отделов гортани применяют позицию Киллиана, при которой врач осматривает гортань снизу (стоя на одном колене перед больным), а больной наклоняет голову книзу (а).
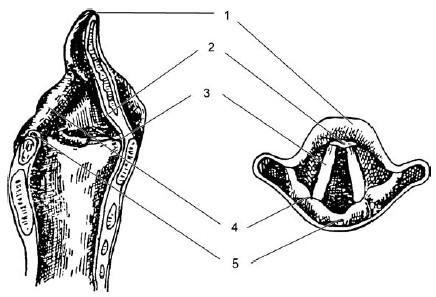
Рис. 19.3. Проекции различных анатомических образований гортани на видимое их изображение при непрямой ларингоскопии:
1 – край надгортанника; 2 – бугорок надгортанника; 3 – голосовая складка; 4 – черпаловидный хрящ; 5 —межчерпаловидное пространство
В норме края голосовых складок ровные, гладкие; при вдохе несколько расходятся, во время глубокого вдоха они расходятся на максимальное расстояние и становятся обозримыми верхние кольца трахеи, а иногда даже киль трахеи. В некоторых случаях голосовые складки имеют тускло-красноватый оттенок с мелкой сосудистой сетью. У лиц худых, астенического склада с выраженным кадыком все внутренние элементы гортани выделяются более отчетливо, хорошо дифференцируются границы между фиброзной и хрящевой тканью.
В верхнелатеральных областях полости гортани над голосовыми складками видны складки преддверия, розовые и более массивные (см. рис. 19.2, 6). Они отделены от голосовых складок пространствами, лучше просматривающимися у худых лиц. Эти пространства представляют собой входы в желудочки гортани. Межчерпаловидное пространство (11), являющееся как бы основанием треугольной щели гортани, ограничено черпаловидными хрящами, которые видны в виде двух булавовидных утолщений (9), покрытых розовой слизистой оболочкой. При фонации видно, как они вращаются навстречу друг другу своими передними частями и сближают прикрепленные к ним голосовые складки. Слизистая оболочка, покрывающая заднюю стенку гортани, при расхождении черпаловидных хрящей на вдохе становится гладкой; при фонации, когда черпаловидные хрящи сближаются, она собирается в мелкие складки. У некоторых лиц черпаловидные хрящи соприкасаются настолько тесно, что как бы заходят друг за друга. От черпаловидных хрящей направляются вверх и вперед черпалонадгортанные складки, которые достигают латеральных краев надгортанника и вместе с ним служат верхней границей входа в гортань. Иногда, при субатрофичной слизистой оболочке, в толще черпалонадгортанных складок можно видеть небольшие возвышения над черпаловидными хрящами; это – рожковидные (санториниевы[6]) хрящи; латеральнее от них располагаются врисберговы хрящи (10). Для осмотра задней стенки гортани применяют позицию Киллиана (см. рис. 19.4, а), в которой осматриваемый наклоняет голову к груди, а врач осматривает гортань снизу вверх, либо становясь перед больным на одно колено, либо больной принимает позицию стоя.

Рис. 19.4. Направление хода лучей и оси зрения при непрямой ларингоскопии в позиции Киллиана (а) и Тюрка (б)
При непрямой ларингоскопии видны и некоторые другие анатомические образования. Так, над надгортанником, фактически впереди него, видны ямки надгортанника, образованные латеральной язычно-надгортанной складкой и разделенные медиальной языко-глоточной складкой (см. рис. 19.2, 1). Боковые части надгортанника соединяются со стенками глотки при помощи глоточно-надгортанных складок, которые прикрывают вход в грушевидные синусы гипофаринкса. Во время расширения голосовой щели возникает уменьшение объема этих синусов, во время сужения голосовой щели их объем увеличивается. Указанный феномен возникает за счет сокращения межчерпаловидных и черпало-надгортанных мышц. Ему придают большое диагностическое значение, поскольку его отсутствие, особенно на одной стороне, является наиболее ранним признаком опухолевой инфильтрации указанных мышц или начинающегося их нейрогенного поражения.
Цвет слизистой оболочки гортани необходимо оценивать в соответствии с анамнезом заболевания и другими клиническими признаками, поскольку в норме он не отличается постоянством и нередко обусловлен курением, употреблением алкоголя, воздействием профвредностей. У гипотрофичных лиц астенического телосложения цвет слизистой оболочки гортани обычно бледно-розовый; у нормостеников – розовый; у лиц тучных, полнокровных (гиперстеников) или курильщиков – от красного до синюшного без выраженных признаков заболевания этого органа.
Прямая ларингоскопия
Прямая ларингоскопия позволяет осматривать внутреннее строение гортани в прямом изображении и проводить в достаточно широком объеме манипуляции на ее структурах (удаление полипов, фибром, папиллом обычными, крио– или лазерохирургическими методами), а также проводить экстренную или плановую интубацию. Метод основан на применении жесткого директоскопа, введение которого в гортаноглотку через ротовую полость возможно благодаря эластичности и податливости окружающих тканей; он введен в практику М. Кирштейном в 1895 г. и в последующем неоднократно усовершенствовался.
Показания к прямой ларингоскопии многочисленны, и их количество непрерывно растет. Этот способ широко используется в детской оториноларингологии, поскольку непрямая ларингоскопия у детей практически невыполнима. Для детей раннего возраста используют цельный ларингоскоп с несъемной рукояткой и неподвижным шпателем. Для подростков и взрослых применяют ларингоскопы со съемной рукояткой и выдвижной пластиной шпателя. Прямая ларингоскопия применяется при необходимости осмотра труднодоступных для обозрения при непрямой ларингоскопии отделов гортани – ее желудочков, комиссуры, передней стенки гортани между комиссурой и надгортанником, подскладочного пространства. Прямая ларингоскопия позволяет проводить различные эндоларингеальные диагностические манипуляции, а также введение в гортань и трахею интубационной трубки при наркозе или интубации при экстренной необходимости ИВЛ.
Прямая ларингоскопия противопоказана при резком стенотическом дыхании, тяжелых изменениях сердечно-сосудистой системы (выраженные ИБС и артериальная гипертензия, декомпенсированные пороки сердца), при эпилепсии с низким порогом судорожной готовности, при поражении шейных позвонков, не допускающем запрокидывания головы, при аневризме аорты. Временными или относительными противопоказаниями служат острые воспалительные заболевания слизистой оболочки полости рта, глотки, гортани, кровотечения из глотки и гортани.
Большое значение для эффективного выполнения прямой ларингоскопии имеет индивидуальный подбор соответствующей модели ларингоскопа (Джексона, Ундрица, Брюнингса, Мезрина, Зимонта и др.), что определяется многими критериями – целью вмешательства (диагностическое или оперативное), положением больного, в котором предполагается его проводить, возрастом, анатомическими особенностями челюстно-лицевой и шейной областей и характером заболевания. Исследование проводят натощак, за исключением экстренных случаев. У детей раннего возраста прямую ларингоскопию проводят без анестезии, у детей младшего возраста – под наркозом, старшего возраста – под наркозом либо под местной анестезией с соответствующей премедикацией, как и у взрослых. Для местной анестезии могут быть применены различные анестетики аппликационного действия в сочетании с седативными и противосудорожными препаратами. Для понижения общей чувствительности, мышечного напряжения и слюноотделения обследуемому за 1 ч до процедуры дают одну таблетку фенобарбитала (0,1 г) и одну таблетку сибазона (0,005 г). За 30–40 мин подкожно вводят 0,5–1,0 мл 1% раствора промедола и 0,5–1 мл 0,1 % раствора атропина сульфата. За 10–15 мин до процедуры проводят аппликационную анестезию (2 мл 2% раствора дикаина или 1 мл 10 % раствора кокаина). За 30 мин до премедикации во избежание анафилактического шока внутримышечно вводят 1–5 мл 1 % раствора димедрола или 1–2 мл 2,5 % раствора дипразина (пипольфена).
Положение обследуемого при прямой ларингоскопии может быть различным и определяется в основном состоянием пациента. Ее можно выполнять в положении сидя, лежа на спине, реже – в положении на боку или на животе. Наиболее удобно для больного и врача положение лежа. Оно менее утомительно для больного, предотвращает затекание слюны в трахею и бронхи, а при наличии инородного тела предотвращает его проникновение в более глубокие отделы НДП. Исследование проводят с соблюдением правил асептики.
Процедура прямой ларингоскопии (рис. 19.5) состоит из трех этапов:
• первый этап – продвижение шпателя к надгортаннику;
• второй этап – проведение его через край надгортанника в направлении ко входу в гортань;
• третий этап – продвижение его по задней поверхности надгортанника к голосовым складкам.
Первый этап может быть проведен в трех вариантах: а) при высунутом языке, который удерживает марлевой салфеткой либо помощник врача, либо сам обследуемый; б) при обычном положении языка в полости рта; в) при введении шпателя со стороны угла рта. При всех вариантах верхнюю губу отодвигают кверху. Первый этап завершается отдавливанием корня языка книзу и проведением шпателя к краю надгортанника.
На втором этапе конец шпателя слегка приподнимают и заводят его за край надгортанника и продвигают на 1 см; после этого конец шпателя опускают вниз, накрывая надгортанник. При этом шпатель давит на верхние резцы (это давление не должно быть чрезмерным). Правильность направления продвижения шпателя подтверждается появлением в поле зрения кзади от черпаловидных хрящей отходящих от них под углом белесоватых голосовых складок.
При подходе к третьему этапу голову больного отклоняют кзади еще больше. Язык, если его удерживали, отпускают. Обследующий усиливает давление шпателя на корень языка и надгортанник (см. третью позицию – направление стрелок) и, придерживаясь средней линии, располагает шпатель отвесно (при положении обследуемого сидя) или соответственно продольной оси гортани (при положении обследуемого лежа). И в том и в другом случае конец шпателя направляют к средней части дыхательной щели. При этом в поле зрения попадает сначала задняя стенка гортани, затем преддверные и голосовые складки, желудочки гортани. Для лучшего обзора передних отделов гортани следует несколько отжать корень языка книзу.

Рис. 19.5. Этапы прямой ларингоскопии и соответствующая им эндоскопическая картина: а – первый этап; б – второй этап; в – третий этап; в кружках приведена эндоскопическая картина, соответствующая каждому этапу; стрелками указаны направления давления на ткани гортани соответствующих частей ларингоскопа
Особым видом прямой ларингоскопии является так называемая подвесная ларингоскопия, предложенная Киллианом (рис. 19.6, а), и опорная ларингоскопия (б), примером которой может служить методика Зейферта (Seiffert). В настоящее время принцип Зейферта применяется, когда давление на корень языка (главное условие проведения шпателя в гортань) обеспечивается противодавлением рычага, опирающегося на специальную металлическую стойку или на грудь обследуемого (рис. 19.7).
Главным преимуществом способа Зейферта является освобождение обеих рук врача, что особенно важно при длительных и сложных эндоларингеальных хирургических вмешательствах.
Современные зарубежные ларингоскопы для подвесной и опорной ларингоскопии представляют собой сложно устроенные комплексы, в состав которых входят шпатели различных размеров и наборы различного хирургического инструментария, специально приспособленного для эндоларингеального вмешательства. Эти комплексы снабжены техническими средствами для инжекционной вентиляции легких, инжекционного наркоза и специальной видеотехникой, позволяющей производить хирургические вмешательства с использованием операционного микроскопа и телевизионного экрана.


Рис. 19.6. Устройства для подвесной и опорной прямой ларингоскопии: а – подвесной аутоскоп Зейферта; б – хирургический ларингоскоп с устройством для опорной ларингоскопии (по О. Клейнзассеру)
Микроларингоскопия
Для визуального исследования гортани широко используется метод микроларингоскопии, позволяющий точно распознавать и дифференцировать различные эндофарингеальные патологические процессы, а также проводить микрохирургические вмешательства.
Для микроларингоскопии применяют различные ларингоскопы. Так, рутинным методом диагностики в настоящее время является так называемая луповая ларингоскопия, при которой используют телеларингофарингоскоп с цилиндрическими линзами, обеспечивающими не только отличное освещение гортани и гортаноглотки, но и слегка увеличенное изображение (рис. 19.8).
Более удобен для осмотра труднодоступных участков гортани волоконно-оптический ринофаринголарингоскоп (рис. 19.9, а). Этот инструмент применяют, в частности, при функциональных расстройствах гортани. Специальные дополнительные окуляры на операционном микроскопе, особенно при использовании секционной оптики (б), позволяют параллельно наблюдать за ходом операции и документировать ее ход с помощью видеокамеры (в) или фотоаппарата, снабженного автоматическим экспонометром (рис. 19.10). Освещение гортани осуществляется только галогеновой лампой («холодным» светом) операционного микроскопа либо с помощью управляемого микрокомпьютером импульсного осветительного прибора.
Показаниями к микроларингоскопии служат затруднения в диагностике предопухолевых состояний гортани и необходимость взятия биопсии, а также хирургического устранения дефектов, нарушающих голосовую функцию. Микроларингоскопия, и тем более прямая ларингоскопия, противопоказаны больным с тяжелыми нарушениями сердечной деятельности и кровообращения (брадиаритмия, постинфарктное состояние), при которых каждый наркоз связан с повышенным риском. Микроларингоскопия практически невыполнима при значительных патологических изменениях в области шейного отдела позвоночника, контрактуре или тризме жевательной мускулатуры, препятствующих открыванию рта и введению ларингоскопа в гортань.

Рис. 19.7. Схематическое изображение прямой опорной ларингоскопии, проводимой под общей анестезией (по Клейнзассеру О., 2000)

Рис. 19.8. Телеларингофарингоскоп
Микроларингоскопия требует проведения эндотрахеального наркоза с использованием интубационного катетера малого калибра. Струйная вентиляция легких показана лишь в особо стесненных анатомических условиях.
Методика проведения предусматривает этапы, включающие ряд позиций (рис. 19.11, а, б; рис. 19.12, 19.13, а, б).

Рис. 19.9. Современные оптические приборы для микроларингоскопии: а – волоконно-оптический ринофаринголарингоскоп; б – секционная оптика для наблюдения на расстоянии; в – эндоскопическая видеокамера с изменяемой величиной изображения
Придание больному правильного положения (см. рис. 19.11, а). О. Клейнзассер рекомендует способ укладки пациента лежа на спине на горизонтальном столе; не следует применять препятствующие движению головы чашеобразные подголовники, а голова не должна свисать. После интубации и вставления защитных накладок для зубов наклоняют голову полностью релаксированного пациента как можно дальше в дорсальном направлении (б). Только убедившись в том, что губы и язык пациента не ущемлены, вводят ларингоскоп коническим концом вперед вплоть до голосовой щели (см. рис. 19.12), следуя интубационному катетеру. Интубационный катетер должен находиться дорсальнее ларингоскопа, в задней комиссуре, при манипуляциях в области этой комиссуры он должен находиться в передней комиссуре. Ларингоскоп следует продвигать осторожно, избегая рычажных движений. При оптимальной установке ларингоскопа обеспечивается неограниченный обзор голосовых складок от передней комиссуры до голосовых отростков черпаловидных хрящей. При установке ларингоскопа с нагрудной опорой (рис. 19.13, а) следует избегать чрезмерного давления ларингоскопа на гортань. Чтобы добиться лучшего обзора ее полости, следует попросить ассистента оттеснить гортань кзади. Для детального осмотра боковой поверхности гортани можно таким же способом сместить ее в сторону. При особо трудном доступе, например при длинных зубах, выраженной верхней прогнатии, ригидности затылочных мышц, ларингоскоп вводят в гортань слегка наискось от угла рта, поворачивая наклоненную в дорсальном направлении голову пациента влево или вправо, продвигая ларингоскоп между языком и миндалиной.

Рис. 19.10. Установка для фотографического документирования изображения при микроларингоскопии
После фиксации ларингоскопа в желаемой позиции извлекают световод и устанавливают операционный микроскоп в рабочее положение (б). После отсасывания слизи осматривают полость гортани в различных увеличениях. До начала оперативного вмешательства проводят фотодокументирование выявленных патологических изменений через операционный микроскоп (см. цветную вклейку, рис. 4).


Рис. 19.11. Начальные этапы проведения микроларингоскопии (по Клейнзассеру О., 2000): а – правильное положение пациента; б – наклон головы кзади для введения ларингоскопа
Видеомикроларингоскопия
Метод получил широкое распространение в последние годы как наиболее качественный в диагностике различных эндоларингеальных заболеваний и микрохирургии гортани. Впервые микрохирургия гортани с применением видеомикроларингоскопии была введена в практику в 1989 г. Принцип метода заключается в применении миниатюрной видеокамеры, позволяющей визуализировать под разными углами зрения на экране монитора эндоскопическую картину гортани и проводить хирургическое вмешательство, руководствуясь картинкой, получаемой на экране в значительно увеличенном виде, что при известных навыках существенно облегчает проведение манипуляций и повышает эффективность операции. При этом обеспечиваются лучшие условия для осмотра передней комиссуры гортани и ее вестибулярного отдела (см. цветную вклейку, рис. 5), создается возможность прекрасного обзора этого полого органа даже у лиц, у которых осмотр затруднен из-за короткой шеи, тучности, детского возраста и других причин.

Рис. 19.12. Введение в гортань ларингоскопа (по Клейнзассеру О., 2000)
Рентгенологическое исследование гортани
Гортань – полый орган, поэтому при ее рентгенологическом исследовании нет необходимости в контрастировании, однако в некоторых случаях этот способ может служить методом выбора. При обзорном и томографическом исследовании применяют прямую и боковую проекции. Поскольку при прямой проекции наложение позвоночника на хрящи гортани практически полностью их затеняет, при этой проекции применяют рентгенотомографию, которая уводит за плоскость изображения тень позвоночника, сохраняя в фокусе лишь рентгеноконтрастные элементы гортани (рис. 19.14).


Рис. 19.13. Установка ларингоскопа с нагрудной опорой (а); использование операционного микроскопа (б) (по Клейнзассеру О., 2000)
С помощью томографии получают четкие рентгенограммы фронтальных срезов гортани, при этом становится возможным выявление в ней пролиферативных и инфильтративных процессов. При функциональной рентгенографии (во время фонации и глубокого вдоха) оценивают симметричность двигательной функции.
На рис. 19.15 приведены схемы опознавательных признаков гортани лица мужского пола 50 лет в боковой и прямой проекциях.
На боковой проекции (рис. 19.15, а) видно, что передняя стенка начинается контуром корня языка (1), переходящего в углубление валекул (2). Интенсивная тень подъязычной кости состоит из тела (4) и больших рожков (3), располагающихся на уровне III шейного позвонка. Задняя поверхность валекул ограничена язычной поверхностью надгортанника и переходит книзу и кпереди в контур его гортанной поверхности (6). Между последней и передним контуром шеи располагается преднадгортанное пространство (5). Полого идущая кзади и книзу от верхушки надгортанника линия является тенью черпало-надгортанных складок (7). Овальной формы просветление принадлежит желудочкам гортани (9). Оно ограничено сверху тенью складки преддверия (8), а снизу – тенью голосовой складки (10). Между передними краями щитовидного и перстневидного хрящей видна линия конической связки (11). Верхний и задний контуры перстневидного хряща обозначены слабыми линиями, ограничивающими пространство (12). Хорошо контурируется просвет трахеи (13). Позади просвета – желудочков гортани – иногда видны кальцификаты черпаловидных хрящей (14).


Рис. 19.14. Рентгенотомографическое изображение гортани в прямой проекции (а) и схема опознавательных элементов (б): 1 – надгортанник; 2 – складки преддверия; 3 – голосовые складки; 4 – грушевидные синусы
На прямой проекции (рис. 19.15, срез проведен на глубине 2 см от передней поверхности шеи) выявляются боковые стенки гортани, разграниченные воздушным столбом. Тень надгортанника (1), контуры валекул (2), срезы рожков подъязычной кости (3), тени черпалонадгортанных складок (4). Плотные выступы в просвете гортани (5 и 7) отражают соответственно складки преддверия и голосовые складки, между которыми проецируются желудочки гортани (6). (8) и (9) обозначают попавшие в разрез соответственно пластинки щитовидного кряща и симметричные части дужки перстневидного хряща. Просвет трахеи (10), грушевидные синусы (11).
В боковой проекции отчетливо видны надгортанник, щитовидный и перстневидный хрящи, хуже визуализируется область черпаловидных хрящей. Для улучшения обозримости гортани и отдаления задней стенки ее от тел шейных позвонков обследуемому в момент экспозиции предлагают закрыть нос и сильно подуть в него (наподобие опыта Вальсальвы). Раздувание надгортанного пространства и гортаноглотки приводит к более отчетливому проявлению краев надгортанника, области черпаловидных хрящей и желудочков гортани.


Рис. 19.15. Схематическое изображение опознавательных признаков гортани в боковой (а) и прямой (б) проекциях (по Земцову Г. В., 1958). Объяснения в тексте
При анализе результатов рентгенографического исследования гортани следует учитывать возраст больного и степень кальцификации хрящей гортани, островки которой появляются, начиная с 18-20-летнего возраста. Наиболее подвержен этому процессу щитовидный хрящ. Порядок последовательного появления участков кальцификации этого хряща указан на рис. 19.16.

Рис. 19.16. Схема основных зон кальцификации щитовидного хряща в порядке их возникновения:
1 – основание; 2 – правая пластинка (в разрезе); 3 – верхний рог; 4 – угол щитовидного хряща (адамово яблоко)
Кальцификация перстневидного хряща начинается с верхнего края пластинки. Очаги кальцификации с возрастом увеличиваются, приобретая непредсказуемые индивидуальные формы. Раньше и интенсивнее кальцификация хрящей гортани происходит у мужчин.
В некоторых случаях прибегают к контрастной рентгенографии гортани с помощью метода аэрозольного напыления рентгеноконтрастного вещества (рис. 19.17).



Рис. 19.17. Рентгенограмма гортани в боковой проекции с использованием рентгеноконтрастного вещества (а) и схематическое изображение ее опознавательных признаков (б); рентгенограмма гортани с напылением в прямой проекции (в) (по Pana I., 1973): 1 – ротоглотка; 2 – гортаноглотка; 3 – надскладочное пространство (rimavestibuli); 4 – подскладочное пространство (cavum inragloticum seu regio infraglotica); 5 – межскладочное пространство (rima glotidis); 6 – трахея; 7 – контуры гортани, визуализированные аэрозольным напылением контрастного вещества;
Методы функционального исследования гортани
При клиническом исследовании функций гортани в первую очередь рассматривают изменения дыхания и голосообразования, а также применение ряда лабораторных и функциональных методов. Ряд специальных методов применяется в фониатрии – разделе ларингологии, изучающем патологические состояния голосовой функции.
Исследование голосовой функции начинается уже во время беседы с больным при оценке его голоса и звуковых феноменов, возникающих при нарушении дыхательной функции гортани. Афония или дисфония, стридорозное или шумное дыхание, искаженный тембр голоса и другие феномены могут указывать на характер патологического процесса. Так, при объемных процессах гортани голос сдавлен, приглушен, его характерный индивидуальный тембр утрачен, нередко разговор прерывается медленным глубоким вдохом. Напротив, в «свежем» параличе суживателей голосовой щели голос как бы выдыхается почти беззвучно через зияющую голосовую щель, больному не хватает воздуха для произнесения целой фразы, поэтому его речь прерывается частыми вдохами, фраза фрагментируется на отдельные слова, во время разговора возникает гипервентиляция легких с дыхательными паузами. При хроническом процессе, когда компенсация голосовой функции происходит за счет других образований гортани, и в частности складок преддверия, голос становится грубым, низким с оттенком охриплости. При наличии на голосовой складке полипа, фибромы или папилломы голос становится как бы раздробленным, дрожащим, с примесями дополнительных звуков, возникающих в результате дрожания находящихся на голосовой складке образований. Стеноз гортани распознают по стридорозному звуку, возникающему во время вдоха.
Специальные исследования фонаторной функции необходимы лишь в тех случаях, когда обследованию подлежит лицо, гортань которого является рабочим органом, а продуктом этого органа – голос и речь. При этом объектами исследования становятся динамические показатели внешнего дыхания (пневмография), фонаторные экскурсии голосовых складок (ларингостробоскопия, электроглотография и др.). При помощи специальных методов исследуют кинематические параметры артикуляционного аппарата, формирующего звуки речи. С помощью специальных датчиков изучают аэродинамические показатели выдоха при пении и разговоре. Кроме того, в специальных лабораториях проводят спектрографическое исследование тональной структуры голоса у профессиональных певцов, определяют характеристики тембровой окраски их голоса, изучают такие феномены, как полетность голоса, певческие форманты, голосовая помехоустойчивость и т. д.
Методы визуализации двигательной функции гортани. С изобретением способа непрямой ларингоскопии за короткое время были выявлены почти все наиболее часто встречающиеся нарушения двигательной функции гортани. Однако с помощью этого способа возможно выявление лишь наиболее грубых нарушений подвижности голосовых складок, в то время как от исследователя ускользали нарушения, которые не поддаются регистрации невооруженным взглядом. В дальнейшем для исследования двигательной функции гортани стали применять различные устройства: сначала – светотехнические, основанные на стробоскопии; затем, с развитием электроники, – реоглотографию, электронную стробоскопию и т. п. Недостатком ларингостробоскопии является необходимость введения в надгортанное пространство регистрирующей оптической системы, что лишает возможности регистрации колебаний голосовых складок во время речевой артикуляции, свободного пения и т. д. Этих недостатков лишены методы, регистрирующие вибрацию гортани или изменение сопротивления высокочастотному электрическому току (реоглотография) во время фонации.
Виброметрия – один из наиболее эффективных методов исследования фонаторной функции гортани. Для этого используют акселерометры, в частности максимальный акселерометр, измеряющий момент достижения измеряемым участком вибрирующего тела заданной частоты звука или максимального ускорения в диапазоне фонируемых частот, т. е. параметров вибрации. При регистрации вибрации гортани используется пьезоэлектричекий датчик, генерирующий электрическое напряжение частотой его констрикции, равной частоте колебаний голосовых складок. Датчик крепится к наружной поверхности гортани и позволяет измерять ускорения от 1 см/с2 до 30 км/с2, т. е. в пределах 0,001-3000 g (g – ускорение свободного падения тела, равное 9,81 м/с2).
Реография гортани. Впервые выполнена французским ученым Филиппом Фабром в 1957 г. Названная им глотографией, она получила широкое распространение при изучении функциональных нарушений гортани в 60-70-е гг. XX в. Этот метод основан на том же принципе, что и реоэнцефалография (РЭГ), и предназначен для измерения сопротивления электрическому току, возникающему в тканях под влиянием протекающих в них биофизических процессов. Если при РЭГ измеряют изменение сопротивления электрическому току, возникающее при прохождении пульсовой волны через ткани головного мозга (изменение кровенаполнения мозга), то при глотографии измеряют сопротивление электрическому току голосовых складок, изменяющих длину и толщину при фонации. При реоларингографии изменение сопротивления электрическому току происходит синхронно с фонаторной вибрацией голосовых складок, во время которой они соприкасаются с частотой издаваемого звука, а также изменяют свою толщину и длину.
Реограмму регистрируют с помощью реографа, состоящего из блока питания, генератора слабого тока (10–20 мА) высокой частоты (16-300 кГц), усилителя, усиливающего пропускаемый через гортань ток, записывающего устройства и электродов, накладываемых на гортань. Электроды размещают так, чтобы исследуемые ткани находились между ними, т. е. в поле электрического тока. При глотографии по Фабру два электрода диаметром 10 мм, смазанные электродной пастой или покрытые тонкой фетровой прокладкой, пропитанной изотоническим раствором натрия хлорида, фиксируют эластичной повязкой на коже по обе стороны гортани в области проекции пластин щитовидного хряща.
Форма реоларингограммы отражает состояние двигательной функции голосовых складок. При спокойном дыхании реограмма представлена прямой линией, слегка ундулирующей в такт дыхательным экскурсиям голосовых складок. При фонации возникают осцилляции глотограммы, по форме близкие к синусоиде, амплитуда которых коррелирует с громкостью издаваемого звука, а частота равна частоте этого звука. В норме параметры глотограммы отличаются высоким постоянством и напоминают осцилляции микрофонного эффекта улитки. Нередко глотограмму регистрируют вместе с фонограммой. Такое исследование называют фоноглотографией.
При заболеваниях двигательного аппарата гортани, проявляющихся несмыканием голосовых складок, тугоподвижностью, парезами или механическим воздействием на них фибром, папиллом и других образований, регистрируются соответствующие изменения глотограммы, коррелирующие с характером патологии. При анализе результатов глотографического исследования следует иметь в виду, что параметры глотограммы зависят не только от степени и времени смыкания голосовых складок, но и от изменения их длины и толщины.
Функциональная рентгенотомография является методом выбора при исследовании двигательной функции гортани. Сущность метода заключается в проведении послойных фронтальных снимков гортани во время произнесения и пения гласных звуков различной тональности. Метод позволяет изучать моторную функцию голосовых складок в норме и при расстройствах голоса, связанных с переутомлением голосового аппарата, а также при различных органических заболеваниях гортани. Учитывают симметричность положения правой и левой половин гортани, равномерность сближения или расхождения голосовых складок, ширину голосовой щели и др. Так, в норме при фонации звука «и» наблюдается наибольшее сближение голосовых складок и симметричность экскурсии рентгеноконтрастных образований гортани.
Разновидностью функциональной рентгенотомографии гортани является рентгенокинография, при которой осуществляется покадровая съемка экскурсий подвижных элементов гортани с последующим анализом всех критериев этих экскурсий. Преимущество этого метода заключается в том, что при нем можно наблюдать работу голосового аппарата в динамике и при этом получать информацию о гортани в целом, визуализируя ее глубинные структуры, степень и симметричность их участия в фонаторном и дыхательном процессах.
Стробоскопия гортани является одним из важнейших методов изучения движений голосовых складок, позволяющим визуализировать их натуральные движения в адекватном для зрительного восприятия виде. Современные технические средства, используемые при стробоскопии гортани, позволяют «замедлять» видимое движение голосовых складок, «останавливать» их в любой фазе движения, регистрировать эти движения с помощью видеотехники с последующим детальным анализом.
Явление стробоскопии открыто в 1823 г. французским физиком Плато (J. Plateau) и независимо от него в 1833 г. немецким ученым Штампфером (S. Stampfer). В 1878 г. французский ларинголог Ортель (M. Ortel) впервые осуществил стробоскопический осмотр гортани при непрямой ларингоскопии с использованием зеркала Гарсии. В последние годы в связи с новыми технологическими разработками датской фирмы Bruel & Kjaer, производящей многоцелевые видеостробоскопы, проблема стробоскопии гортани получила дальнейшее развитие. Метод основан исключительно на физиологических свойствах органа зрения и соответствующих световых эффектах, позволяющих фрагментировать картину движений голосовых складок и адаптировать ее к физиологическим возможностям человеческого глаза. Стробоскопический эффект – это результат чисто физиологического феномена, проявляющегося в зрительной системе наблюдателя, своеобразная зрительная иллюзия, возникающая при периодическом освещении непрерывно движущегося объекта. Наблюдатель видит данный объект как бы перемещающимся скачками, поскольку промежуточное движение предмета между этими скачками выпадает из восприятия общей картины плавного движения ввиду периодического отсутствия освещения объекта наблюдения. Восприятие движения скачками происходит в том случае, если периоды отсутствия освещения достаточно велики и превышают критическую частоту слияния световых мельканий.
Зрительному восприятию свойственна определенная инерционность, проявляющаяся тем, что после экспозиции неподвижного объекта, например при помощи вспышки света, наблюдатель «видит» этот объект при отсутствии освещения еще в течение 0,143 с, после чего этот образ исчезает. Если время неосвещенности превышает 0,143 с, объект будет периодически появляться и исчезать; если частота световых мельканий окажется такой, что период неосвещенности будет меньше указанной величины, объект будет восприниматься как постоянно освещенный, т. е. восприниматься непрерывно.

Рис. 19.18. Блок-схема видеостробоскопической установки (модель 4914; фирма «Брюль и Кьер»):
1 – видеокамера с жестким эндоскопом; 2 – программный электронный стробоскопический блок управления; 3 – видеомонитор; М – гнездо для подключения микрофона; П – гнездо для подключения педали управления стробоскопом; ИТ – индикаторное табло
Изложенное справедливо и в отношении движущегося объекта, с той лишь разницей, что в период затемнения объект успевает переместиться на новое место, и если период перемещения больше 0,1 с, движение объекта будет восприниматься как скачкообразное, если меньше – как плавное, непрерывное. Таким образом, плавность или скачкообразность движения объекта при его периодическом освещении зависит от частоты световых мельканий и от инертности органа зрения, сохраняющей увиденную картинку в течение 0,1 с. Изменяя частоту освещения движущегося объекта, можно получать несколько типов стробоскопического эффекта – замедленного движения вперед (в сторону реального движения); неподвижности объекта; замедленного движение назад и др. Можно получать также и эффект скачкообразного движения вперед или назад, для этого необходимо, чтобы период неосвещенности превышал 0,1 с.
Ларингостробоскопическое исследование проводят с помощью специальных устройств, названных стробоскопами (от греч. strobos – кружение, беспорядочное движение и skopo – смотрю). Современные стробоскопические приборы подразделяются на механические или оптико-механические, электронные и осциллографические. В медицинской практике в последнее десятилетие XX в. широкое распространение получили видеостробоскопические установки с широкими многофункциональными возможностями (рис. 19.18).
При патологических состояниях голосового аппарата могут наблюдаться различные стробоскопические картины. При оценке этих картин необходимо учитывать уровень положения голосовых складок, синхронность и симметричность (зеркальность) их колебаний, характер смыкания их и тембровую окраску голоса. Современные видеостробоскопы позволяют записывать в динамике стробоскопическую картину гортани (см. цветную вклейку, рис. 6) одновременно с фонируемым звуком и затем производить корреляционный анализ между движением голосовых складок и частотными характеристиками звучащего голоса.
В норме при стробоскопии голосовые складки визуализируются на одном уровне. При некоторых заболеваниях, чаще функционального характера, голосовые складки располагаются на разном уровне, причем более высоко расположенной кажется более пострадавшая складка. Этот феномен выявляется только при стробоскопии, которая позволяет также выявлять так называемые узлы колебаний голосовых складок, т. е. те участки, которые смещаются с максимальной амплитудой. Именно на этих участках у певцов или педагогов образуются так называемые певческие узелки. С помощью стробоскопии можно дифференцировать движение голосовых складок по характеру и форме, т. е. колеблются ли они на всем протяжении или только частично, передними или задними отделами, всей массой или только свободным краем.
Глава 20 Болезни гортани
Гортань является одним из самых сложных органов ЛОР-системы, испытывающим на себе влияние множества факторов внутренней и внешней среды, высокочувствительным к разного рода патологическим влияниям, подверженным эмоциональным стрессам. Кажется, не существует таких заболеваний, которые не могли бы поражать гортань, и нет таких людей, которые хотя бы раз в жизни не страдали от одного или нескольких заболеваний этого органа. Находясь в непосредственном контакте с окружающей атмосферой, гортань испытывает на себе все те «примеси», которые исторгает в нее наше техногенное общество. Гортань является источником звуков, отображающих речевую деятельность человека, а в животном мире – закодированную в звуки коммуникативную информацию, играющую роль общения, выражения боли, радости, гнева, что, собственно говоря, является элементами звукового отображения эмоционального состояния человека.
Морфологическое и физиологическое состояние гортани тесно зависит от процессов эмбриогенеза, иммунобиологической резистентности целостного организма, трофического влияния центральных и периферических вегетативных центров, эндокринной системы. Многие функциональные и органические заболевания гортани определяются недостаточностью именно этих звеньев, поэтому их учет в анализе патогенеза этих заболеваний нередко играет решающую роль в правильной постановке диагноза и в выборе тактики лечения.
Детально рассмотреть изложенные постулаты, характеризующие гортань как многофункциональный орган, в одной главе – задача весьма сложная. Авторы надеются, что упущенное и недосказанное в этой главе восполнят собственные знания читателя. О многообразии патологических состояний гортани свидетельствует приводимая ниже классификация ее заболеваний.
I. Воспалительные болезни (ларингиты).
А. Острые ларингиты
1. Острые неспецифические ларингиты:
а) острый катаральный ларингит;
б) острый ларингит детей:
♦ острый подскладочный ларингит;
♦ острый ларинготрахеобронхит у детей младшего возраста;
в) острый язвенно-мембранозный и фибринозный ларингиты;
г) инфильтративный ларингит;
д) гортанная ангина;
е) острый воспалительный отек гортани;
ж) острый воспалительный стеноз гортани.
2. Осложнения острых неспецифических ларингитов:
а) абсцесс и флегмона гортани;
б) перихондрит и хондрит гортани;
в) артриты суставов гортани:
♦ артрит перстнечерпаловидного сустава;
♦ артрит перстнещитовидного сустава.
3. Острые инфекционные ларингиты:
а) дифтерийный ларингит;
б) гриппозный ларингит;
в) брюшнотифозный ларингит;
г) коревой ларингит;
д) ветряной оспы ларингит;
е) ларингит при коклюше;
ж) скарлатинозный ларингит;
з) герпетический ларингит;
и) рожистый ларингит;
к) афтозный ларингит;
л) сибиреязвенный ларингит;
м) ларингит при сапе;
н) острый ревматоидный артрит гортани.
Б. Хронические ларингиты
1. Хронические неспецифические ларингиты:
а) хронический катаральный ларингит;
б) хронический гиперпластический ларингит;
в) хронический атрофический ларингит;
г) озена гортани;
д) хронический стеноз гортани воспалительного генеза.
2. Хронические специфические ларингиты:
а) туберкулез гортани;
б) волчанка гортани (болезнь Бенье – Бека – Шауманна);
в) склерома гортани;
г) лепра гортани;
д) сифилис гортани;
е) гранулематоз Вегенера;
3. Грибковые болезни гортани:
а) жемчужница гортани;
б) актиномикоз гортани;
в) споротрихоз гортани;
г) бластомикоз гортани.
4. Поражения гортани при некоторых дерматологических заболеваниях:
а) пемфигус гортани;
б) поражение гортани при герпетиформном дерматозе (болезнь Дюринга– Брока);
в) поражение гортани при многоформной экссудативной эритеме (болезнь Гебры).
II. Токсико-аллергические поражения гортани.
III. Повреждения гортани.
1. Наружные травмы гортани:
а) тупая травма гортани;
б) проникающие ранения гортани.
2. Внутренние травмы гортани:
а) механическая травма гортани;
б) термический ожог гортани;
в) химический ожог гортани;
г) инородные тела гортани.
3. Рубцовые стенозы гортани.
IV. Пороки развития гортани.
1. Пороки развития скелета гортани:
а) ларингоптоз;
б) пороки развития щитовидного хряща;
в) пороки развития надгортанника.
2. Пороки развития внутригортанных структур:
а) гортанная диафрагма;
б) врожденные гортанные кисты;
в) ларингоцеле.
V. Нервно-мышечные дисфункции гортани:
1. Сенсорные дисфункции гортани.
2. Миопатические дисфункции гортани.
VI. Опухоли гортани[7]:
1. Доброкачественные опухоли гортани.
2. Злокачественные опухоли гортани.
Приведенная классификация построена по клинико-нозологическому принципу и представляет собой перечень наименований заболеваний гортани, сгруппированных по клиническим классам. Такие классификации преследуют исключительно практические цели и предназначены для создания у читателя представлений о многочисленных заболеваниях гортани, с которыми, возможно, ему придется встретиться в своей практической работе. Что касается классов заболеваний (I, II, III и т. д.), то они объединяют те нозологические формы, возникновение которых обусловлено общими патофизиологическими и патолого-анатомическими механизмами (например, воспалением, травмой, пороком развития и др.).
Острые неспецифические ларингиты
Острый катаральный ларингит
Острый катаральный ларингит характеризуется острым воспалением слизистой оболочки гортани, обусловленным ее инфицированием банальной микробиотой.
Этиопатогенез. Обычно острый катаральный ларингит является следствием системного заболевания, определяемого как ОРЗ, началом которого служат острые ринофарингиты, а развитием – нисходящее воспаление слизистой оболочки гортани и трахеи. В ряде случаев гортань остается интактной, в других – именно в ней развиваются основные явления острого воспаления. Заболевание чаще встречается у мужчин, подверженных вредным бытовым привычкам (курение, употребление алкоголя) или профессиональным атмосферным вредностям. Важную роль в провоцировании острого катарального ларингита и активизации условно-патогенной микрофлоры играют сезонные климатические условия (холод, высокая влажность), наиболее активно проявляющие себя весной и осенью. Вдыхаемый холодный воздух вызывает неблагоприятные местные сосудистые реакции в виде спазма или расширения сосудов гортани, нарушения микроциркуляции, снижения местного иммунитета и, как следствие, активизацию микрофлоры. Этим явлениям способствует также горячий сухой воздух и различные профессиональные вредности в виде химических паров или мелкодисперсных пылевых частиц. К эндогенным факторам риска относятся общее ослабление организма при заболеваниях внутренних органов (печень, почки, эндокринная система), отрицательно влияющих на процессы обмена веществ, алиментарная и витаминная недостаточность.
Важную роль в возникновении острого катарального ларингита играют хронические банальные риниты и риносинуситы, гипертрофические и полипозные риниты, искривления перегородки носа, нарушающие носовое дыхание, а также аденоидиты, хронический тонзиллит и другие хронические заболевания носоглотки и глотки. Существенное значение может иметь функциональное перенапряжение голосовой функции, особенно в неблагоприятных климатических условиях.
В качестве этиологических факторов выступают гемолитический и зеленящий стрептококки, стафилококк, пневмококк, катаральный микрококк. Чаще всего острый катаральный ларингит обусловлен полимикробной ассоциацией, которая может быть активизирована гриппозной инфекцией, и тогда он выступает в качестве микроэпидемических вспышек, чаще всего возникающих в детских коллективах.
Острые катаральные и более глубокие воспалительные реакции гортани могут возникать вследствие воздействия различных травматических факторов (инородные тела, химические ожоги, повреждения при интубации гортани или зондировании желудка).
Патологическая анатомия. В начальной стадии острого катарального ларингита наблюдается гиперемия слизистой оболочки в результате пареза (расширения) сосудов, за которой следует подслизистый выпот транссудата и инфильтрация слизистой оболочки лейкоцитами и в особо острых случаях – эритроцитами с микрокровоизлияниями. Геморрагические формы наблюдаются при вирусной этиологии заболевания. Вслед за транссудатом следует воспалительный экссудат вначале слизистого, затем гнойного характера, содержащий большое количество лейкоцитов и десквамированных клеток эпителия слизистой оболочки. В некоторых случаях токсическое воздействие воспалительного процесса обусловливает распространение отека в подскладочное пространство, особенно часто возникающее у детей младшего возраста вследствие наличия у них в этой области рыхлой соединительной ткани. В этом случае говорят о ложном крупе (см. раздел «Острый ларингит детей»).
Острый катаральный ларингит может сопровождаться вторичным миозитом внутренних мышц гортани с преимущественным поражением голосовых мышц; реже возникают явления артрита перстнечерпаловидных суставов, что, как правило, ведет к охриплости голоса вплоть до полной афонии. Кашель и голосовая нагрузка нередко приводят к эрозиям слизистой оболочки в области свободного края голосовых складок, что обусловливает болезненность при фонации и кашле.
Симптомы и клиническое течение. В начале заболевания возникает ощущение сухости, першения и жжения в области гортани, боль при фонации; затем появляются осиплость голоса или афония (при парезе голосовых складок), лающий кашель, вызывающий тягостные рвущие боли. Через день или два появляется мокрота, при этом интенсивность болевого синдрома и гиперестезии резко снижаются. Общее состояние при типичных неосложненных формах страдает мало. Иной раз, особенно в тех случаях, когда острый катаральный ларингит возникает на фоне генерализованного ОРЗ, температура тела, сопровождаемая ознобом, может повышаться до 38 °C. В этих случаях воспалительный процесс, как правило, распространяется на трахею и при тяжелых формах – на бронхи и легочную ткань (бронхопневмония). Такое развитие ОРЗ характерно для неблагоприятной эпидемической обстановки.
В период кульминации заболевания эндоскопическая картина гортани характеризуется гиперемией всей слизистой оболочки, особенно выраженной в области голосовых складок и грушевидных синусов (см. цветную вклейку, рис. 7, 1), нередко распространяющейся на верхние отделы трахеи, а также явлениями отека, наличием слизисто-гнойного экссудата, несмыканием голосовых складок.
Миозит внутренних мышц гортани проявляется парезом щитоперстневидных мышц, который может продолжаться и спустя некоторое время после ликвидации местных воспалительных явлений, особенно если в разгар заболевания не соблюдается голосовой режим. У лиц плеторических (полнокровных) или страдающих хроническими инфекциями заболевание ВДП может приобретать затяжной характер и переходит в хроническую форму воспаления гортани.
Через 5–6 дней выраженность явлений дисфонии постепенно снижается, а признаки катарального воспаления полностью исчезают к 12-15-му дню от начала заболевания.
В некоторых случаях наблюдаются локализованные острые катаральные ларингиты. Иногда резкая гиперемия и инфильтрация слизистой оболочки охватывают только надгортанник – epiglottitis acuta (см. цветную вклейку, рис. 7, 2); в этом случае преобладают жалобы на боль при глотании, поскольку при этом акте надгортанник спускается книзу и прикрывает вход в гортань. В других случаях воспалительный процесс выражен преимущественно в слизистой оболочке складок преддверия (3) или только голосовых складок (4), при этом преобладает расстройство фонации (осиплость или афония). Нередко резкая гиперемия слизистой оболочки наблюдается только в пределах черпаловидных хрящей и межчерпаловидного пространства (laryngitis acuta posterior, (5)), что сопровождается сильным кашлем, поскольку в этой области заложены весьма чувствительные кашлевые рецепторы верхнего гортанного нерва. Наиболее тяжелую форму изолированного ларингита представляет подскладочный ларингит (laryngitis subchordalis aut sub plicae vocalis acuta, (7)) – при нем наблюдается воспаление и отек нижней поверхности голосовых складок и подскладочного пространства, стенки которого содержат рыхлую подслизистую соединительную ткань. Это заболевание встречается преимущественно у детей c экссудативным или лимфатическим диатезом. Форма подскладочного ларингита, при которой периодически наступают спазмы гортани, называется ложным крупом (см. раздел «Острый ларингит детей»).
При разлитом остром ларингите слизистая оболочка резко гиперемирована, отек наиболее выражен в области вестибулярных и черпалонадгортанных складок. Острый край голосовых складок утолщается и приобретает форму округлых валиков. При этом стробоскопическим исследованием выявляется ограничение подвижности и асинхронность колебаний голосовых складок. Эпителий местами слущивается, из-за чего местами образуются язвочки. Из расширенных сосудов иногда просачивается кровь, образуя на поверхности слизистой оболочки голосовых складок багрово-красные точки и полоски (laryngitis acuta haemorrhagica, (6)), что бывает чаще при вирусном гриппе (см. далее). При этой форме острого ларингита количество экссудата увеличивается, но он по причине содержания большого количества белка быстро высыхает в корки, покрывающие значительную часть внутренней поверхности гортани (laryngitis acuta sicca).
Осложнения возникают нечасто и наблюдаются у лиц, ослабленных предшествующими инфекционными заболеваниями или сопутствующей вирусной инфекцией. Эти осложнения проявляются распространением воспалительного процесса в подслизистые слои, что сопровождается выраженным отеком вплоть до обструктивного ларингита с нарушением дыхательной функции гортани, особенно часто возникающего у детей в виде ложного крупа (подскладочного ларингита). Абсцесс гортани, перихондрит и хондрит возникают редко, однако их возникновение всегда должно быть предусмотрено в лечебной тактике и при малейшем подозрении на их возможность следует использовать самые эффективные методы лечения.
Диагноз устанавливают на основе анамнеза (наличие простудного фактора и др.), острого начала, симптомов заболевания и данных эндоскопии гортани. Дифференциальный диагноз проводят с гриппозным и коревым ларингитом, дифтерией гортани и другими инфекционными заболеваниями, характеризующимися поражением гортани (см. классификацию болезней гортани). В частности, дифтерия гортани не может быть отвергнута даже в тех случаях, когда она протекает атипично, без образования дифтерийных пленок (истинного крупа). В сомнительных случаях проводят бактериологическое исследование слизисто-гнойных выделений, полученных с поверхности слизистой оболочки гортани, и превентивное лечение противодифтерийной сывороткой.
Также трудно дифференцируется от банального острого катарального ларингита сифилитический ларингит, поражающий гортань во вторичной стадии этого заболевания; общее хорошее состояние, отсутствие выраженных признаков болевого синдрома, наличие высыпаний на коже и слизистой оболочки полости рта должно насторожить в отношении возможности сифилитического заболевания гортани.
Милиарный туберкулез гортани в начальной стадии может проявляться признаками острого банального ларингита. В этих случаях учитывают общее состояние больного и данные пульмонологического обследования наряду со специфическими серологическими реакциями. Ларингит аллергического генеза отличается от острого катарального ларингита наличием преимущественно студенистого отека слизистой.
Лечение. Основным в лечении является строгий голосовой режим с исключением звонкой фонации. В необходимых случаях допускается шепотная речь. Больной в течение 5–7 дней должен находиться в теплом помещении с повышенной влажностью. Исключается острая, соленая, горячая пища, курение, употребление алкоголя. В легких случаях достаточны голосовой покой, щадящая (не острая) диета, теплое питье, при кашле – противокашлевые и отхаркивающие средства. Этого бывает достаточно для спонтанного выздоровления больного. В случаях средней тяжести, проявляющихся сильным кашлем, повышением температуры тела до 37,5 °C, слабостью, болевым синдромом, назначают комплексное лечение, включающее физиотерапевтические, медикаментозные симптоматические, противоотечные и антибактериальные средства преимущественно местного действия. При обильной вязкой мокроте назначают ингаляции протеолитических ферментов, обладающих муколитическим действием.
Из физиотерапевтических средств показаны полуспиртовые согревающие компрессы на переднюю поверхность шеи, в некоторых случаях, при подозрении на усугубление воспалительного процесса – УВЧ на область гортани в сочетании с антигистаминными препаратами и антибиотиками местного действия (биопарокс[8]). В. Т. Пальчун и соавт. (2000) рекомендуют эффективную смесь для вливания в гортань, состоящую из 1 % ментолового масла, эмульсии гидрокортизона с добавлением нескольких капель 0,1 % раствора адреналина гидрохлорида. Средствами выбора являются дозированные аэрозольные препараты каметон и камфомен, комбинированный препарат местного действия ларипронт, в состав которого входят лизоцим и хлорид деквалиния, обладающий противомикробным и антивирусным действием. При обильной и вязкой мокроте с образованием корок в гортани назначают муколитические препараты, в частности мистаброн для ингаляций в разведенном виде и др., а также препараты термопсиса, нашатырно-анисовые капли, бромгексин, терпингидрат, амброксол и др. Одновременно назначают витамины (С, пентавит), глюконат кальция, антигистаминные препараты (диазолин, димедрол).
При тяжелых острых катаральных ларингитах с затяжным течением и тенденцией генерализации процесса в направлении НДП к описанному лечению добавляют антибиотики широкого спектра действия.
Прогноз в целом благоприятен, однако при сопутствующих заболеваниях ВДП, не исключенных бытовых и профессиональных вредностях острый катаральный ларингит может приобрести другие формы неспецифического ларингита с переходом в хроническую стадию. Прогноз при осложненных формах в виде перихондрита, абсцесса гортани и т. п. определяется степенью тяжести осложнения и его последствиями (деформирующий рубцовый стеноз гортани, дефицит дыхательной функции, стойкий парез внутренних мышц гортани, анкилоз ее хрящей).
Профилактика заключается в своевременной санации очагов инфекции в области ВДП, соблюдении противопростудного режима, исключении бытовых и профессиональных вредностей, разумном закаливании организма.
Острый ларингит детей
У детей из-за малых размеров гортани ларингит (laryngitis subglotica) быстро распространяется на подскладочное пространство, где в рыхлой соединительной ткани развиваются отечно-инфильтративные процессы, характерные для подскладочного ларингита. К этой форме заболевания гортани нередко присоединяются рефлекторные спазмы гортани, проявляющиеся дыхательной обструкцией (стеноз гортани), весьма сходной по клинической картине с нарушением дыхания при дифтерии, отсюда – и название этого состояния – ложный круп. По данным французского детского оториноларинголога Мулонгй (J. Moulonguet), приблизительно в 85–90 % случаев нарушения дыхания при острых банальных ларингитах у детей обусловлены подскладочным ларингитом. В. Е. Остапкович во время эпидемии гриппа в России в 1952 г. сообщал о 80 % подскладочного ларингита, возникших у больных гриппом. По данным румынского оториноларинголога Н. Костинеску (Costinescu N., 1964), в 21 % случаев подскладочный ларингит набюдался у грудных младенцев, 52 % – у детей в возрасте 1–3 лет, 18 % – в 3-6-летнем возрасте и 9 % – после 6 лет.
Этиология. Подскладочным ларингитом заболевают почти исключительно в холодное время года, в России чаще между октябрем и маем; нередко заболевание возникает как осложнение острого ринофарингита, аденоидита, гриппа, кори, реже – ветряной оспы, коклюша и др. По данным Ясской оториноларингологической клиники (Румыния), 64 % заболеваний приходится на долю гриппа и 6 % – кори (Costi-nescu N., 1964). Чаще всего подскладочный ларингит возникает у детей, страдающих экссудативным диатезом, спазмофилией, авитаминозом (рахитом) и у искусственно вскормленных.
В качестве этиологических факторов выступают вирус гриппа, стафилококк, стрептококк, пневмококк. Вирус гриппа, по данным В. Е. Остапкович, служит своеобразным протектором, подготавливающим почву для активизации и размножения банальной флоры путем провоцирования капиллярита, экссудации, образования ложных пленок. Наиболее тяжелые формы подскладочного ларингита наблюдаются при активизации стафилококковой инфекции, при которой чаще всего возникают легочные осложнения с высокой летальностью[9].
Симптомы и клиническое течение. Признаки подскладочного ларингита в большинстве случаев типичны и касаются прежде всего детей, внешний вид которых перед кризом не свидетельствует о наличии у них каких-либо заболеваний. Как уже отмечалось, подскладочный ларингит характеризуется приступом ложного крупа (pseudocroup[10]), для которого характерно внезапное начало; возникает чаще ночью, как правило у здоровых до того детей или страдающих острым респираторным заболеванием. Возникновение приступа ночью объясняется тем, что в горизонтальном положении усиливается отек подскладочного пространства и ухудшаются условия откашливания слизи. Известно также, что в ночное время усиливается тонус парасимпатической нервной системы (блуждающего нерва), что повышает секреторную активность слизистых желез ВДП, в том числе гортани, трахеи и бронхов.
При ложном крупе ребенок просыпается ночью, у него быстро нарастает удушье, выражены признаки инспираторной одышки – втяжение на вдохе яремной и надключичных ямок, межреберных промежутков, цианоз губ и носогубного треугольника, имеется двигательное беспокойство. В. Г. Ермолаев описал дыхательный симптом, патогномоничный для ложного крупа, заключающийся в том, что между выдохом и вдохом существует временной интервал. Характерно, что этот симптом не наблюдается при истинном крупе, при котором дыхательные циклы следуют непрерывно друг за другом без интервалов, а само дыхание шумное, стридорозное. Во время приступа ложного крупа сохраняется звучность голоса, что свидетельствует об отсутствии поражения голосовых складок – признак, нехарактерный для дифтерийного ларингита. Одновременно возникает сухой, хриплый, лающий кашель.
Наличие хриплого кашля и звонкой речи почти патогномонично для подскладочного ларингита. Указанные явления могут продолжаться от нескольких минут до 2–3 ч; приступ завершается выделением вязкой мокроты. Наутро ребенок просыпается в обычном состоянии. Приступ может повториться в ту же или в следующую ночь; иногда он не повторяется. Если удается провести непрямую ларингоскопию, можно увидеть под нормальными голосовыми складками гиперемированные, отечные валики; во время ларингоспазма голосовые складки на выдохе находятся в сомкнутом или почти сомкнутом состоянии, а на вдохе слабо расходятся, при этом дыхательная щель не превышает 2 мм. Аналогичная картина предстает и при прямой ларингоскопии (см. цветную вклейку, рис. 7, 7).
Температурная реакция во время приступа не выражена и диссоциирует с частым пульсом. При двух-трех приступах за ночь возникает большая нагрузка на сердечную мышцу, что может привести к коллапсу[11].
Среди осложнений самыми тяжелыми являются бронхопневмония и ларинготрахеобронхит, при которых прогноз в отношении жизни весьма серьезен.
Диагноз устанавливают на основании описанных клинических признаков и данных прямой ларингоскопии. Дифференцируют ложный круп с рефлекторным ларингоспазмом, возникающим у детей в возрасте 2–3 лет, более выраженным, но и более коротким, который не сопровождается воспалительными явлениями, лающим кашлем, но могут быть выявлены общие конвульсии и знаки спазмофилии. Банальный острый ларингит, в отличие от ложного крупа, характеризуется определенным временным развитием и явлениями дисфонии. Основная опасность при возникновении ларингоспазма – пропустить дифтерию гортани, поэтому во всех случаях обструктивного ларингита следует исключить это инфекционное заболевание. Ложный круп отличается от дифтерийного тем, что при последнем стеноз нарастает постепенно, как постепенно нарастают признаки и дисфонии, достигая полной афонии, а в гортани наблюдаются распространяющиеся на все ее отделы характерные дифтерийные налеты (см. далее).
При дифференциальной диагностике следует также учитывать и возможность наличия у ребенка ряда патологических состояний, проявляющихся синдромом спазма гортани: врожденный стридор, пороки развития гортани, поражения гортани при врожденном сифилисе, нейротоксикоз при тяжелой нефропатии, макроглоссия, западение языка, врожденные опухоли гортани, заглоточный абсцесс, папилломатоз гортани, опухоль средостения, аденопатия, гипертрофия вилочковой железы, астматический синдром, острая пневмопатия.
Лечение. В качестве первой помощи приступ ложного крупа можно попытаться ликвидировать альтернативным раздражением других чувствительных нервных элементов. Например, Г. Л. Назарова (1960) рекомендует надавить шпателем или чайной ложкой на корень языка; возникающий рвотный рефлекс обычно снимает спазм голосовой щели. Иногда достаточно с той же целью пощекотать чем-нибудь в носу, чтобы вызвать чихательный рефлекс.
Из других методов применяют согревающие компрессы на область гортани и грудной клетки, горячие ножные ванны, горчичники на грудную и межлопаточную область и к икроножным мышцам ног, банки на спину. Некоторые врачи рекомендуют и в последующие несколько ночей будить ребенка и давать ему подслащенное питье, щелочную минеральную воду или фруктовый сок для предупреждения повторных приступов. В прошлом веке назначали внутрь ипекакуану и апоморфин в отхаркивающих дозах, при сильном кашле детям старшего возраста – кодеин, либексин.
Кашель является следствием рефлекторного возбуждения кашлевого центра и возникает как защитный механизм, препятствующий скоплению и способствующий отторжению и выделению из гортани и нижележащих дыхательных путей продуктов воспаления (слизь, слущенный эпителий, корки и др.). Различают два вида кашля: продуктивный (полезный) и непродуктивный (неполезный). Продуктивный кашель подавлять не следует, если он сопровождается выделением секрета, воспалительного экссудата, транссудата и попавших из внешней среды в дыхательные пути агентов. Во всех остальных случаях кашель называют непродуктивным, так как он причиняет дополнительное раздражение гортани.
При непродуктивном кашле применяют противокашлевые средства. Их делят на две группы: препараты периферического и центрального действия. При кашле, обусловленном раздражением гортани (острый катаральный ларингит, подскладочный ларингит, ложный круп и др.), используют лекарственные средства в виде сиропов и пастилок (детям раннего возраста – для сосания пастилки на палочке типа «Чупа-Чупс»). При кашле, источником которого является раздражение слизистой оболочки трахеи и НДП, применяют ингаляции водных лекарственных аэрозолей и тепловые процедуры. В качестве противокашлевых препаратов центрального действия используют морфиноподобные соединения (кодеин, фолкодин, носкапин, декстрометорфан, коделак, колдрин) и вещества, отличающиеся по строению от опиатов (либексин, тусупрекс и др.). Одновременно назначают антигистаминные препараты (блокаторы Н1-рецепторов, обладающие седативным и холинолитическим свойствами), например дифенгидрамин (димедрол), который подавляет кашель, угнетая возбудимость кашлевого центра, усиливает действие других противокашлевых средств периферического действия.
При явлениях отека гортани наряду с антигистаминными препаратами (димедрол, диазолин, супрастин) назначают глюкокортикоидные препараты (декса-метазон, дексавен), а также антиспастические и седативные средства (хлористый кальций, глюконат кальция, фенобарбитал и др.). Детям старшего возраста назначают пульверизацию гортани (5 % раствором кокаина гидрохлорида в разведении 1: 200 в смеси с 3 % раствором эфедрина гидрохлорида), а также инстилляции 1 % раствора адреналина. Для предупреждения подскладочного воспаления в первые дни назначают антибиотики в смеси с гидрокортизоном (500 тыс. – 1 млн МЕ пенициллина и 150–200 мг кортизона ежедневно).
Острый ларинготрахеобронхит детей младшего возраста
У детей младшего возраста (1–2 года) ларинготрахеобронхит (laryngo-tracheo-bronchitis acuta liberorum) относится к одним из самых тяжелых заболеваний, осложняющих гриппозную инфекцию, нередко, несмотря на предпринятые меры, заканчивающийся летально. У детей более старшего возраста заболевание возникает реже. Острый ларинготрахеобронхит может возникать спорадически, но особенно часто – во время эпидемий гриппа. В качестве этиологического фактора чаще всего выступает группа миксовирусов параинфлюэнцы в ассоциации с кокковой инфекцией. Наиболее тяжело протекают ларинготрахеобронхиты, вызванные гемолитическим стрептококком.
Патологическая анатомия. Слизистая оболочка дыхательных путей гиперемирована, ярко-красного цвета, покрыта обильным гноевидным экссудатом, в начале заболевания жидким, затем загустевающим и образующим псевдомембранозные фибринозные пленки, спаянные с подлежащей тканью. При зеленящем стрептококке и стафилококке образуются корки желтовато-зеленого цвета, которые заполняют дыхательное дерево и вызывают обструкцию дыхательных путей.
Указанные морфологические изменения нередко влекут за собой распространенный отек легочной ткани и явления ателектаза.
Симптомы и клиническое течение. Заболевание дебютирует повышением температуры тела до 38–39 °C, сопровождающимся ознобом и тяжелой эндогенной интоксикацией. Одновременно прогрессирует нарушение дыхательной функции. У больного землистый цвет лица, учащенное дыхание, крылья носа расширяются в такт дыхательным движениям грудной клетки. Дыхательные шумы, выслушиваемые над и под грудиной, свидетельствуют о том, что стеноз охватывает как гортань, так и нижележащие дыхательные пути. Основная причина обструкции дыхательных путей – обильная экссудация и затруднение выдоха, что способствует скоплению патологического содержимого в просвете гортани, трахеи и бронхов и невозможности его откашливать. При ларинготрахеоскопии тубус ларингоскопа тонет в обильных слизисто-гнойных выделениях, и конец его покрывается гнойными корками, затрудняющими осмотр. Стадия начального возбуждения быстро сменяется состоянием прострации, и ребенок часто погибает в течение 24–48 ч от начала заболевания. Причиной смерти являются бронхопневмония, аноксия и токсический миокардит.
Диагноз ставят на основании острого начала, быстро нарастающих явлений апноэ, гипоксии, признаков нарушения сердечной деятельности, тяжелого общего состояния. Дифференцировать острый ларинготрахеобронхит следует с дифтерией, банальной бронхопневмонией, астматическим состоянием (status asthmaticus) и особенно с рентгенонеконтрастными инородными телами растительного происхождения, которые нередко осложняются острым трахеобронхитом.
Лечение проводится в специализированном педиатрическом отделении и в реанимационном отделении. Основываясь на описанной клинической картине, назначают массивные дозы антибиотиков широкого спектра действия с переходом после получения антибиотикограммы на прицельное применение соответствующих антибиотических препаратов. Лечение антибиотиками дополняют назначением повышенных доз кортикостероидов в инъекциях и внутрь. Назначают также аэрозольные ингаляции муколитических средств в смеси с гидрокортизоном и антибиотиками с ингаляциями кислорода или карбогена. Одновременно применяют препараты, нормализующие сердечную и дыхательную деятельность, а также антигистаминные, противоотечные и другие средства, направленные на борьбу с токсикозом. В связи с этим используют принципы интенсивной и дезинтоксикационной терапии.
Интенсивная терапия – вид специализированного лечения больных и пострадавших, у которых в связи с тяжелым заболеванием, травмой, оперативным вмешательством или интоксикацией возникают или могут развиться опасные для жизни функциональные или метаболические расстройства сердечно-сосудистой, дыхательной, выделительной и других систем организма. Одной из задач ухода за больными является профилактика осложнений, которые могут развиться у тяжелобольного в связи с неподвижным положением (пролежни, гипостаз), невозможностью самостоятельного питания, дефекации и мочеиспускания, наличием свищей и т. п. Интенсивная терапия включает интенсивное наблюдение и применение по показаниям комплекса лечебных мероприятий. Интенсивное наблюдение заключается в постоянном контроле за сознанием больного, важнейшими гемодинамическими показателями, частого дыхания, темпом внутривенных инфузий, соблюдением порядка лечебных назначений, а также других процессов, значимых для проведения интенсивной терапии. Интенсивное наблюдение более эффективно при применении мониторов, обеспечивающих автоматическую визуальную и сигнально-акустическую регистрацию параметров жизнедеятельности больного.
Лечебные мероприятия при интенсивной терапии включают внутривенные инфузии, в том числе пункционную катетеризацию вен, подключичной артерии, длительную искусственную вентиляцию легких, методы восстановления и поддержания проходимости дыхательных путей (интубация), оксигенотерапию, баротерапию, гипербарическую оксигенацию, перитонеальный и экстракорпоральный диализ, гемодиализ, гемосорбцию, средства кардиостимуляции, введение лекарственных средств, парентеральное питание. В процессе интенсивного наблюдения может возникнуть необходимость в реанимации при внезапном возникновении клинической смерти, характеризующейся обратимой фазой умирания, при которой в течение определенного времени сохраняется жизнеспособность всех тканей и органов, прежде всего головного мозга и его коры. Благодаря этому сохраняется возможность восстановления жизненных функций организма с помощью реанимационных мероприятий и последующей интенсивной терапии. Длительность клинической смерти зависит от причины развития терминального состояния, длительности умирания, возраста. В обычных условиях клиническая смерть длится 3–5 мин, после чего восстановить нормальную деятельность ЦНС невозможно.
Дезинтоксикационная терапия – лечебные меры, направленные на прекращение или уменьшение действия токсических веществ на организм. Объем и способы определяются причинами, степенью тяжести и длительностью интоксикации. При экзогенных интоксикациях дезинтоксикационная терапия зависит от пути проникновения в организм, характера действия и физико-химических свойств яда (токсина), а также от скорости его нейтрализации в организме и выделения. При эндогенных интоксикациях, характерных для всех инфекционных заболеваний, а также накоплении в организме токсических веществ (катаболитов) при печеночной или почечной недостаточности дезинтоксикационная терапия необходима как дополнение к лечению основного заболевания. Снижение концентрации токсинов в крови достигается введением большого количества жидкости (1,5 л и более) в виде питья, внутривенного вливания изотонического раствора хлорида натрия, 5 % раствора глюкозы. Одновременно вводят быстродействующие мочегонные средства (лазикс 80-100 мг внутривенно). Для предотвращения потери с мочой ионов калия и жизненно важных для функционирования органов веществ после введения диуретиков необходимо ввести раствор электролитов (лактасол, раствор Дерроу 400–500 мл). Существенным антитоксическим действием обладают гемодез, реополиглюкин, реополиглюкан, вводимые внутривенно. Эффективно пероральное применение энтеродеза (1 чайная ложка на 100 мл воды 3–4 раза в сутки). Для дезинтоксикации также используют обменное переливание крови и метод диализа – удаление низкомолекулярных и среднемолекулярных токсических соединений посредством их диффузии через специальные мембраны.
В ряде случаев для предотвращения асфиксии ребенка проводят трахеотомию, которую в последующие дни используют для введения через трахеотомическую трубку лекарственных препаратов (муколитики, фибринолитики, гидрокортизон, растворы антибиотиков). Перед трахеотомией целесообразно провести бронхоскопию для отсасывания из трахеи и бронхов патологического содержимого и введения в НДП лекарственных препаратов, после чего проводят нижнюю трахеотомию. Деканюляцию проводят спустя некоторое время после нормализации дыхания и исчезновения воспалительных явлений во всей дыхательной системе. В комплексном лечении не следует упускать из виду применение иммунопротекторов, поскольку острый ларинготрахеобронхит, как правило, возникает у ослабленных детей, нередко с признаками врожденного иммунодефицита.
Прогноз даже в условиях применения современных методов лечения остается в высшей степени серьезным, поскольку чаще всего больные дети не обладают приобретенным иммунитетом, а силы врожденного иммунитета недостаточно, чтобы противостоять грозному заболеванию. По данным французского педиатра и оториноларинголога Ж. Лемарье (Lemariey J.), прогноз ухудшается в результате осложнений, возникающих при ургентных вмешательствах, при асфиксии и вследствие вторичных осложнений со стороны легких и рубцового стеноза гортани. По статистике автора, смертность достигает 50 % у детей младше 2 лет.
Острый язвенно-мембранозный и фибринозный ларингиты
Язвенно-мембранозный ларингит встречается очень редко и вызывается фузоспириллезной микрофлорой, аналогичной той, которая вызывает ангину Симановского – Плаута – Венсана.
Диагноз устанавливают на основании характерного экссудата и наличия изъязвлений слизистой оболочки надгортанника и черпалонадгортанных складок, а также на основании одновременно протекающего или предшествующего аналогичного процесса на небных миндалинах. Окончательный диагноз устанавливают с помощью бактериологического исследования. Клинически язвенно-мембранозный ларингит можно смешать с дифтерией или с начальной стадией пемфигуса гортани.
Лечение антибиотиками приводит к быстрому выздоровлению.
Фибринозный ларингит характеризуется наличием фибринозных налетов на слизистой оболочке гортани, появляющихся после термических и химических ожогов, как постгриппозное осложнение или вследствие банального гнойного воспаления, обычно обусловленного синегнойной палочкой.
Клиническое течение не превышает 2–3 недель, после чего при симптоматическом и антибактериальном лечении наступает выздоровление.
Лечение такое же, как и при банальном остром катаральном ларингите (см. ранее).
Прогноз в отношении голосовой и дыхательной функций гортани может быть неопределенным после ожоговых рубцовых стенозов или постгриппозных парезов внутренних мышц гортани.
Острые банальные воспалительные процессы гортани, выходящие за пределы слизистой оболочки
К этой группе заболеваний относятся первично возникающие воспалительные процессы и вторичные воспаления как осложнения первичного острого катарального ларингита. Как к тем, так и к другим могут быть отнесены гортанная ангина, флегмона гортани, инфильтративный ларингит.
Гортанные ангины
Гортанные ангины – вульгарное воспаление лимфоидной ткани, содержащейся под слизистой оболочкой гортанных желудочков и грушевидных синусов, а также рассеянной в виде отдельных фолликулов по всей внутренней поверхности гортани. Воспаление проявляется образованием беловатых или желтоватых точечных образований в местах наибольшего скопления которых образуются сливные воспалительные участки лимфоидной ткани (angina follicularis laryngis, seu laryngitis follicularis). В ряде случаев значительные скопления лимфоидной ткани возникают в грушевидных синусах, острое воспаление которых получило название ангины миндалины грушевидного синуса (angina tonsillae sinus piriformis). Как отмечал С. Н. Хечинашвили[12] (1960), при других формах воспаления гортани поражены главным образом более глубокие ее слои. Эти заболевания составляют группу подслизистых ларингитов (laryngitis submucosa), которые некоторые авторы, наряду с фибринозными и фолликулярными ларингитами, называют гортанной ангиной.
Л. Б. Дайняк[13] (1966) делит подслизистые ларингиты на три формы: а) отечный ларингит, при котором слизистая оболочка гортани отечно-восковидная с серовато-желтоватым оттенком; б) инфильтративный ларингит, при нем слизистая гортани резко утолщена (инфильтрирована воспалительным экссудатом) и гиперемирована; в) флегмонозный ларингит, характеризующийся резко выраженным воспалением мягких тканей, а иногда и внутреннего перихондрия гортани с формированием абсцесса.
Отек гортани
Отеки гортани (oedema laryngis) бывают воспалительными и невоспалительными. Первые обусловлены токсигенной инфекцией, вторые – заболеваниями, в основе которых лежат аллергические процессы и нарушение обмена веществ (см. далее).
Воспалительный отек гортани, или отечный ларингит (laryngitis oedematosa), у взрослых чаще встречается в преддверии гортани, у детей – в подскладочном пространстве. Своим возникновением заболевание обязано токсинам, вырабатываемым стрептококками. Заболевают обычно лица, ослабленные общими заболеваниями (диабет, уремия, авитаминоз, кахексия), а также общей инфекцией (грипп, скарлатина и т. п.).
Отек возникает в рыхлом подслизистом слое соединительной ткани, который более всего развит на язычной поверхности надгортанника, в черпалонадгортанных складках, в области черпаловидных хрящей и в подскладочном пространстве. Эта ткань содержится и в складках преддверия.
Патологическая анатомия. При отечном ларингите, обусловленном сверхострым течением гриппа, рожистого воспаления, скарлатины, отек развивается быстро и охватывает весь подслизистый слой преддверия гортани или подскладочного пространства. Он может распространяться по протяжению при параминдаликовой флегмоне, воспалении и абсцессе язычной миндалины и корня языка, травме преддверия гортани инородным телом. При язвенных формах сифилитического или туберкулезного ларингита (см. далее), лучевом поражении гортани отек развивается медленно.
Отечный ларингит характеризуется гиперемией слизистой оболочки, лейкоцитарной и лимфоцитарной инфильтрацией периваскулярных пространств, массивным пропитыванием подслизистых клеточных элементов серозным транссудатом. Отмечается повышенная активность слизистых желез гортани. Единственное место, где отек не возникает, – это гортанная поверхность надгортанника и голосовые складки. Отек охватывает черпалонадгортанные складки, язычную поверхность гортани. В некоторых случаях он может быть односторонним, симулируя абсцесс гортани. В подскладочном пространстве отек сверху ограничен голосовыми складками, снизу – первым или вторым кольцами трахеи. Когда отек локализуется в области черпаловидных хрящей, он может быть обусловлен артритом перстнечерпаловидных суставов.
Симптомы и клиническое течение. При отечном ларингите, в отличие от острого катарального, состояние больного существенно ухудшено и сопровождается ознобами, температура тела может достигать 39 °C. Развитие заболевания может быть быстрым, почти молниеносным, или в течение 2–3 дней, что зависит от вирулентности и токсигенности микробиоты. При локализации отека на глоточно-гортанном перекрестке у больного возникают ощущение наличия инородного тела и боль при глотании и фонации. Сухой приступообразный кашель усиливает боль, способствует распространению инфекции на другие участки гортани и возникновению гнойных осложнений. Значительное усиление болей, иррадиирующих в ухо, их постоянство, изменение тембра голоса, ухудшение общего состояния свидетельствуют о возникновении флегмоны гортани. При значительном отеке гортани возникают существенные нарушения голосовой функции вплоть до афонии. При выраженной форме отечного ларингита нарастают явления респираторной недостаточности гортани вплоть до степени, требующей ургентной трахеотомии. Возникновение инспираторной одышки, проявляющейся на вдохе втяжением надгрудинной, надключичных, эпигастральной областей и межреберных промежутков, свидетельствует о нарастающем стенозе в области rima glottidis или cavum infragloticum.
При остром отечном ларингите состояние общей гипоксии наступает быстро, даже если явления стеноза гортани не столь выражены, в то время как при подострых и хронических стенозирующих формах (туберкулез, сифилис, опухоль) гипоксия наступает лишь при весьма выраженных стенозах гортани. Последний факт объясняется адаптацией организма к постепенному сужению дыхательной щели и постепенно наступающему дефициту кислорода. Кислородное голодание при стенозе гортани возникает при незначительных физических нагрузках, лежании на спине, а также во сне, когда может вызвать асфиксический криз с летальным исходом.
Диагноз устанавливают на основании анамнеза и жалоб больного (внезапное и быстротечное начало с нарастающими признаками затруднения дыхания, ощущение инородного тела, болезненность при разговоре, глотании и кашле), нарастающих клинических явлений (повышение температуры тела, озноб, общая слабость) и данных непрямой и прямой ларингоскопии. Прямую ларингоскопию следует проводить с осторожностью, поскольку она сопровождается ухудшением дыхания и может привести к внезапному спазму гортани, чреватому острой асфиксией и летальным исходом. Затруднения при эндоскопическом исследовании могут возникать, если его проводить в период асфиксического криза, при тризме жевательной мускулатуры (сомкнутость челюстей). У взрослых возможен осмотр отечного надгортанника при отжатии корня языка книзу, у детей проводят микроларингоскопию или видеомикроларингоскопию.
Дифференциальный диагноз проводят прежде всего с невоспалительным отеком гортани (токсическим, аллергическим, уремическим, при токсикозе беременных), дифтерией, септическим ларинготрахеобронхитом, инородным телом гортани, ларингоспазмом, травматическим отеком гортани (ушиб, сдавление), нейрогенным стенозом (неврит или травматическое повреждение возвратных нервов, миопатии), с поражениями гортани при специфических инфекционных заболеваниях (сифилис, туберкулез), опухолями, а также с дыхательной недостаточностью при заболеваниях сердца и с астмой.
Дифференцировать отечный ларингит с абсцессом или флегмоной гортани очень трудно, и только наблюдение позволяет устанавливать отсутствие указанных осложнений. У маленьких детей дифференциальная диагностика встречает наибольшие затруднения из-за трудности физикального обследования и множества причин, вызывающих у них стеноз гортани. В этом случае правильному диагнозу способствуют сведения, предоставляемые родителями, данные лабораторного обследования (воспалительные изменения в крови) и прямая микроларингоскопия.
Невоспалительные отеки гортани
Представляют собой серозное пропитывание подслизистой соединительной ткани, волокна которой разъединены скоплениями жидкого транссудата (в отличие от воспалительного отека, когда появляется экссудат с большим количеством форменных элементов крови, в том числе и эритроцитов).
Патологическая анатомия. Отек охватывает иногда всю гортань, но обычно более выражен в местах скопления рыхлой клетчатки. В отличие от воспалительного отека, невоспалительный отек гортани представляет собой мало гиперемированную припухлость студенистого вида, почти полностью сглаживающую внутренние контуры гортани. Он часто сопровождается общими отеками и локальными отеками других частей тела.
Этиология и патогенез. Невоспалительный отек гортани наблюдается при ряде общих заболеваний, например у больных, страдающих сердечной декомпенсацией, почечной недостаточностью, алиментарной или онкологической кахексией, аллергией, гипотиреозом, ангиолимфогенной патологией. Некоторые почечные заболевания иногда сопровождаются избирательным отеком гортани без анасарки (см. цветную вклейку, рис. 9).
Застойные явления, влекущие за собой отек, могут быть следствием опухолей средостения, больших аневризм аорты, злокачественного и доброкачественного зоба, больших опухолей шеи, сдавливающих крупные венозные стволы, опухолей нижнего отдела глотки.
Общий отек при соматических заболеваниях свидетельствует о нарушении водно-солевого обмена в организме, локализованные (местные) возникают в результате задержки жидкости на ограниченном участке тела. В их патогенезе участвуют сложные механизмы избыточной задержки натрия и воды почками. Особая роль принадлежит нарушению регуляции обмена солей и воды, в частности при избыточной продукции вазопрессина[14] и альдостерона[15]. К факторам, способствующим нарушению местного баланса воды, относятся повышение гидростатического давления в капиллярах (при сердечной недостаточности), повышение их проницаемости (кахексия, нарушения фильтрационной способности почек), нарушение лимфооттока.
Симптомы и клиническое течение. При отеке надгортанника или задней стенки гортани главными симптомами являются чувство стеснения и неловкости при глотании, ощущение инородного тела в горле, поперхивание пищей. Дисфагия наблюдается при отеке черпаловидных хрящей, черпалонадгортанных складок или надгортанника в связи с недостаточностью запирательной функции гортани. Как отмечал Б. М. Млечин (1958), отечная черпалонадгортанная складка может так вдаваться в просвет гортани, что полностью закрывает его и вызывает стеноз. Если отек развивается внутри гортани, возникает затруднение дыхания, хриплость голоса, затруднение и неловкость при фонации с изменением привычного тембра голоса; ощущение распирания в горле и кашель. Невоспалительные отеки обычно развиваются медленно (кроме отеков при уремии, которые могут наступать в течение 1–2 ч, что требует экстренной трахеотомии). При медленном развитии отека (3–5 суток) больной может адаптироваться к медленно нарастающей гипоксии, однако до тех пор, пока стеноз гортани компенсирован. Дальнейшее развитие отека может быстро привести к аноксии.
Диагноз и дифференциальный диагноз устанавливают по тем же критериям, что и диагноз острого воспалительного отека гортани.
Прогноз в большинстве случаев (при своевременно принятых лечебных мероприятиях) благоприятен.
Лечение данной группы заболеваний – общее медикаментозное неспецифическое и специфическое, дифференцированное, симптоматическое и профилактическое.
Лечение гортанной ангины включает применение антибиотиков широкого спектра действия, сульфаниламидов, антигистаминных и противоотечных средств, физиотерапевтических процедур, антипиретиков, физический и голосовой покой. Как правило, лечение проводят в ЛОР-отделении в течение 5–7 дней, особое внимание уделяют функции внешнего дыхания и готовности к экстренным мероприятиям при его нарушении. При нарастании явлений гипоксии (учащение дыхания и пульса, цианоз губ и носогубного треугольника, втяжение на вдохе надгрудинной и надключичных ямок) не следует долго выжидать, лучше предпринять упреждающую трахеотомию, чем проводить в ургентной ситуации.
Лечение при отеке гортани зависит от генеза отека – воспалительного или невоспалительного. Нередко дифференцировать эти виды отека чрезвычайно сложно, даже по эндоскопической картине, поэтому с самого начала возникновения дисфункции гортани и при подозрении на ее отек предпринимают все меры для купирования отека. Больному придают полусидячее или сидячее положение, назначают быстродействующие диуретики (фуросемид), антигистаминные, седативные и транквилизирующие (сибазон) препараты, антигипоксанты и антиоксиданты, горячие ножные ванны, горчичники к икроножным мышцам, кислород. Некоторые авторы рекомендуют глотание кусочков льда и пузырь со льдом на область гортани, другие – напротив, согревающие компрессы на область шеи.
По нашему мнению, следует воздержаться от того и другого, поскольку холод препятствует рассасыванию не только воспалительных инфильтратов, но и отеков невоспалительного характера, охлаждение гортани может активизировать условно-патогенную флору и вызвать вторичную воспалительную реакцию в виде катарального воспаления и его осложнений. С другой стороны, согревающий компресс и другие тепловые процедуры вызывают расширение сосудов, снижение их проницаемости, усиленный приток крови, что способствует усилению отека. Из других мероприятий показаны ингаляции раствором 1: 10 000 адреналина, 3 % раствором эфедрина гидрохлорида, гидрокортизона. Диета включает жидкую и полужидкую пищу растительного характера, комнатной температуры, лишенную специй, уксуса и других острых продуктов. Ограничивают питье. При отеках гортани, вызванных общими заболеваниями или интоксикацией, наряду с мероприятиями по реабилитации дыхательной функции гортани и медикаментозным антигипоксическим лечением проводят адекватное лечение заболевания, которое спровоцировало отек гортани.
При воспалительных отеках назначают интенсивную антимикробную терапию антибиотиками. Сульфаниламиды назначают с осторожностью, поскольку они могут отрицательно влиять на выделительную функцию почек.
Нередко острые воспалительные и невоспалительные отеки гортани развиваются очень быстро, иногда молниеносно, что опасно развитием острой асфиксии, требующей немедленной трахеотомии.
Трахеотомия
Трахеотомия относится к ургентным, а в иных случаях и плановым хирургическим вмешательствам, проводимым при возникновении дыхательной обструкции гортани или трахеи, влекущей за собой удушье больного. Основная цель ургентной трахеотомии – спасение жизни больного; лишь после ее проведения возможны другие виды пособия в зависимости от медицинских показаний (интубационный наркоз, введение лекарственных препаратов в трахею и бронхи, отсасывание из подскладочного пространства и нижележащих отделов патологического содержимого и т. д.). Трахеотомия делится на верхнюю и нижнюю, в зависимости от того, над или под перешейком щитовидной железы производится рассечение трахеи. Место вскрытия трахеи должно быть всегда ниже места ее патологического сужения, в противном случае операция не достигает своей цели. Учитывают возраст: у детей расстояние между перешейком щитовидной железы и грудиной относительно больше, чем у взрослых, у которых физиологическое смещение гортани вниз в процессе ее развития уже завершилось; кроме того, у детей раннего возраста перешеек покрывает верхние кольца трахеи и плотно прикреплен фасцией к нижнему краю перстневидного хряща, из-за чего оттянуть его книзу для выполнения верхней трахеотомии не удается; поэтому у детей предпочитают делать нижнюю трахеотомию, а у взрослых – верхнюю, в техническом отношении более удобную. Однако при выраженном воспалении гортани, особенно при гортанных ангинах, абсцессах, флегмонах и перихондритах гортани целесообразно проводить нижнюю трахеотомию, дистанцируясь таким образом от очага воспаления.
В экстренных случаях трахеотомию проводят при минимальных подготовительных мероприятиях, иной раз и без них, без анестезии и даже у постели больного или в походных условиях подручными средствами. Так, однажды К. Л. Хилову пришлось вскрывать трахею на лестничной площадке при помощи столовой вилки; результат оказался удачным.
Выполнять трахеотомию удобнее всего у интубированного больного. Обычно такую трахеотомию проводят в тех случаях, когда интубационная трубка находится в трахее более 5–7 дней, а больной продолжает нуждаться либо в ИВЛ, либо может быть переведен на самостоятельное дыхание, которое, однако, не может осуществляться естественным путем. Перевод интубированного больного на «трахеотомическое» дыхание предотвращает пролежни в гортани и позволяет проводить в ней, при необходимости, различные вмешательства путем прямой ларингоскопии.
Вскрытие трахеи для обеспечения параларингеального дыхания бывает двух видов – трахеотомия и трахеостомия. Трахеотомия ограничивается лишь вскрытием трахеи (поперечным или продольным) для временного пользования трахеотомической канюлей или интубационной трубкой. Трахеостомия применяется при необходимости длительного или постоянного использования проделанного в трахее отверстия, например при предстоящих пластических операциях на гортани или ее экстирпации по поводу рака. В последнем случае в стенке трахеи выкраивают отверстие диаметром до 10–12 мм и его края подшивают к коже. Таким образом формируют трахеостому для длительного использования. В том случае, когда необходимость в трахеостоме проходит, ее закрывают пластическим путем лоскутом кожи на питающей ножке.
Для проведения трахеотомии основными инструментами являются остроконечный (трахеотомический) скальпель, двух– или трехлопастный расширитель Труссо[16], набор трахеотомических трубок разного размера (№ 1–7 мм, № 2–8 мм, № 3–9 мм, № 4 – 10 мм, № 5 – 10,75 мм, № 6 – 11,75 мм), а также ряд вспомогательных инструментов (однозубый крючок, крючки, ранорасширители, пинцеты Кохера[17] и Пеана[18] и др.).
При проведении плановой трахеотомии предусматриваются следующие подготовительные мероприятия (по Супрунову В. К., 1963). Накануне больному назначают седативные препараты, на ночь – снотворное. За 20 мин до оперативного вмешательства проводят стандартную премедикацию с введением атропина и димедрола. Обычно больного укладывают на спину с запрокинутой головой и под спину на уровне лопаток подкладывают валик. Если у больного затруднено дыхание в результате обструкции гортани, такое положение усугубляет это затруднение, тогда указанное положение придают больному непосредственно перед инцизией. После обработки кожи спиртом по средней линии обратной стороной конца скальпеля наносят вертикальную царапину, обозначая линию будущего разреза.
Анестезию проводят впрыскиванием под кожу и в более глубокие ткани, ориентируясь по положению гортани и трахеи, 20–30 мл 0,5–1% раствора новокаина с добавлением по 1 капле на 1 мл новокаина раствора адреналина 1: 1000. Точки вкола и направления впрыскивания анестезирующего раствора показаны на рис. 20.1.

Рис. 20.1. Схема точек вкола и направлений инстилляции новокаина для инфильтрационной анестезии при трахеотомии. Стрелками показано направление продвижения иглы и введения анестезирующего раствора
Техника верхней трахеотомии. Хирург становится с правой стороны больного, помощник – с другой стороны, операционная медицинская сестра – за столиком для хирургического инструментария, справа от помощника. Хирург первым и третьим пальцами фиксирует гортань, а указательный палец ставит в промежуток между щитовидным и перстневидным хрящами. Этим достигается надежная фиксация дыхательного горла и удержание его в срединной плоскости. По намеченной заранее средней линии проводят разрез кожи; его начинают под выступом щитовидного хряща (pomum Adami seu proeminentia laryngea) и продолжают вниз на 4–6 см у взрослых и на 3–4 см у детей. Рассекают кожу с подкожной клетчаткой и апоневроз (рис. 20.2, 1); кровотечение из артерий и вен останавливают при помощи пережатия кровеостанавливающими пинцетами и перевязывают.





Рис. 20.2. Этапы операции при верхней трахеотомии:
1 – разрез кожи; 2 – обнажение шейных мышц и белой линии; 3 – поперечный разрез шейной фасции (пунктирная линия); 4 – вертикальный разрез трахеи; крючком трахея подтянута кверху и удерживается в неподвижном состоянии; 5 – первый темп введения трахеотомической трубки; 6 – заключительный этап операции – трахеотомическая трубка введена, ее щиток занял горизонтальное положение
Разрез мягких тканей передней поверхности шеи ведут таким образом, чтобы не поранить перешеек щитовидной железы и исходящий от него непостоянный пирамидальный отросток. При проведении верхней трахеотомии следует знать, что верхний край перешейка лежит на уровне I хряща трахеи, реже – II или III. У детей он расположен несколько выше, касаясь перстневидного хряща и прикрывая его. Перешеек прикрывает собой 2–3 верхних кольца трахеи, поэтому при выполнении верхней трахеотомии его высепаровывают и оттягивают тупым крючком книзу. Для проведения этого этапа операции следует учитывать, что перешеек спереди покрыт грудино-подъязычными мышцами, над которыми находится претрахеальная пластинка, далее – поверхностная пластинка шейной фасции и, наконец, кожа. По средней линии шеи соответственно промежутку между медиальными краями грудино-подъязычных мышц перешеек покрыт только сращениями с фасциальными листками и кожей. Для высепаровки перешейка и отодвигания его книзу с целью обнажения верхних колец трахеи правую и левую грудино-подъязычные мышцы раздвигают тупым путем, предварительно освободив их от фасциального ложа, затем рассекают волокна, связывающие перешеек с фасциальными листками и кожей. Обнаженные таким образом II и III кольца трахеи рассекают снизу вверх, вкалывая скальпель лезвием наружу, чтобы не поранить заднюю стенку трахеи, лишенную хряща (продольная трахеотомия). При продольном разрезе мягких тканей возможно поперечное вскрытие трахеи (продольно-поперечная трахеотомия по В. И. Воячеку), проводимое между II и III кольцами, при этом скальпель вкалывают в промежуток между ними, состоящий из плотной волокнистой ткани, сбоку лезвием кверху на глубину, позволяющую сразу же проникнуть в полость трахеи. Признаком этого является выход воздуха через разрез, сопровождающийся брызгами слизи и крови, а также кашлем. Это чрезвычайно ответственный этап, так как при некоторых воспалительных и инфекционных заболеваниях трахеи ее слизистая оболочка особенно легко отслаивается от надхрящницы, что может создать ложное впечатление о проникновении в просвет трахеи, влекущее за собой грубейшую ошибку – вставление трахеотомической трубки не в просвет трахеи, а между ее стенкой и отслоившейся слизистой оболочкой.
Для проведения операции трахеостомии в передней стенке трахеи на уровне II–IV колец выкраивают окошко и подшивают к нему края кожной раны. После вскрытия трахеи в ее просвет вставляют расширитель Труссо и под его защитой – трахеотомическую канюлю (см. рис. 20.2, 5). Правильная последовательность осуществления этого этапа операции изображена на рис. 20.3: сначала конец канюли вставляют в просвет трахеи сбоку; только после того, как конец канюли вошел в трахею, трахеотомическую трубку переводят в вертикальное положение, при этом щиток канюли занимает горизонтальное положение (см. рис. 20.2, 6).

Рис. 20.3. Три этапа введения трахеотомической канюли (по Escat E., 1908):
1 – первый этап – конец канюли вводят сбоку, щиток находится в вертикальном положении; 2 – второй этап – канюлю с введенным в трахею концом разворачивают на 90° по часовой стрелке вниз и вращательным движением в сагиттальной плоскости вводят в просвет трахеи; 3 – третий этап – трахеотомическая канюля введена в полость трахеи
Выполняя верхнюю трахеотомию, надо избегать ранения перстневидного хряща, что может привести к хондроперихондриту этого хряща с последующим возникновением стойкого стеноза гортани. Кровоточащие сосуды, если позволяет состояние больного, лучше перевязать до вскрытия трахеи, в противном случае их следует оставлять под зажимами. Несоблюдение этого правила ведет к попаданию крови в трахею, что вызывает кашель, повышение внутригрудного и артериального давления и к усилению кровотечения.
Нижняя трахеотомия является операцией более сложной, чем верхняя, вследствие того, что трахея на этом уровне отклонена глубоко назад и оплетена густой сетью венозных сосудов. В 10–12 % случаев в этой области проходит аномальный сосуд a. thyreoidea ima (seu media, s. profunda) – самая нижняя и глубокая артерия, ранение которой вызывает сильное, трудноостанавливаемое кровотечение.
Разрез кожи проводят от нижнего края перстневидного хряща вниз по средней линии до яремной ямки. После рассечения кожи, подкожной клетчатки и апоневроза тупо проникают в глубину между грудино-подъязычными мышцами, расщепляют рыхлую соединительную ткань, лежащую на трахее, и обнажают трахею. Перед вскрытием трахеи проводят тщательный гемостаз. Острым однозубым крючком помощник вытягивает трахею кпереди и удерживает ее строго по средней линии, а хирург вскрывает ее продольным или поперечным разрезом, как было сказано ранее.
Особенности, трудности и осложнения, возникающие при трахеотомии. При выраженном стенозе гортани подкладывание валика под плечи больного и запрокидывание головы назад резко усиливает стеноз вплоть до асфиксии. В этих случаях трахеотомию проводят в сидячем положении: голову больного запрокидывают несколько кзади и в таком положении ее удерживает помощник, а оперирующий врач сидит на низком стуле перед больным. Все остальные действия проводятся, как было описано.
Иногда, если ассистент, захватив трахею вместе с мягкими тканями, смещает ее в сторону, возникает затруднение при отыскивании трахеи. Положение в этих случаях может стать угрожающим, особенно при выполнении срочной трахеотомии. Если трахею не удается отыскать в течение 1 мин, а больной находится в состоянии полной или почти полной дыхательной обструкции, то немедленно производят одно из следующих оперативных вмешательств: а) рассечение дужки перстневидного хряща вместе с конической связкой (lig. crico-thyreoideum media); б) рассечение щитовидного хряща (тиреотомия) или в) всей гортани (ларинготомия), а затем, когда дыхание больного восстановлено и проведены необходимые реанимационные мероприятия, проводят типичную трахеотомию, а рассеченные части гортани послойно ушивают.
Если при трахеотомии не удается обойти резко увеличенную щитовидную железу, ее перешеек пересекают между двумя предварительно наложенными кровеостанавливающими зажимами. Такое оперативное вмешательство на трахее называется средней или промежуточной трахеотомией.
В некоторых случаях, если позволяют морфологические изменения в гортани, перед трахеотомией проводят интубацию трахеи с ИВЛ и после некоторого улучшения состояния больного производят «трахеотомию на трубке», а затем уже трахеотомию в «комфортных» условиях.
Осложнения во время трахеотомии возникают обычно либо из-за позднего ее проведения (так называемая трахеотомия на «трупе», т. е. во время наступающей или наступившей клинической смерти), либо при острой сердечно-сосудистой недостаточности. В первом случае необходимо как можно быстрее вскрыть трахею, приступить к ИВЛ и необходимым реанимационным мероприятиям, во втором случае одновременно со срочным вскрытием трахеи и дачей кислорода проводят комплексную терапию для поддержания сердечной деятельности. К другим осложнениям и ошибкам можно отнести ранение задней стенки трахеи, крупного сосуда, отслойку слизистой оболочки и введение трубки между нею и кольцами трахеи, что резко усиливает асфиксию. В первом случае каких-либо действий не предпринимают, так как введенная канюля прикрывает повреждение, которое самопроизвольно закрывается путем заживления. В остальных случаях ошибки устраняют во время оперативного вмешательства.
Наиболее частыми осложнениями после трахеотомии являются подкожная эмфизема и аспирационная пневмония. Подкожная эмфизема возникает после плотного зашивания краев раны вокруг канюли, которая неплотно прилегает к отверстию в трахее из-за чего воздух частично проходит между канюлей и краем отверстия в клетчатку. Эмфизема при невнимательном осмотре больного (осмотр после трахеотомии проводят каждые 10–15 мин в течение ближайшего часа) может распространяться на большие поверхности тела (грудь, живот, спину), что обычно не грозит серьезными последствиями. В то же время распространение эмфиземы на средостение уже является серьезным осложнением, поскольку вызывает сдавление крупных сосудов, легких, перикарда.
Подкожная эмфизема обычно развивается сразу после наложения повязки и распознается по припуханию кожных покровов на передней стенке шеи и характерной крепитации при ощупывании этой припухлости. В этом случае необходимо снять повязку, частично ослабить швы, а новую повязку накладывать не туго.
Грозным осложнением трахеотомии является пневмоторакс, который возникает в результате разрыва париетальной или висцеральной плевры, легочных альвеол или бронхов. Это осложнение может возникнуть при некачественно проведенной трахеотомии, при которой возникает клапанный механизм – облегченный вдох и затрудненный выдох. Пневмоторакс[19], возникший в результате трахеотомии, можно считать как спонтанным, так и травматическим. Основными симптомами спонтанного пневмоторакса являются внезапная боль в груди, ощущение нехватки воздуха. Иногда возникает цианоз, тахикардия, в редких случаях возможно падение АД. При осмотре отмечают отставание половины грудной клетки при дыхании. У детей раннего возраста иногда выбухает пораженная половина грудной клетки (Гераськин В. И., 1989). На стороне поражения при пальпации отсутствует голосовое дрожание[20], определяется коробочный перкуторный звук, дыхательные шумы ослаблены или не прослушиваются. Окончательный диагноз устанавливают при рентгенологическом исследовании (скопление газа в плевральной полости и соответственно спадение легочной ткани). Для обезболивания вводят морфин, омнопон; проводят кислородную терапию. В случае прогрессирующего ухудшения состояния больного (нарастание одышки, цианоз, резкое падение АД и др.), обусловленного клапанным пневмотораксом, необходимо срочно выполнить плевральную пункцию. Ее проводят во втором межреберье по срединноключичной линии при помощи троакара, через который аспирируют находящийся в плевральной полости воздух. Таких больных госпитализируют в отделение торакальной хирургии, где им оказывают специализированную помощь.
Для предупреждения аспирационной пневмонии перед вскрытием трахеи осуществляют тщательный гемостаз. Из редких осложнений следует упомянуть кровотечение (с быстрым, в течение нескольких минут, смертельным исходом) из плечеголовного ствола (truncus brachio-cephalicus), поврежденного во время операции или позже пролежнем от трахеотомической канюли или в результате аррозионного расплавления стенки сосуда при инфекции.
Уход за трахеотомированным больным при отсутствии иной патологии, требующей специального пособия, не сложен. Периодически очищают внутреннюю трубку, вводят в нее протеолитические ферменты для разжижения высыхающего слизистого отделяемого, при необходимости – антибиотики в смеси с гидрокортизоном для уменьшения послеоперационного отека слизистой оболочки. В некоторых случаях при обильных выделениях из трахеи отсасывают их тонким резиновым катетером. Необходимость в смене наружной трубки возникает редко, главным образом в первые дни после операции. При смене наружной трубки больного укладывают так же, как во время операции, и перед введением трубки разводят рану крючками, а трахеотомическое отверстие – расширителем Труссо. Следует иметь в виду, что трахеотомическое отверстие без находящейся в нем канюли может быстро, за несколько минут закрыться, поэтому извлечение наружной трубки и ее замену на новую следует проводить практически немедленно, особенно это важно при нижней трахеотомии, когда трахеотомическое отверстие находится в глубокой ране.
По завершении трахеотомии накладывают специальную повязку, в заушины щитка трахеотомической канюли продевают две длинные марлевые завязки, которые образуют 4 конца, завязываемых вокруг шеи узлом с бантиком сбоку. Под щиток снизу подкладывают так называемые штанишки – несколько сложенных вместе марлевых салфеток с надрезом посредине и до половины, в который кладут трубку. Под верхние концы этой слоеной салфетки подкладывают сложенную в нескольких слоев вторую салфетку. Затем накладывают выше отверстия трахеотомической трубки повязку из марлевого бинта. После этого непосредственно под щиток подводят с вырезом для трубки фартучек из медицинской клеенки, чтобы выделения из нее не пропитывали повязку. Фартучек при помощи прикрепленных к его верхним концам завязок привязывают к шее так же, как и трахеотомическую канюлю.
Важен уход за кожей вокруг трахеостомы, которая даже при адекватных мероприятиях нередко подвергается мацерации и воспалению. Необходимо следить за тем, чтобы повязка всегда была сухой, а кожу до наложения повязки или при ее смене следует густо смазывать цинковой мазью в смеси с кортикостероидами и антибиотиками (при возникновении гнойничковых осложнений).
Ответственным этапом в лечении трахеотомированного больного является деканюляция – освобождение от трахеотомической канюли. Ее выполняют при наличии стойкого восстановления проходимости гортани и трахеи, что определяется способностью больного длительно и свободно дышать с закрытым наружным отверстием трубки или после ее удаления, а также при наличии звучного голоса и соответствующих данных ларингоскопической картины.
Как отмечали В. Ф. Ундриц (1950), А. И. Коломийченко (1958), при острых заболеваниях гортани и трахеи деканюляция часто может быть осуществлена по истечении нескольких часов или дней при условии надежного устранения препятствия, вызвавшего стеноз гортани (инородное тело или воспалительный отек). Лишь поражение глубоких тканей гортани и трахеи (длительная интубация и пребывание инородного тела, травма и нарушение опорного скелета гортани, перихондрит) препятствуют ранней деканюляции. Согласно А. И. Коломийченко, иногда, чаще у детей, деканюляция затруднена из-за наличия некоторых функциональных расстройств (спазмофилия и др.): ребенок сразу после деканюляции начинает задыхаться, протестовать против ставшего для него менее удобным пути прохождения воздуха. Этот установочный рефлекс удается подавить периодическими предварительными временными ограничениями дыхания через трубку, после которых ребенок воспринимает удаление последней с облегчением. При хронически протекающих процессах, обусловливающих стойкие изменения в гортани (опухоли, склеромные инфильтраты, папилломатоз, рубцовый стеноз, паралич и др.), деканюляция в ранние сроки невозможна, а в поздние сроки всегда более или менее затруднена.
Воспалительные осложнения острых неспецифических ларингитов
К этим осложнениям относятся абсцессы и флегмоны, хондроперихондриты и артриты гортани. Чаще эти заболевания возникают вторично, но могут возникать и первично при заносе инфекции из близлежащих очагов воспаления (острые и хронические) гематогенным и лимфогенным путем.
Абсцесс и флегмона гортани
Это наиболее опасные заболевания, которые, в свою очередь, чреваты серьезными немедленными или отставленными осложнениями.
Этиология. Абсцессы и флегмоны гортани чаще всего возникают как осложнение паратонзиллярного абсцесса или абсцесса язычной миндалины, а также при повреждении гортани инородным телом с последующим инфицированием возникающей раны. Иногда это осложнения тяжелого гриппозного ларингита (см. далее). В качестве патогенной флоры выступают стрептококк, пневмококк, стафилококк, а при гангренозных формах микробиота ассоциируется с анаэробами.
Симптомы и клиническое течение. Симптомы обычно те же, что и при воспалительном отеке, однако они значительно более выражены, развиваются молниеносно, особенно при гангренозных ларингитах, и уже через несколько часов воспалительный инфильтрат и отек гортани могут привести к удушью. Общее состояние быстро ухудшается, температура тела достигает 39–41 °C с сильными ознобами, свидетельствующими о прогрессировании септического процесса.
К особо тягостным ощущениям относятся невыносимые боли в области гортани, отдающие в ухо, височную и затылочную области, а также кашель, нестерпимая боль при котором иной раз доводит больного до состояния болевого шока, характеризующегося нарушением сердечной деятельности, общей сосудосуживающей реакцией и гипоксией, затуманенностью сознания.
В начале заболевания эндоскопическая картина весьма сходна с таковой при отечном ларингите, через 1–2 дня при нарастании общих явлений на слизистой оболочке гортани появляются желтоватые инфильтраты на фоне выраженной гиперемии окружающей слизистой оболочки. Одновременно нарастают отек и инфильтрация окружающих тканей с образованием гнойной фистулы (см. цветную вклейку, рис. 8, 2).
Чаще всего гнойник развивается в области валекул, язычной поверхности надгортанника, реже – на черпалонадгортанных складках в преддверии гортани. Одновременно значительно увеличиваются регионарные лимфоузлы, они становятся плотными, болезненными, но не спаяны с окружающими тканями. При особо объемных внутригортанных абсцессах и флегмонах прорвавшиеся гнойные массы могут попадать в трахею и НДП, вызывая их острое гнойное воспаление вплоть до абсцесса легкого. Несвоевременно проведенное лечение может усугубить гнойно-воспалительный процесс и вызвать хондроперихондрит гортани, поражение ее суставов, генерализованную флегмону с расплавлением хрящей и угрозой асфиксии и быстро наступающей смертью. Из других осложнений абсцесса и флегмоны гортани следует отметить шейный гнойный целлюлит, медиастинит, общий сепсис.
Диагностика обычно затруднений не вызывает и базируется на общем тяжелом состоянии, ларингоскопической картине, выраженном болевом синдроме. Наиболее часто возникающая ошибка при диагностике флегмоны и абсцесса гортани – это принятие их в начальной фазе за вульгарный отечный ларингит. Дифференциальный диагноз проводят практически со всеми заболеваниями, описанными в данной главе, и особенно с рожистым воспалением гортани.
Лечение должно быть ранним, на стадии воспалительного отека гортани, эволюция которого в направлении абсцесса или флегмоны всегда непредсказуема. Применяют массивные дозы антибиотиков в сочетании с сульфаниламидами, противоотечную и десенсибилизирующую терапию, микроларингохирургические вмешательства с целью вскрытия и отсасывания образовавшихся гнойников. При этом разрезы должны быть поверхностными, проникающими только в полость абсцесса, без нанесения повреждений надхрящнице, поскольку при этом весьма велик риск возникновения хондроперихондрита. Абсцесс гортани вскрывают в положении больного лежа с несколько опущенной головой (предупреждение затекания гноя в трахею), одновременно со вскрытием полости абсцесса или флегмоны отсасывают гнойные массы. Кашлевой рефлекс при этом способствует выбрасыванию их наружу.
Прогноз осторожный из-за возможности возникновения тяжелых осложнений.
Хондроперихондрит гортани
Хондроперихондрит гортани (chondro-perichondritis laryngis) – это воспаление надхрящницы и хрящей скелета гортани, либо вызванное заболеваниями, описанными ранее (гортанные ангины, подслизистый абсцесс гортани), либо возникшее в результате травмы гортани с нарушением целости слизистой оболочки и надхрящницы и вторичного инфицирования либо в результате изъязвления слизистой оболочки при сифилисе, туберкулезе и других инфекциях.
• Первичные хондроперихондриты гортани:
♦ травматические;
♦ возникшие вследствие латентной инфекции;
♦ метастатические как осложнения общих инфекций (сыпной и брюшной тиф, грипп, пневмония, послеродовый сепсис и др.).
• Вторичные хондроперихондриты гортани:
♦ осложнения банальных острых ларингитов;
♦ осложнения банальных хронических ларингитов;
♦ осложнения специфических заболеваний гортани.
Этиология. В качестве возбудителей фигурируют стрептококки, стафилококки, пневмококки и микроорганизмы специфических инфекций (туберкулезная палочка, бледная трепонема, вирусы гриппа и др.).
Патологическая анатомия и патогенез. Патологоанатомические изменения хрящей гортани определяются различной резистентностью к инфекции наружного и внутреннего слоев надхрящницы. Наружные слои более устойчивы к инфекции и реагируют на ее внедрение лишь некоторой инфильтрацией и пролиферацией клеток соединительной ткани, в то время как внутренние слои, обеспечивающие васкуляризацию и рост хрящей гортани, менее устойчивы к инфекции. При воспалении надхрящницы между этими слоями, с одной стороны, и хрящом возникает прослойка гноя, которая отделяет надхрящницу от хряща, что лишает его трофического и иммунозащитного влияния надхрящницы и, как следствие, ведет к некрозу хряща и секвестрации (хондрит). Таким образом, поражаются в основном гиалиновые хрящи, которые не снабжены сосудами, а питаются через сосудистую систему надхрящницы.
При метастатических инфекциях воспалительный процесс может начаться остеомиелитом в области островков оссификации хрящей, образуя, как показал Люшер, множественные воспалительные очаги.
В большинстве случаев хондроперихондрит охватывает лишь один хрящ гортани (черпаловидный, перстневидный и щитовидный, реже – хрящ надгортанника). При поражении щитовидного и перстневидного хрящей воспаление может распространиться на наружную надхрящницу, что проявляется припухлостью на передней поверхности шеи, нередко гиперемией кожи и при прогрессировании заболевания – гнойными свищами на ее поверхности. В зависимости от локализации поднадхрящничного абсцесса различают внутренний и наружный перихондрит.
По ликвидации воспалительного процесса, как правило, образуется разной степени рубцовый стеноз гортани. Воспалительный инфильтрат надхрящницы не всегда завершается абсцессом; иногда процесс переходит в склерозирующий перихондрит, проявляющийся утолщением надхрящницы.
По данным Б. М. Млечина (1958), на первом месте по частоте поражения находится черпаловидный хрящ, затем – перстневидный, реже – щитовидный и крайне редко – надгортанник. При первичном хондроперихондрите абсцесс может достигнуть больших размеров, особенно при воспалении наружной надхрящницы, поскольку кожные покровы, в отличие от слизистой оболочки, покрывающие внутреннюю надхрящницу, долгое время препятствуют прорыву гноя наружу и образованию свища. Вторичные хондроперихондриты лишены этого препятствия, поэтому при них абсцессы не достигают большой величины и рано прорываются в просвет гортани.
Симптомы и клиническое течение. Первичные хондроперихондриты протекают остро, сопровождаются высокой температурой (39–40 °C), ознобом, инспираторной одышкой, общим тяжелым состоянием, выраженными воспалительными явлениями крови. Вторичные хондроперихондриты протекают менее остро и, как правило, имеют вялое течение; при специфических инфекциях характеризуются соответствующими симптомами и морфологическими изменениями.
При наружном хондроперихондрите отмечаются умеренно выраженные боли при глотании, фонации и кашле, боли в переднем отделе шеи при поворотах головы. При нарастании клинической картины эти боли усиливаются и иррадиируют в ухо. Появляется болезненность при пальпации гортани. В области сформировавшегося абсцесса определяется симптом флюктуации. В месте наибольшего истончения кожи образуется синюшное, затем желтоватое пятно; затем абсцесс, если его своевременно не вскрывают, самостоятельно прорывается с образованием гнойного свища. Это приводит к улучшению общего состояния больного, снижению температуры тела и выздоровлению.
Значительно тяжелее протекают острые внутренние хондроперихондриты. Для них характерно быстрое нарастание признаков стеноза гортани: дыхание становится шумным, стридорозным, частым; явления гипоксии нарастают столь стремительно, что порой приходится проводить трахеотомию у постели больного. Характерным признаком этой формы является не столько осиплость и слабость голоса, сколько изменение его тембра до неузнаваемости, особенно при хондроперихондрите черпаловидных хрящей с вовлечением в воспалительный процесс черпалонадгортанных складок. Прорыв гноя в просвет гортани приносит облегчение лишь в том случае, если основная масса содержимого абсцесса исторгнута наружу в результате кашлевого рефлекса. Если же опорожнение абсцесса произошло во время сна, то возникает опасность аспирационной пневмонии или даже асфиксии в результате спазма гортани.
Эндоскопическая картина при внутренних хондроперихондритах чрезвычайно разнообразна и зависит от локализации патологического процесса. Слизистая оболочка гиперемирована, выпячена в виде шаровидного образования (см. цветную вклейку, рис. 7, 8) или в виде округлых инфильтратов, сглаживающих контуры пораженных хрящей (см. цветную вклейку, рис. 8, 3). Перихондритные абсцессы на внутренней поверхности щитовидного хряща выпячивают слизистую оболочку внутрь гортани, чем вызывают ее сужение. Иногда виден внутригортанный свищ, чаще в области передней комиссуры[21].
При диффузном хондроперихондрите общее состояние больного становится крайне тяжелым и может усугубляться явлениями сепсиса, общей гипоксией, а также некрозом хрящей с образованием секвестров. При ларингоскопии секвестры выявляются в виде беловатых хрящевых фрагментов различной формы с истонченными, выщербленными краями, подвергающимися гнойному расплавлению. Опасность возникновения секвестров заключается в их фактической трансформации в инородные тела, последствия которой непредсказуемы.
Выздоровление при диффузном гангренозном хондроперихондрите гортани завершается рубцовым процессом и проваливанием ее стенок, что обусловливает в дальнейшем синдром стеноза гортани, проявляющийся хронической гипоксией и другими неблагоприятными последствиями.
Гипоксия, или кислородное голодание, – это общее патологическое состояние организма, возникающее при недостаточном снабжении тканей организма кислородом или нарушении его утилизации. Гипоксия развивается при недостаточном содержании О2 во вдыхаемом воздухе, например: при подъеме на высоту (гипоксическая гипоксия), в результате нарушения внешнего дыхания, при болезнях легких и дыхательных путей (дыхательная гипоксия), при нарушениях кровообращения (циркуляторная гипоксия), при болезнях крови (анемия) и некоторых отравлениях, например угарным газом, нитратами, или при метгемоглобинемии[22](гемическая гипоксия), при нарушениях тканевого дыхания (отравления цианидами) и некоторых нарушениях тканевого обмена (тканевая гипоксия). При гипоксии возникают компенсаторные приспособительные реакции, направленные на восстановление потребления кислорода тканями (одышка, тахикардия, увеличение минутного объема крови и скорости кровотока, увеличение в крови числа эритроцитов за счет их выхода из депо и повышение содержания в них гемоглобина и т. п.). При углублении состояния гипоксии, когда компенсаторные реакции не в состоянии обеспечить нормальное потребление кислорода тканями, наступает энергетическое их голодание, при котором в первую очередь страдают кора головного мозга и мозговые нервные центры. Глубокая гипоксия ведет к умиранию организма. Хроническая гипоксия проявляется повышенной утомляемостью, одышкой и сердцебиением при незначительной физической нагрузке, снижением трудоспособности. Эти больные истощены, бледны, с цианотичной окраской каймы губ, глаза впалые, психическое состояние подавленное, сон беспокойный, неглубокий, сопровождающийся кошмарными сновидениями.
Диагностика. Первичный перихондрит гортани практически не дифференцируется от септического отечного ларингита и флегмоны гортани. Появление язв на слизистой оболочке облегчает диагностику хондроперихондрита. Отек передней поверхности шеи, наличие гнойных свищей и секвестров являются достоверными признаками этого заболевания. Диагностике способствуют тяжелая клиническая картина, явления удушья и острой гипоксии. Важным дифференциально-диагностическим подспорьем, наряду с прямой ларингоскопией, является рентгенографическое исследование гортани, при котором ее воспалительный отек, так же как и отеки невоспалительного характера, достаточно легко дифференцируется от травматических и опухолевых поражений. Применяют метод томографии и боковую проекцию, выявляющие зоны деструкции хрящей гортани и позволяющие оценить динамику морфологических изменений. На рис. 20.4 приведена рентгенограмма гортани при массивном воспалительном отеке левой половины гортани больного с хондроперихондритом и флегмоной этой области.
Дифференциальный диагноз при хондроперихондрите проводят с туберкулезом, сифилисом, раком гортани, особенно в тех случаях, когда при этих заболеваниях возникает вторичный воспалительный процесс (суперинфекция). При наличии наружных свищей хондроперихондрит дифференцируют с актиномикозом.
Рис. 20.4. Рентгенограмма гортани при флегмоне и хондроперихондрите левой половины гортани. Определяется массивный отек левой половины гортани, диффузная тень, вероятно, скрывающая разрушенные хрящи, визуализирующаяся как флегмона:
1 – преддверие гортани; 2 – резко суженная и деформированная голосовая щель; 3 – подскладочное пространство; 4 – очаг воспаления и деструкции хрящей гортани
Лечение в начальной стадии проводят массивными дозами антибиотиков широкого спектра действия в сочетании с гидрокортизоном, антигистаминными препаратами и противоотечным лечением. При возникновении абсцесса и секвестров проводят хирургическое лечение, применяя наружный или эндоскопический метод, целью которого является вскрытие гнойника (флегмоны) и удаление хрящевых секвестров. Во многих случаях перед основным хирургическим вмешательством проводят нижнюю трахеотомию для дачи эндотрахеального наркоза, предотвращения затекания гноя в трахею и значительных затруднений при эндоларингеальном хирургическом вмешательстве, выполняемом без общего обезболивания. Хирургическое вмешательство проводят чрезвычайно щадящим образом. При наружном доступе стараются не повредить внутреннюю надхрящницу гортани, и наоборот, – при эндоларингеальном подходе – наружную надхрящницу. Также при кюретаже, целью которого является удаление нежизнеспособных частей хрящевой ткани, стараются не повреждать хрящи, имеющие нормальный вид, и особенно те из них, которые обеспечивают фонаторную и дыхательную функцию гортани. После вскрытия абсцесса и его опорожнения при помощи отсоса в образовавшуюся полость вводят порошок антибиотика в смеси с сульфаниламидом. Лечение последующих рубцовых деформаций гортани изложено в разделе «Рубцовые стенозы гортани».
Прогноз более благоприятен при хондроперихондрите с медленным развитием воспалительного процесса и даже при более острых формах, если предпринято раннее адекватное лечение. При распространенных формах хондроперихондритов прогноз осторожный и даже сомнительный. В некоторых случаях при иммунодефицитных состояниях (СПИД, лейкемия, ослабление организма длительным инфекционным заболеванием) прогноз часто бывает пессимистичным. Прогноз в отношении голосовой и дыхательной функции всегда осторожный, поскольку даже своевременное и корректное лечение при хондроперихондритах не всегда приводит к удовлетворительным результатам.
Артриты суставов гортани
Артриты суставов гортани возникают первично и вторично. Первичные артриты обусловлены ревматоидной инфекцией и проявляются наряду с поражением других суставов – кистей, стоп, реже – более крупных суставов (ревматоидный и ревматический полиартриты).
Ревматоидный артрит, по определению Т. М. Трофимова (1989), – это воспалительное заболевание суставов, характеризующееся хроническим прогрессирующим течением и являющееся одним из наиболее частых заболеваний суставов. Этиология не известна. Большое значение придают аутоиммунному процессу, особенностью которого является выработка лимфоцитов и антител (аутоантител[23]) против собственных тканей организма. В начале заболевания наблюдают припухлость суставов, позже образуются подвывихи, контрактуры и анкилозы. Постепенно нарушается функция суставов. При заболевании, помимо полиартрита, могут наблюдаться увеличение лимфоузлов, образование подкожных безболезненных узелков, чаще всего расположенных около локтевых суставов (ревматоидные узелки), признаки поражения периферической нервной системы (невриты) и внутренних органов (сердце, легкие, почки). В ряде случаев повышается температура тела, иногда до 38–39 °C. Указанные явления представляют собой важные дифференциально-диагностические признаки, отличающие ревматоидный артрит гортани от банальных артритов, являющихся осложнением ранее описанных вульгарных заболеваний.
Ревматизм (греч. rheumatismos – истечение жидкости), по определению Н. Н. Кузьмина (1989), – это системное воспалительное заболевание соединительной ткани, характеризующееся преимущественной локализацией процесса в сердечно-сосудистой системе и развивающееся у предрасположенных к нему лиц, главным образом молодого возраста, в связи с инфекцией, вызванной β-гемолитическим стрептококком группы А. Особенность заболевания – его эпидемиологическая пенетрантность в коллективы молодого возраста (детские воспитательные учреждения, воинские подразделения и т. п.). Началу заболевания или его рецидиву предшествуют ангина, фарингит, ринит или скарлатина. Из мазков со слизистой оболочки носоглотки заболевших часто высевают β-гемолитический стрептококк группы А, а в сыворотке крови обнаруживают повышенные титры противострептококковых антител. Подтверждением роли стрептококковой инфекции в возникновении ревматизма, и в частности ревматического гортанного артрита, наряду с приведенными доказательствами служит возможность предупреждения его развития в случае правильного лечения пенициллином и предотвращения рецидивов путем назначения бициллина.
Иногда артриты суставов гортани возникают в связи с инфицированием гонококковой инфекцией, в результате эндоларингеальной ятрогенной травмы (при эзофагоскопии, ларингобронхоскопии, интубации для дачи наркоза, зондировании пищевода, извлечении инородного тела), травмы инородным телом, а также при сверхсильном голосовом напряжении. В случаях, когда артрит гортани обусловлен ревматическим процессом или подагрой[24], он принимает затяжной хронический характер.
Патологическая анатомия. Морфологические изменения при артритах суставов гортани различны и варьируют в зависимости от этиологического фактора.
При банальных процессах воспалительные изменения ограничиваются серозными синовитами с последующими фибринозными изменениями суставных сумок. При более тяжелых артритах развивается гнойное воспаление, которое иногда сопровождается явлениями некроза. После ликвидации воспалительного процесса в большинстве случаев развивается анкилоз сустава и рубцовые изменения, ограничивающие его функцию. При инфекционных и специфических артритах морфологическая картина определяется специфическими особенностями заболевания (дифтерия, скарлатина, туберкулез, сифилис и др.).
Артрит перстнечерпаловидного сустава
Этиология и патогенез. Причиной артрита перстнечерпаловидного сустава (artritis crico-arytenoidea) могут служить как банальные, так и инфекционно-специфические заболевания гортани вследствие возникновения перихондрита гортани, флегмоны или абсцесса глотки и, как уже отмечено, в результате ревматоидных и ревматических процессов, подагры, гонореи. Передача инфекции может происходить контактным (per continuitatem), гематогенным или лимфогенным путем. Этиологическим фактором служат обычно гемолитический стрептококк, стафилококк и полимикробная ассоциация. При инфекционных заболеваниях наряду с банальной микробиотой присутствует и специфическая, определяющая общую клиническую картину данного заболевания.
Симптомы и клиническое течение. При острых формах артрита перстнечерпаловидного сустава признаки заболевания весьма схожи с симптомами при перихондрите черпаловидного хряща: дисфония, дисфагия, отек соответствующей области гортани и т. п. Голосовая складка на стороне поражения ограничена в движении или полностью неподвижна. Это состояние отличается от нейрогенного ее поражения (неврит или травма соответствующего возвратного нерва) тем, что слизистая оболочка в области черпаловидного хряща гиперемирована, отечна, контуры хряща сглажены. Голосовая складка при этом занимает либо промежуточное положение между позицией при ее отведении и приведении (интермедиальная позиция), либо положение, приближающееся к срединному (парамедиальная позиция). Если возникает двусторонний артрит перстнечерпаловидного сустава, то при парамедиальной позиции наступают явления удушья, нередко требующие экстренной трахеотомии[25] (см. ранее).
После исчезновения острых явлений область сустава остается еще некоторое время отечной, его подвижность – ограниченной, что сказывается на фонаторной функции гортани. При возникновении постоянного анкилоза пораженного сустава наблюдается феномен реперкуссионного ослабления функции возвратного нерва на стороне поражения в результате атрофии нервно-мышечного аппарата от «отсутствия деятельности».
Диагностика артрита перстнечерпаловидного сустава затруднений не вызывает при воспалительном генезе артритов гортанных суставов, более затруднительна она при ревматоидных и ревматических артритах. От нейромышечной дисфункции, возникающей при одностороннем поражении возвратного нерва, анкилоз перстнечерпаловидного сустава дифференцируют на основании того, что в первом случае голосовой отросток перстневидного хряща на стороне поражения расположен косо книзу (в направлении просвета гортани) и при фонации наблюдаются его ограниченные по амплитуде движения, в то время как при анкилозе перстнечерпаловидного сустава движения в нем невозможны. Отсутствие движений в перстнечерпаловидном суставе может быть установлено прямой ларингоскопией при попытке фонации, обусловливающей движения в указанных суставах и приведение голосовых складок.
Артрит перстнещитовидного сустава
Возникает по тем же причинам, что и артит перстнечерпаловидного сустава. Диагностируется он тем, что при надавливании на боковые пластины щитовидного хряща возникает резкая болезненность в глубине гортани при фонации высоких звуков, иррадиирующая в соответствующую половину шеи, иногда – в ухо, а также на основании спонтанных болей. Эндоскопически выявляются признаки воспаления соответствующей половины гортани в области перстнечерпаловидного сустава.
Лечение при артритах гортани проводят в соответствии с этиологией заболевания и морфологическим состоянием гортани.
Прогноз в отношении функций гортани благоприятен при ревматоидных и ревматических артритах, менее благоприятен – при подагре (отложение в суставах солей) и осторожный – при артритах банальной этиологии, более всего склонных к образованию анкилозов суставов.
Острые инфекционные ларингиты
В предыдущих главах мы подробно останавливались на многих острых инфекционных заболеваниях, рассматривая их как патологические процессы, касающиеся организма в целом, так и заболевания локализованного характера, проявляющиеся в полости носа и глотки. Поэтому в данном разделе мы ограничимся сведениями об этих заболеваниях, относящимися лишь к гортанным их проявлениям.
Дифтерия гортани
Этиология. Гортанный дифтерийный круп наблюдается при тяжелых формах дифтерии, проявляющейся признаками общего инфекционного заболевания. И хотя дифтерийные ангина и ларингит в наше время благодаря вакцинации противодифтерийным анатоксином встречаются редко, все же имеют место случаи острого первичного дифтерийного ларингита, ограниченного только заболеванием гортани. Такая форма дифтерии возникает в результате нисходящей инфекции, гнездящейся в полости носа и носоглотке у бациллоносителей. Реже дифтерия гортани возникает после перенесенной банальной ангины, дифтерийный круп намного чаще возникает у детей младше 5 лет, особенно ослабленных детскими инфекциями, авитаминозом, алиментарной недостаточностью и др.
Патологическая анатомия. В начальной стадии заболевания дифтерийная палочка вызывает воспалительную реакцию, не отличающуюся от банального катарального воспаления. Однако вскоре на слизистой оболочке возникают язвочки, на поверхности которых образуются псевдомембранозные фибриновые пленки желтовато-зеленого цвета, содержащие большое количество палочек Леффлера. Эти пленки плотно спаяны со слизистой оболочкой гортани, особенно на ее задней поверхности и голосовых складках. Позже они отторгаются, образуя слепки с внутренней поверхности гортани. В некоторых случаях дифтерийный токсин вызывает язвенно-некротическое поражение слизистой оболочки и подлежащих тканей.
Симптомы и клиническое течение. Начало заболевания отличается коварством, часто его принимают за обычное простудное заболевание или катаральный фарингит: небольшой субфебрилитет, бледность лица, адинамия, покраснение зева и легкий насморк – симптомы, не могущие в начальной стадии указывать на возникновение весьма серьезного своими последствиями заболевания. Однако с появлением дифтерийных пленок общее состояние больного резко ухудшается, повышается температура тела до 38–39 °C, возникает нарушение голоса, который становится тусклым, невыразительным, почти шипящим; появляется кашель, дыхание приобретает шумный, а при нарастании стеноза гортани – и стридорозный характер, что свидетельствует о наступившем дифтерийном крупе.
В клиническом течении дифтерии гортани различают следующие три стадии.
1. Стадия дисфонии, характеризующаяся охриплостью голоса, сухим, в начале лающим кашлем; через 1–2 дня дисфония завершается полной афонией.
2. Диспноэтическая стадия, признаки которой наступают уже в середине стадии дисфонии и на 3-4-й день доминируют в клиническом течении заболевания: появляется шумное стридорозное дыхание, учащаются приступы спазма гортани с явлениями удушья инспираторного характера. Удушье сопровождается втяжением на вдохе надгрудинной и надключичных ямок, межреберных промежутков. В состоянии больного преобладают признаки гипоксии, лицо приобретает землистый оттенок, губы и носогубный треугольник цианотичны, дыхание частое, поверхностное, пульс частый и нитевидный, тоны сердца ослаблены и глухие, свидетельствующие о возникновении токсического миокардита. Ребенок лежит в кровати с запрокинутой головой (явления менингизма), проявляет двигательное беспокойство, взгляд потухший, блуждающий; конечности холодные, тело покрыто холодным потом.
3. Терминальная стадия характеризуется выраженным аноксическим токсическим синдромом, проявляющимся поражением сосудодвигательного и дыхательного центров. В этой стадии любое медикаментозное, а также кислородное лечение не приносит улучшения состояния больного, который в итоге погибает от паралича бульбарных центров.
При ларингоскопии в стадии начала заболевания выявляется диффузная гиперемия и отечность слизистой оболочки, покрытой легким беловатым налетом, в дальнейшем преобразующимся в грязно-серые или зеленые пленки, как уже отмечалось, плотно спаянные с подлежащими тканями. При попытке их удаления под ними выявляются язвы и мелкоточечные кровоизлияния (симптом кровавой росы). Эти псевдомембранозные налеты могут распространяться книзу в подскладочное пространство и далее – на слизистую оболочку трахеи. В некоторых случаях выявляется отек преддверия гортани, который скрывает картину дифтерии подскладочного пространства и трахеи.
Диагноз. В случаях, когда вместе с дифтерийным крупом развивается установленная бактериологически дифтерия глотки, или если после нее развиваются признаки острого ларингита, диагноз не вызывает особых затруднений. Если же дифтерия гортани развивается первично, предположить наличие дифтерийной инфекции, особенно на начальной стадии, можно лишь, если ребенок находился в контакте с дифтерийным больным или в среде, где наблюдались заболевания дифтерией и имеются бациллоносители дифтерийной палочки.
Дифтерию гортани дифференцируют с псевдокрупом, гриппозным ларинго-бронхитом и другими острыми инфекционными заболеваниями гортани (см. далее). Дифтерию гортани дифференцируют также с гортанным стридором, ларингоспазмом, инородным телом гортани, заглоточным абсцессом, аллергическим отеком и папилломатозом гортани и др.